Leversykdom er et bredt og sammensatt begrep som dekker en rekke ulike tilstander som påvirker leverens struktur og/eller funksjon. Noen sykdommer rammer selve levercellene (hepatocyttene), mens andre angriper galleveiene, blodforsyningen eller bindevevet i leveren. Skadene kan være akutte – altså oppstå plutselig – eller utvikles gradvis over tid og bli kroniske.
Leversykdom kan være til stede i kroppen uten at det nødvendigvis gir symptomer eller laboratorieforandringer i starten. Mange får først symptomer når sykdommen har kommet langt. På den andre siden kan enkelte tilstander føre til raskt utviklet svikt i leverfunksjon, med potensielt livstruende konsekvenser.
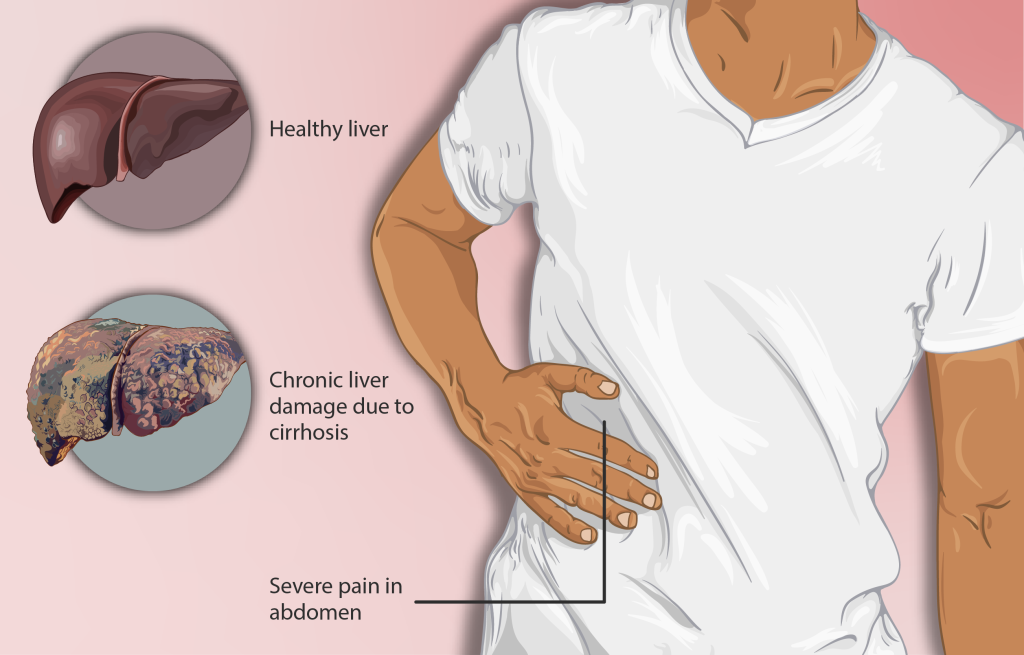
Akutt vs. kronisk leversykdom
Ved akutt leversykdom oppstår symptomene brått, gjerne etter en spesifikk utløsende faktor som virusinfeksjon, toksisk eksponering eller medikamentreaksjon. Leveren har en stor regenerativ kapasitet, og mange akutte leverskader er reversible – forutsatt at årsaken fjernes i tide.
Kronisk leversykdom utvikler seg saktere, ofte over flere år, og skyldes som regel vedvarende belastning på leveren. Det kan for eksempel være langvarig alkoholbruk, kronisk virushepatitt eller metabolsk sykdom. Kronisk skade fører til gradvis arrdannelse (fibrose), og i alvorlige tilfeller til såkalt levercirrhose, hvor leverens normale arkitektur erstattes av bindevev og knuter.
Hva betyr det at leveren «svikter»?
Leversykdom innebærer ikke nødvendigvis leversvikt. Mange pasienter har betydelig leversykdom uten at leverens vitale funksjoner er svekket. Leversvikt betyr at leveren ikke lenger klarer å utføre sine normale oppgaver, som å produsere proteiner, avgifte blodet, regulere metabolismen eller produsere galle.
I klinikken skiller vi derfor ofte mellom:
- Leversykdom uten svikt, hvor pasienten kan være asymptomatisk eller ha milde plager, men med påvisbar sykdom ved for eksempel blodprøver eller billeddiagnostikk.
- Leversykdom med svikt, som er et langt mer alvorlig stadium, preget av komplikasjoner som ikterus, koagulopati, encefalopati og ascites.
Spekteret av årsaker
Leversykdommer har mange mulige årsaker, og det er viktig å tenke bredt i utredningen. Blant de vanligste finner vi:
- Virusinfeksjoner: hepatitt A, B, C
- Toksisk påvirkning: alkohol, medikamenter, naturpreparater
- Metabolske tilstander: non-alcoholic steatohepatitis (NASH)
- Autoimmune sykdommer: autoimmun hepatitt, primær biliær kolangitt
- Genetiske sykdommer: hemokromatose, alfa-1-antitrypsinmangel
- Iskemisk skade: ved sjokk eller hypoperfusjon
- Maligne prosesser: primær leverkreft (HCC) eller metastaser
- Mekanisk obstruksjon: gallestein, tumor eller striktur i galleveier
Disse kan opptre alene eller i kombinasjon, og noen ganger finnes det ingen tydelig årsak – da kaller vi det kryptogen leversykdom.
Leverens funksjoner og konsekvenser av svikt
Leveren er kroppens største kjertel og har en enestående evne til å utføre en rekke livsviktige funksjoner.
Når leveren svikter, er det ikke nødvendigvis fordi organet er fysisk ødelagt, men fordi disse funksjonene ikke lenger opprettholdes i tilstrekkelig grad. For å forstå konsekvensene av leversvikt, er det derfor nødvendig å forstå hva leveren normalt gjør.
Proteinsyntese
En av leverens viktigste oppgaver er å produsere proteiner som sirkulerer i blodet. Blant disse er:
- Albumin, som bidrar til å opprettholde det osmotiske trykket i blodbanen. Når produksjonen faller, lekker væske lettere ut i vevet – dette fører til ødemer og ascites.
- Koagulasjonsfaktorer, som er nødvendige for normal blodlevring.
Leverens syntese av både pro- og antikoagulerende faktorer gjør at svikt kan føre til både blødnings- og trombosetendens.
Ved leversvikt kan vi derfor se lavt albumin og økt INR (internasjonal normalisert ratio) – to sentrale laboratorieparametere som sier mye om leverens syntesekapasitet.
Metabolisme og avgiftning
Leveren metaboliserer næringsstoffer og avfallsstoffer, og spiller en avgjørende rolle i både nedbrytning og nydannelse av forbindelser:
- Ammoniakk, som dannes når kroppen bryter ned proteiner, er toksisk og må omdannes til urea i leverens ureasyklus. Dersom denne funksjonen svikter, stiger ammoniakk i blodet og kan føre til hepatisk encefalopati – en tilstand med forvirring, bevissthetsendring og i alvorlige tilfeller koma.
- Legemidler og toksiner brytes også ned i leveren, og redusert kapasitet her kan gi økt følsomhet for bivirkninger og toksisitet – selv ved normale doser.
- Lipider og lipoproteiner omdannes og pakkes om i leveren. Fettlever og lipidforstyrrelser kan være både årsak og konsekvens av leversykdom.
Galleproduksjon og utskillelse
Leveren produserer galle, som skilles ut i galleveiene og videre til tarmen. Gallen inneholder gallesyrer og bilirubin, og har flere viktige funksjoner:
- Bilirubin dannes fra nedbrytning av hemoglobin og konjugeres i leveren før det skilles ut i galle. Dersom denne prosessen svikter, stiger bilirubin i blodet og gir ikterus (gulsott).
- Gallesyrer er nødvendige for fettfordøyelsen, og kolestase (nedsatt galleflyt) kan gi fettmalabsorpsjon og kløe.
Ved gallestase kan pasienten få mørk urin, lys avføring og intens kløe, selv i fravær av smerter.
Lagring
Leveren fungerer også som et lagerorgan:
- Glykogen lagres som reserve for glukose. Ved leversvikt kan glukosehomeostasen bli ustabil, og pasienten kan utvikle hypoglykemi, spesielt ved redusert matinntak.
- Vitaminer og mineraler, spesielt fettløselige vitaminer (A, D, E og K), samt jern og kobber, lagres i leveren. Ved sykdom svekkes både lagring og omsetning.
Leverens funksjoner er tett vevd sammen – syntese, avgiftning, metabolisme og lagring foregår parallelt og påvirker hverandre. Når leveren svekkes, kan konsekvensene derfor være mange og til dels alvorlige, selv ved tilstander som i starten virker milde.
Symptomer og kliniske funn ved leversykdom
Leversykdom kan være en stille og snikende tilstand. Mange pasienter har ingen symptomer i det hele tatt, og sykdommen oppdages tilfeldig ved blodprøver eller billeddiagnostikk gjort av andre grunner.
Andre presenterer seg først når sykdommen er avansert og leverfunksjonen er alvorlig svekket. Klinikken varierer derfor sterkt, både avhengig av årsaken til leversykdommen, sykdommens varighet, og graden av funksjonstap.
Generelle symptomer
Tidlige symptomer ved leversykdom er ofte uspesifikke og kan lett overses eller tilskrives andre årsaker. Pasienten kan for eksempel klage over:
- Tretthet og slapphet (fatigue) – et svært vanlig symptom ved kronisk leversykdom.
- Nedsatt matlyst (anoreksi) og eventuelt kvalme.
- Uvelhet eller generell sykdomsfølelse (malaise).
- Kløe, særlig ved kolestatiske tilstander, skyldes opphopning av gallesyrer i kroppen.
- Ubehag eller lette smerter i øvre høyre del av abdomen – dette kan skyldes kapselstrekk ved hepatomegali eller inflammasjon.
- Ved gallestein eller akutt obstruksjon av galleveier kan pasienten få plutselige, sterke smerter.
Kliniske funn – tidlige tegn
Ved undersøkelse kan man i tidlig fase finne:
- Hepatomegali – en forstørret lever kan ofte palperes under høyre costalbue.
- Icterus (gulsott) – sees først i sclera og skyldes akkumulering av bilirubin.
- Mørk urin og lys avføring, et tegn på kolestase og nedsatt bilirubin- og gallesyreutskillelse.
Noen pasienter med akutt hepatitt får en influensaliknende fase før icterus oppstår. Hos pasienter med langvarig sykdom kan leverens størrelse være normal eller til og med redusert, spesielt ved cirrhose.
Kliniske funn – ved avansert eller dekompensert sykdom
Når sykdommen har kommet lengre, og leverens funksjoner er alvorlig redusert, kan vi se mer karakteristiske og dramatiske tegn. Mange av disse er relatert til levercirrhose, og spesielt konsekvenser av portal hypertensjon og syntesesvikt:
- Knudrete, liten og hard lever – palpasjonsfunn ved cirrhose.
- Splenomegali – forstørret milt som følge av økt trykk i portakretsløpet.
- Spider naevi og palmart erytem – typiske hudtegn på hormonforstyrrelser ved leversykdom.
- Gynekomasti – økt østrogenaktivitet hos menn, grunnet redusert nedbrytning.
- Caput medusae – dilaterte vener på magen grunnet portosystemiske kollateraler.
- Ascites – væske i bukhulen grunnet hypoalbuminemi og portal hypertensjon.
- Ødemer – særlig perifert, på grunn av lavt albumin og væskeoverskudd.
- Hepatisk encefalopati – symptomer fra hjernen, som skyldes akkumulering av ammoniakk og andre toksiner.
- Blødningstendens – ses som lett blåmerking, neseblod eller mer alvorlige blødninger, grunnet redusert produksjon av koagulasjonsfaktorer.
- Blødning fra øsofagusvaricer – en livstruende komplikasjon ved portal hypertensjon.
- Hypoglykemi – særlig ved redusert matinntak, som følge av svekket glukosemetabolisme og glykogenlagring.
Samspill mellom funn
Det er viktig å se funnene i sammenheng. For eksempel er splenomegali, trombocytopeni og ascites alle tegn som peker mot portal hypertensjon, mens ikterus, encefalopati og koagulopati peker mer mot en sviktende leverfunksjon. Ved å vurdere pasientens symptomer og kliniske funn som en helhet, kan vi få en god indikasjon på både sykdommens alvorlighetsgrad og mulige årsaker.
Levercirrhose – patofysiologi og komplikasjoner
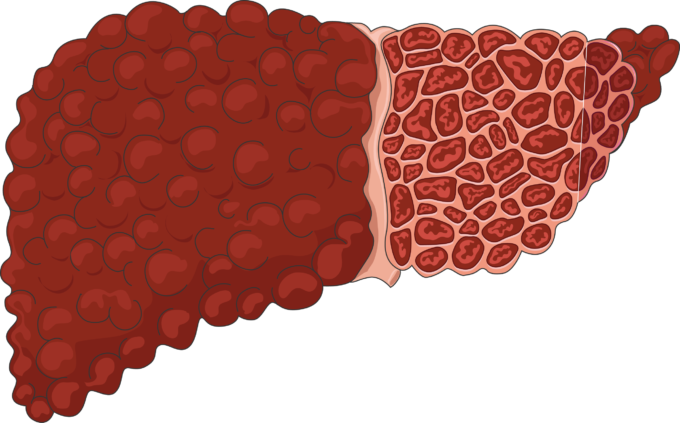
Levercirrhose er sluttstadiet av mange ulike kroniske leversykdommer. Den kjennetegnes av omfattende fibrose og omforming av leverens normale struktur som brytes ned og erstattes av arrvev og uorganisert cellevekst i små knuter. Dette medfører ikke bare strukturelle forandringer, men også funksjonssvikt og forstyrrelser i blodstrøm og celleorganisering. Cirrhose er derfor ikke bare et histologisk begrep; det er en klinisk tilstand med vidtrekkende konsekvenser for hele kroppen.
Fra fibrose til cirrhose
Utviklingen starter med fibrose, som oppstår som en følge av vedvarende inflammasjon og vevsskade.
Aktiverte stellate-celler i leveren begynner å produsere kollagen og annen ekstracellulær matriks, noe som gradvis bygger opp arrvev.
Så lenge denne fibrosen er begrenset, kan leverens funksjon fremdeles opprettholdes.
Men når arrdannelsen blir så omfattende at den forstyrrer leverens mikroskopiske struktur og danner regenerasjonsknuter, har vi overgangen til cirrhose.
Flere sykdommer kan føre til dette punktet, inkludert kronisk hepatitt B og C, alkoholrelatert leversykdom, non-alcoholic steatohepatitis (NASH), autoimmun hepatitt og genetiske tilstander som hemokromatose og Wilsons sykdom.
De to hovedkonsekvensene
Når leveren blir stiv og bindevevsrik, fører det til to grunnleggende problemer: blodstrømmen gjennom leveren hindres, og levercellene svekkes i sin funksjon.
Dette gir opphav til henholdsvis portal hypertensjon og leversvikt, som til sammen forklarer nesten alle de kliniske komplikasjonene man ser ved cirrhose.
Portal hypertensjon
Portal hypertensjon oppstår når blodet ikke lenger flyter fritt gjennom leveren, men møter økt motstand. Dette fører til trykkstigning i vena porta og dens greiner.
Som en konsekvens blir milten overfylt med blod, noe som gir splenomegali og sekundær trombocytopeni – en tilstand der milten holder tilbake blodplater i stedet for å la dem sirkulere fritt.
Kroppen forsøker å kompensere for trykkøkningen ved å danne kollaterale vener som leder blodet utenom leveren, såkalte portosystemiske kollateraler.
Dette gir opphav til øsofagusvaricer, som kan blø livstruende, og til caput medusae, der vener i bukveggen blir synlig dilaterte.
En annen følge av portal hypertensjon er væskeansamling i buken, såkalt ascites. Dette skyldes en kombinasjon av økt hydrostatisk trykk i portakretsløpet og lavt kolloidosmotisk trykk som følge av hypoalbuminemi.
Væsken kan skape betydelig ubehag og føre til dyspné ved store volum.
Ascites gir også økt risiko for spontan bakteriell peritonitt, en infeksjon i væsken som kan være livstruende og krever umiddelbar behandling.
Leversvikt
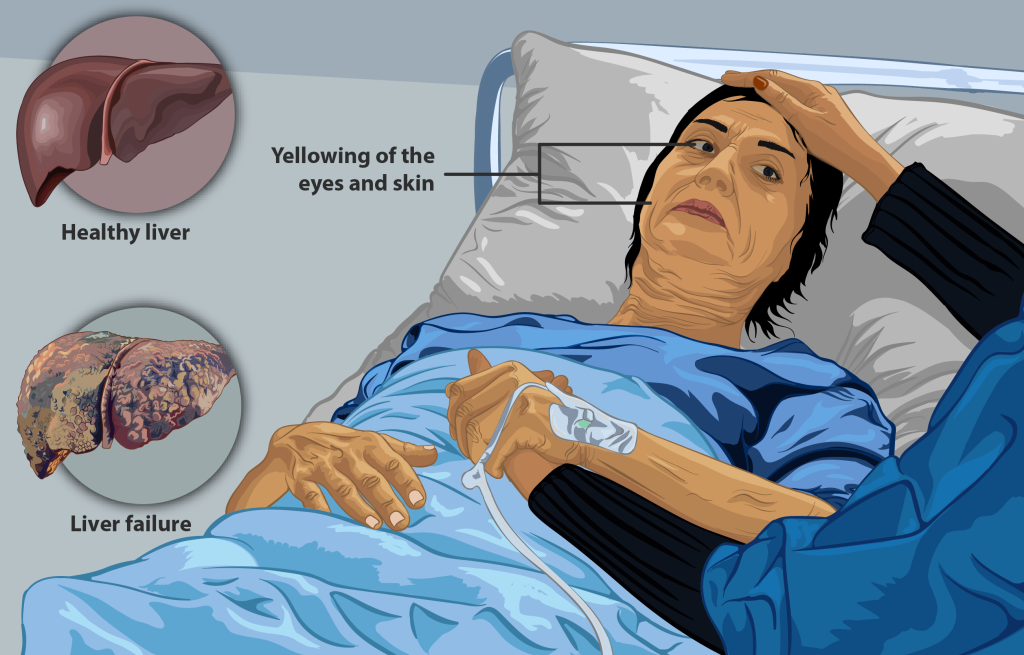
Samtidig med at blodstrømmen forstyrres, forverres leverens evne til å utføre sine normale funksjoner.
Syntesen av viktige proteiner svekkes, inkludert produksjonen av albumin, som normalt bidrar til å holde væsken inne i blodbanen.
Når albuminkonsentrasjonen faller, øker risikoen for både perifere ødemer og ascites. I tillegg reduseres produksjonen av koagulasjonsfaktorer, noe som fører til økt INR og en skjør balanse mellom blødning og trombose.
Den sirkulatoriske dysreguleringen i cirrhose øker også risikoen for hepatorenalt syndrom – en form for funksjonell nyresvikt utløst av forstyrret blodstrøm og nyregjennomblødning.
Metabolismen i leveren svikter også. Et av de mest alvorlige resultatene av dette er redusert nedbrytning av ammoniakk, et avfallsstoff som dannes under proteinmetabolisme.
Når ammoniakk hoper seg opp i blodet, påvirker det hjernen og gir opphav til hepatisk encefalopati – en tilstand preget av kognitiv svikt, desorientering, søvnforstyrrelser og etter hvert koma.
Samtidig svekkes evnen til å metabolisere legemidler, noe som gjør at selv vanlige doser kan gi uforutsigbare og alvorlige bivirkninger. Svekket glukosemetabolisme og redusert glykogenlagring kan dessuten gi hypoglykemi, spesielt ved redusert matinntak.
Leverens lagringsfunksjon for vitaminer og mineraler svekkes også. Dette rammer spesielt fettløselige vitaminer og komponenter som inngår i koagulasjonssystemet, noe som ytterligere forsterker de allerede eksisterende blødningsproblemene.
Komplikasjoner og prognose
Levercirrhose gir opphav til en rekke komplikasjoner som krever tett medisinsk oppfølging. Mange pasienter utvikler alvorlige tilstander som blødning fra øsofagusvaricer, refraktær ascites, hepatisk encefalopati og hepatorenalt syndrom. En annen fryktet komplikasjon er hepatocellulært karsinom (HCC), som forekommer hyppigere hos pasienter med cirrhose – uavhengig av underliggende årsak.
Til slutt, når leverens funksjon svikter fullstendig og komplikasjonene ikke lenger kan kontrolleres, blir levertransplantasjon det eneste kurative behandlingsalternativet.
Utredning av leversykdom
Utredningen av leversykdom handler om å finne årsaken til sykdommen, kartlegge omfanget av leverskaden, og vurdere om det foreligger svikt i leverfunksjonen. Fordi leversykdom ofte kan være stille og asymptomatisk i tidlige stadier, er det viktig med systematisk tilnærming – særlig når man møter på avvik i leverprøver eller uspesifikke symptomer.
Utredningen kan grovt deles i fire deler: anamnese, blodprøver, billeddiagnostikk og leverbiopsi.
Anamnese – første og viktigste verktøy
En grundig anamnese gir ofte verdifulle ledetråder.
Man bør kartlegge alkoholforbruk, bruk av medikamenter (inkludert reseptfrie og naturpreparater), og eksponering for potensielt toksiske stoffer.
Reiseanamnese og fødeland kan gi mistanke om virale hepatitter, mens familiehistorie kan peke mot genetiske eller autoimmune sykdommer.
Det er også viktig å spørre om risikofaktorer for smitte, som sprøytebruk, tatovering, seksuell risikoatferd eller stikkuhell i helsevesenet. Pasientens ernæringsstatus, vektutvikling og tilstedeværelse av symptomer som tretthet, kløe, mørk urin eller ikterus bør inngå i vurderingen.
Blodprøver – kartlegging av skademønster og funksjon
Blodprøver gir viktig informasjon, både om hvilken del av leveren som er affisert, og om leveren fortsatt klarer å utføre sine oppgaver.
Ved mistanke om hepatocyttskade ser man særlig etter forhøyede nivåer av ALAT (alanin aminotransferase) og ASAT (aspartat aminotransferase). Disse enzymene lekker ut i blodet når leverceller skades.
Ved kolestase – altså redusert galleflyt – er ALP (alkalisk fosfatase) og γ-GT (gamma-glutamyltransferase) ofte forhøyet. I tillegg stiger bilirubin, som kan gi klinisk ikterus.
Syntesefunksjonen vurderes ved å måle serumalbumin og INR.
Lavt albumin og forhøyet INR indikerer redusert proteinsyntese i leveren, og gir en pekepinn på sykdommens alvorlighetsgrad. Ammoniakk kan også måles, spesielt ved mistanke om hepatisk encefalopati, selv om det ikke alltid korrelerer godt med symptombildet.
Ved avansert leversykdom kan man også se trombocytopeni, som følge av hypersplenisme ved portal hypertensjon, og forhøyet kreatinin som tegn på hepatorenalt syndrom.
Billeddiagnostikk – se strukturen og galleveiene
Ultralyd er det vanligste førstevalget og brukes til å vurdere leverens størrelse, struktur og eventuelle lesjoner. Den er spesielt nyttig for å påvise ascites, galleveisobstruksjon og miltforstørrelse. Ultralyd med doppler kan også gi informasjon om blodstrømmen i vena porta.
Ved mer komplekse tilstander brukes CT eller MR. CT gir god oversikt over leverens anatomi, sirkulasjon og omkringliggende strukturer. MR er særlig nyttig for vurdering av leverparenchym og gallesystemet – spesielt med MRCP (magnetisk resonans cholangiopankreatografi), som gir detaljerte bilder av galleveiene og er gullstandard ved mistanke om strikturer eller skleroserende kolangitt.
Leverbiopsi – når diagnosen er uklar
Dersom årsaken til leversykdommen er ukjent, eller man ønsker å gradere graden av inflammasjon og fibrose, kan man utføre leverbiopsi. Dette gir et vevsbilde som avslører hvor mye fett, inflammasjon og bindevev som finnes i leveren, og brukes blant annet til å bekrefte diagnoser som NASH, autoimmune sykdommer og ulike fibrosestadier. Biopsi er særlig aktuelt når billeddiagnostikk og blodprøver ikke gir klare svar, men det er et inngrep med risiko og krever vurdering fra spesialist.
Behandling av leversykdom
Behandlingen av leversykdom retter seg mot tre hovedmål: å fjerne eller kontrollere den underliggende årsaken, å bremse sykdomsutviklingen, og å forebygge eller behandle komplikasjoner.
Ved akutt leversykdom handler det ofte om å stoppe skadelig påvirkning, som virus, medikamenter eller toksiner. Ved kronisk sykdom er målet å unngå progresjon til cirrhose og leversvikt.
Hvis pasienten har cirrhose, må man i tillegg håndtere følgetilstander:
Ascites behandles med salt- og væskerestriksjon, vanndrivende og evt. tapping.
Øsofagusvaricer forebygges med ikke-selektive betablokkere eller strikkligering.
Hepatisk encefalopati behandles med laktulose og god tarmtømming.
Syntesesvikt kan kreve albumintilskudd eller vurdering av transplantasjon.
Ernæring, infeksjonsforebygging og tett oppfølging er viktige støttetiltak. Ved dekompensert sykdom eller utvikling av HCC kan levertransplantasjon være eneste kurative alternativ.
Behandling av leversykdom
Behandlingen av leversykdom retter seg mot tre hovedmål: å fjerne eller kontrollere den underliggende årsaken, å bremse sykdomsutviklingen, og å forebygge eller behandle komplikasjoner.
Ved akutt leversykdom handler det ofte om å stoppe skadelig påvirkning, som virus, medikamenter eller toksiner. Ved kronisk sykdom er målet å unngå progresjon til cirrhose og leversvikt.
Hvis pasienten har cirrhose, må man i tillegg håndtere følgetilstander:
Ascites behandles med salt- og væskerestriksjon, vanndrivende og evt. tapping.
Øsofagusvaricer forebygges med ikke-selektive betablokkere eller strikkligering.
Hepatisk encefalopati behandles med laktulose og god tarmtømming.
Syntesesvikt kan kreve albumintilskudd eller vurdering av transplantasjon.
Ernæring, infeksjonsforebygging og tett oppfølging er viktige støttetiltak. Ved dekompensert sykdom eller utvikling av HCC kan levertransplantasjon være eneste kurative alternativ.
🧾 Begrepsliste – Leversykdom
ALAT (alanin aminotransferase)
Et enzym som finnes i leverceller og som lekker ut i blodet ved leverskade. Spesielt sensitivt for hepatocyttskade.
ASAT (aspartat aminotransferase)
Et enzym som finnes i både lever, muskler og hjerte. Brukes sammen med ALAT for å vurdere leverskade, men er mindre spesifikt.
Albumin
Et protein laget av leveren. Holder væske inne i blodårene. Lavt nivå tyder på leversvikt og gir ødemer/ascites.
Ascites
Væskeansamling i bukhulen, ofte ved cirrhose. Skyldes portal hypertensjon og lavt albumin.
Bilirubin
Nedbrytningsprodukt fra hemoglobin. Konjugeres i leveren og skilles ut i galle. Gir ikterus ved opphopning.
Caput medusae
Synlige, slyngede vener på magen grunnet portosystemiske kollateraler ved portal hypertensjon.
Cirrhose
Endestadium av kronisk leversykdom, med arrvev og regenerasjonsknuter. Gir funksjonssvikt og portal hypertensjon.
Encefalopati (hepatisk)
Påvirket hjernefunksjon ved leversvikt, ofte grunnet ammoniakk. Gir forvirring, søvnforstyrrelser og i alvorlige tilfeller koma.
HCC (hepatocellulært karsinom)
Primær leverkreft som utgår fra leverceller. Vanlig hos pasienter med cirrhose.
Hepatorenalt syndrom (HRS)
Funksjonell nyresvikt ved alvorlig leversvikt, uten primær nyresykdom. Skyldes sirkulasjonsforstyrrelser.
Hydrostatisk trykk
Trykket blodet utøver mot karveggen. Driver væske ut av blodårene. Økt ved portal hypertensjon.
Ikterus
Gulfarging av hud og sclera grunnet økt bilirubin i blodet. Blir synlig ved nivå over ca. 35 mikromol/L.
INR (International Normalized Ratio)
Et mål på blodets koagulasjonstid. Øker ved leversvikt på grunn av redusert produksjon av koagulasjonsfaktorer.
Kolloidosmotisk trykk (onkotisk trykk)
Trykket som plasmaproteiner – særlig albumin – skaper for å holde væske inne i blodårene. Lavt ved leversvikt.
NASH (non-alcoholic steatohepatitis)
En type fettlever med betennelse, ofte forbundet med metabolsk syndrom. Kan føre til cirrhose.
Portal hypertensjon
Økt trykk i portvenen som følge av arrvev i leveren. Gir varicer, ascites og splenomegali.
Regenerasjonsknuter
Små klumper av nydannede leverceller som oppstår ved cirrhose. Omgitt av arrvev og forstyrrer leverens normale struktur.
Spider naevi
Små utvidede blodårer på huden med rød midtpunkt og tynne utløpere, ofte på bryst og ansikt. Typisk ved leversykdom.
Splenomegali
Forstørret milt, ofte grunnet portal hypertensjon. Kan føre til nedbrytning av blodceller (hypersplenisme).
Stellate-celler
Vitamin A-lagrende celler i leveren som ved skade blir bindevevsproduserende og bidrar til fibrose.
Trombocytopeni
Lavt antall blodplater. Vanlig ved splenomegali og portal hypertensjon. Øker risiko for blødning.
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3