
Dette er en side som er basert på de offisielle helserådene. Alt reflekterer ikke nødvendigvis mine personlige tanker. Ha i baktankene at forskning på kosthold er veldig komplisert og har utallige ukontrollerbare faktorer.
Kosthold spiller en avgjørende rolle i menneskers helse, både som et middel for å forebygge sykdom og som en del av behandlingen når sykdom allerede har oppstått. Når vi snakker om kostholdsintervensjoner, mener vi målrettede tiltak hvor kostholdet endres for å forbedre helseutfall.
Dette kan dreie seg om alt fra små justeringer i matvaner til mer omfattende kostomlegginger, og det er en tilnærming som benyttes både i helsefremmende arbeid, primærforebygging og sekundærforebygging av sykdom.
I moderne medisin har kosthold og livsstil fått en stadig viktigere plass, ettersom vi i økende grad ser hvordan ikke-smittsomme sykdommer – som hjerte- og karsykdommer, diabetes type 2, kreft og kroniske betennelsestilstander – henger tett sammen med levevaner.
I stedet for å behandle sykdommer isolert, retter vi i større grad oppmerksomheten mot hele mennesket, og livsstilen som enten bidrar til sykdom eller til helse.
En kostholdsintervensjon er med andre ord ikke bare noe som gjøres når en pasient er alvorlig syk, men også et verktøy for å redusere risiko på lang sikt.
Den kan være like relevant for den friske 40-åringen med høyt blodtrykk og dårlig kosthold, som for pasienten med etablert diabetes eller overvekt.
For at en kostholdsintervensjon skal være effektiv og nyttig, må den være kunnskapsbasert.
Det betyr at rådene og tiltakene som gis, er forankret i forskning, epidemiologiske studier og kliniske erfaringer. Det finnes mange kostråd i samfunnet – fra kurer delt på sosiale medier til bøker som lover raske resultater – men i klinisk sammenheng må vi skille mellom det som er vitenskapelig dokumentert, og det som kun er populært eller trendy.
Gjennom dette kapitlet og de neste, skal vi se nærmere på hva forskningen faktisk sier om kostholdets effekt på helse, hvilke kosttyper som har dokumentert effekt på ulike helseutfall, og hvordan vi som helsepersonell kan bidra til gode, trygge og realistiske livsstilsendringer hos pasientene våre.
Når er det aktuelt med kostholdsintervensjon?
Kostholdsintervensjoner kan være aktuelle i en rekke ulike kliniske situasjoner – både for å fremme helse, for å forebygge sykdom, og for å bedre symptomer eller bremse sykdomsforløp. Det finnes ingen fasit på når man må starte en kostholdsintervensjon, men det finnes mange situasjoner hvor det kan være både hensiktsmessig og effektivt.
Vi kan dele dette inn i fire hovedområder:
1. Forebygging hos friske personer
Den kanskje mest kraftfulle bruken av kostholdsintervensjon er i forebygging – før sykdom oppstår. I primærhelsetjenesten er det derfor viktig å identifisere pasienter med ugunstige kostvaner, overvekt, inaktiv livsstil eller andre risikofaktorer, og tilby veiledning før helseplagene utvikler seg. Et eksempel kan være en pasient med lett forhøyet blodtrykk og høyt kolesterol, men uten symptomer. En målrettet kostholdsendring kan i slike tilfeller redusere behovet for medisiner og redusere risiko for framtidig sykdom.
2. Sekundærforebygging ved etablert sykdom
Pasienter som allerede har fått en diagnose – som for eksempel diabetes type 2, metabolsk syndrom eller hypertensjon – har ofte stort utbytte av kostholdsintervensjon. Her handler det ikke nødvendigvis om å «kurere» sykdommen, men om å forbedre kroppens regulering, redusere komplikasjoner og bremse utviklingen. Kostholdsendringer kan ofte bidra til bedre blodsukkerkontroll, lavere blodtrykk, bedre kolesterolnivåer og mindre behov for medisiner.
3. Symptomlindring og forbedring av livskvalitet
I noen tilfeller handler ikke intervensjonen om å behandle eller forebygge sykdom i seg selv, men om å redusere symptomer. Ved irritabel tarm (IBS) kan et lav-FODMAP-kosthold gi betydelig lindring. Ved revmatiske sykdommer og kronisk inflammasjon finnes det studier som peker på at et betennelsesdempende kosthold – rikt på antioksidanter og fiber – kan dempe plager og forbedre livskvalitet.
4. Del av helhetlig behandling
I behandling av komplekse tilstander som fedme, hjertesykdom, visse kreftformer og polyfarmasi hos eldre, er kosthold en del av helheten. Det handler ikke om å bytte ut medisinsk behandling med diett, men om å støtte kroppen best mulig – både gjennom god ernæring, fysisk aktivitet, søvn og psykisk helse. Her blir kosthold en viktig medspiller.
Fedme og kosthold

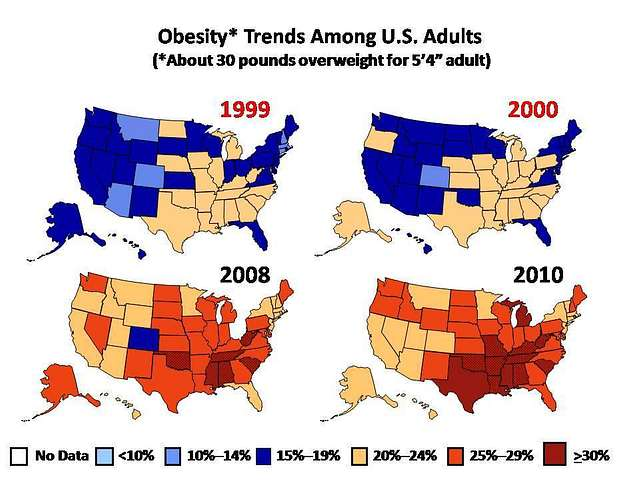
Fedme er i dag en av de største folkehelseutfordringene, både i Norge og globalt. Det handler ikke bare om vekt, men om økt risiko for en rekke alvorlige sykdommer som hjerte- og karsykdom, diabetes type 2 og visse kreftformer. Fedme påvirker både enkeltindivider og samfunn, og har betydning for helse, livskvalitet og helseøkonomi. I takt med at flere utvikler fedme, blir det stadig viktigere å forstå hvilke mekanismer som ligger bak, hvordan vi best kan forebygge, og hvordan behandling kan utformes på en bærekraftig og ikke-stigmatiserende måte.
I Norge er fedme blitt stadig mer utbredt. Ifølge Helsedirektoratet har over halvparten av voksne nordmenn nå overvekt eller fedme, og om lag én av fire har fedme. Økningen har skjedd over flere tiår og rammer særlig grupper med lavere utdanning og lavere inntekt.
Denne utviklingen må ses i lys av samfunnsendringer. Det moderne kostholdet er energitett, lett tilgjengelig og sterkt markedsført. I tillegg er hverdagsaktiviteten lavere enn før. Alt dette gjør at kroppen vår – som er utviklet for knapphet – blir overbelastet i en hverdag med overflod.
Definisjon og klassifisering
Fedme defineres som en unormalt høy andel kroppsfett, og klassifiseres oftest ved hjelp av kroppsmasseindeks (BMI). BMI beregnes som vekt i kilogram delt på høyde i meter opphøyd i annen (kg/m²). Verdens helseorganisasjon (WHO) opererer med følgende klassifikasjoner:
- Normalvekt: BMI 18,5–24,9
- Overvekt: BMI 25–29,9
- Fedme klasse I: BMI 30–34,9
- Fedme klasse II: BMI 35–39,9
- Fedme klasse III (sykelig fedme): BMI ≥ 40
Det er viktig å merke seg at BMI ikke skiller mellom fett- og muskelmasse, og dermed ikke alltid gir et presist bilde av helserisikoen hos enkeltpersoner. Likevel er det nyttig i befolkningsstudier.
Årsaker og risikofaktorer
Fedme oppstår når energiinntaket over tid overstiger energiforbruket. Dette kan skyldes for mye energitett mat, for lite fysisk aktivitet – eller begge deler. Men årsaksbildet er langt mer komplekst enn en enkel ligning.
Kosthold er en viktig bidragsyter. Matvarer med mye sukker, fett og salt, spesielt ultraprosessert mat og sukkerholdige drikker, bidrar til et overskudd av energi. Samtidig er kostholdet i Norge preget av for lavt inntak av grønnsaker, frukt, belgfrukter og fullkorn – som kunne bidratt til metthet og bedre vektkontroll.
Fysisk inaktivitet forsterker problemet. Når hverdagen krever lite bevegelse og det er lett å velge stillesittende aktiviteter, reduseres energiforbruket betraktelig.
Men genetiske, sosiale, psykologiske og miljømessige faktorer spiller også inn. Arv påvirker hvor lett man legger på seg. Psykologiske faktorer som stress og emosjonell spising kan bidra. Samfunnsforhold – som mattilgjengelighet, økonomi og utdanning – påvirker også risiko for fedme.
Sykdomsrisiko ved fedme
Fedme øker risikoen for en lang rekke helseproblemer. Her er noen av de mest sentrale:
- Hjerte- og karsykdommer: Økt fettvev fører ofte til høyt blodtrykk, ugunstige blodlipider og økt risiko for aterosklerose og hjerneslag.
- Type 2-diabetes: Fedme er den viktigste risikofaktoren for insulinresistens og utvikling av diabetes type 2.
- Kreft: Visse kreftformer – som tykktarmskreft, brystkreft etter overgangsalder og livmorkreft – forekommer oftere hos personer med fedme.
- Andre konsekvenser: Søvnapné, slitasjegikt, gallestein, fertilitetsproblemer og psykiske helseplager er vanligere hos personer med fedme.
Sykdomsrisikoen øker med graden og varigheten av fedme, og påvirkes også av fettets fordeling i kroppen (sentral/visceral fedme er mer helseskadelig).
Etiske og samfunnsmessige perspektiver
Fedme er ofte omgitt av skam, skyld og stigmatisering. Mange ser fortsatt på fedme som et resultat av viljesvakhet, selv om forskning viser at kroppen aktivt motarbeider vektnedgang. I virkeligheten er fedme et resultat av komplekse samspill mellom genetikk, psykologi, biologi og miljø.
Sosial ulikhet i helse gjør at mennesker med lavere sosioøkonomisk status har høyere risiko for fedme. Dette må tas med i vurderingen av forebyggende tiltak og helsepolitikk.
I stedet for å legge ansvaret på individet alene, bør vi tenke mer systemisk. Det handler om hvordan samfunnet er bygget opp – hva slags mat som er billigst, hvordan vi beveger oss i hverdagen, og hvilke holdninger vi har til kropp og helse.
Typer kostholdsintervensjon
Kostholdsintervensjon er et vidt begrep som omfatter flere ulike tilnærminger. Noen intervensjoner handler om å gi generelle kostråd, andre om å utforske spesifikke matreaksjoner eller følge mer strukturerte dietter. Hvilken metode som passer best, avhenger av pasientens helse, livssituasjon og motivasjon. I dette kapittelet går vi gjennom de vanligste typene kostholdsintervensjon som benyttes i klinisk praksis.
Kostveiledning som samtalebasert intervensjon
En av de mest brukte formene for intervensjon er kostveiledning. Dette innebærer en samtale mellom pasient og behandler der man reflekterer over nåværende matvaner og identifiserer mulige endringer. Veiledningen tar ofte utgangspunkt i kostrådene fra Helsedirektoratet, som fremhever betydningen av grønnsaker, frukt, grove kornprodukter og fisk, og advarer mot høyt inntak av sukker, mettet fett og ultraprosesserte produkter. Samtidig er det viktig å ta hensyn til måltidsrytme, porsjonsstørrelser og spiseatferd.
Veiledning er fleksibelt og tilpasningsdyktig. Den egner seg særlig godt for pasienter som ikke ønsker eller trenger en streng diett, men som ønsker støtte til å gjøre gradvise og bærekraftige endringer i hverdagen.
Fedme: mer enn bare vekt
Fedme har lenge blitt definert med utgangspunkt i kroppsmasseindeks (BMI), men moderne forskning viser at det er store individuelle forskjeller i hvordan fettlagring påvirker helsen. Ikke alle med høy BMI har økt sykdomsrisiko, og ikke alle med lav BMI er nødvendigvis friske.
Det betyr at vi må se mer nyansert på fedme, og ta hensyn til hvordan fettet fordeler seg, hvilke metabolske konsekvenser det gir, og hvilke biologiske signaler som er involvert. Denne delen handler om å forstå variasjonen bak fedme og hvorfor det ikke finnes én universell helseprofil for overvekt.
Fenotyping av fedme
Fenotyping betyr å klassifisere fedme i undergrupper basert på fysiologiske og metabolske karakteristika. I stedet for å kun bruke BMI, kan man for eksempel bruke:
- Fettfordeling (subkutant vs. visceralt fett)
- Insulinfølsomhet og glukosemetabolisme
- Inflammatoriske markører
- Lipidprofil og blodtrykk
Ved å identifisere slike undergrupper kan man bedre forutsi helserisiko og målrette behandling. Dette gir også innsikt i hvorfor to personer med samme BMI kan ha svært ulik risiko for sykdom.
Markører for sentral fedme
Sentral fedme, altså økt fettlagring i bukområdet (visceralt fett), er spesielt assosiert med økt risiko for metabolsk sykdom og kardiovaskulære komplikasjoner. Dette skyldes at visceralt fett er mer metabolsk aktivt og produserer flere betennelsesfremmende signalstoffer (cytokiner) enn subkutant fett.
Vanlige biomarkører for sentral fedme inkluderer:
- Midjeomkrets: Et praktisk mål for visceralt fett.
- Midje-hofte-ratio (WHR): Forholdet mellom midje og hofteomkrets, høyere ratio indikerer økt visceralt fett.
- Triglyseridnivåer og HDL-kolesterol: Kombinasjonen av høye triglyserider og lavt HDL er typisk for metabolsk syndrom.
- Inflammasjonsmarkører som CRP og IL-6: Økt ved visceralt fett.
- Insulinnivåer og HOMA-IR: Indikatorer på insulinresistens.
Disse markørene gir en bedre forståelse av pasientens risiko enn BMI alene.
Metabolsk sunn fedme – finnes det?
En interessant observasjon i forskningen er at noen mennesker med fedme ikke har metabolsk sykdom.
Disse betegnes som metabolsk sunne, men overvektige (MHO – Metabolically Healthy Obese). De har høy BMI, men viser normale nivåer av:
- Blodtrykk
- Insulinfølsomhet
- Lipidprofil
- Inflammatoriske markører
Hvordan er dette mulig?
En forklaring er at disse personene har mer subkutant fett og mindre visceralt fett, og at deres fettvev fungerer mer normalt, uten å produsere betennelsesstoffer i samme grad. De kan også ha genetiske beskyttende faktorer.
Likevel tyder nyere data på at MHO ikke nødvendigvis er beskyttet på lang sikt. Risikoen for kardiovaskulær sykdom og diabetes ser ut til å øke over tid, og mange i denne gruppen utvikler etter hvert metabolsk sykdom.
The Finnish Diabetes Prevention Study (DPS)
Den finske diabetesforebyggingsstudien (DPS) er en av de mest sentrale kliniske studiene når det gjelder å vise effekten av livsstilsintervensjon hos personer med høy risiko for type 2-diabetes.
Hvem ble inkludert?
- Personer med BMI > 25 og nedsatt glukosetoleranse (pre-diabetes)
Hva ble gjort?
- De ble tilfeldig fordelt til to grupper:
- En kontrollgruppe med standard helseråd.
- En intervensjonsgruppe med strukturert veiledning i kosthold, fysisk aktivitet, vektkontroll og røykeslutt.
Hva ble resultatet?
- Etter i snitt 3,2 år var forekomsten av diabetes redusert med 58 % i intervensjonsgruppen.
- Vekttap var viktig, men selv små endringer i livsstil ga store effekter på blodsukker, insulinresistens og blodfettverdier.
- Effekten var langvarig, og mange deltakere holdt seg friske i flere år etter at studien var over.
Denne studien viser at målrettet livsstilsendring er en effektiv strategi for å forebygge sykdom, selv hos personer som allerede er i risikosonen. Det er også et godt eksempel på hvordan en populasjonstilnærming til forebygging kan gi store gevinster på befolkningsnivå.
Kostholdsmønstre og ikke-smittsomme sykdommer – helhet fremfor enkeltingredienser
Kostholdet vi følger gjennom livet påvirker i stor grad risikoen for ikke-smittsomme sykdommer, som hjerte- og karsykdommer, type 2-diabetes, overvekt, visse kreftformer og leversykdom. I nyere forskning har man gått bort fra å se på enkeltstående næringsstoffer isolert – som fett, sukker eller vitaminer – og i stedet begynt å fokusere på kostholdsmønstre.
Dette handler om hvordan ulike matvarer og næringsstoffer opptrer i samspill og hvilken samlet effekt de har over tid. Det gir et mer realistisk bilde av hvordan folk faktisk spiser, og hva som har betydning for helsa deres.
Flere kostholdsmønstre har blitt studert grundig i forskning, og noen skiller seg særlig ut med tanke på gunstig effekt på metabolsk helse og reduksjon av sykdomsrisiko.
DASH-dietten – utviklet for blodtrykk, nyttig for hele kroppen
DASH står for Dietary Approaches to Stop Hypertension, og ble opprinnelig utviklet for å hjelpe pasienter med å senke blodtrykket. Den har etter hvert vist seg å ha gunstige effekter også på andre risikofaktorer, som kolesterol og insulinresistens. Dietten er plantebasert, men tillater magre meieriprodukter, fisk og noe kjøtt. Den er rik på frukt, grønnsaker, fullkorn, nøtter og belgfrukter, og inneholder lite salt, mettet fett og sukkerholdige matvarer. Studier har vist at DASH-dietten reduserer både systolisk og diastolisk blodtrykk, og beskytter mot hjerteinfarkt og slag.
Middelhavsdietten – en helhetlig livsstil
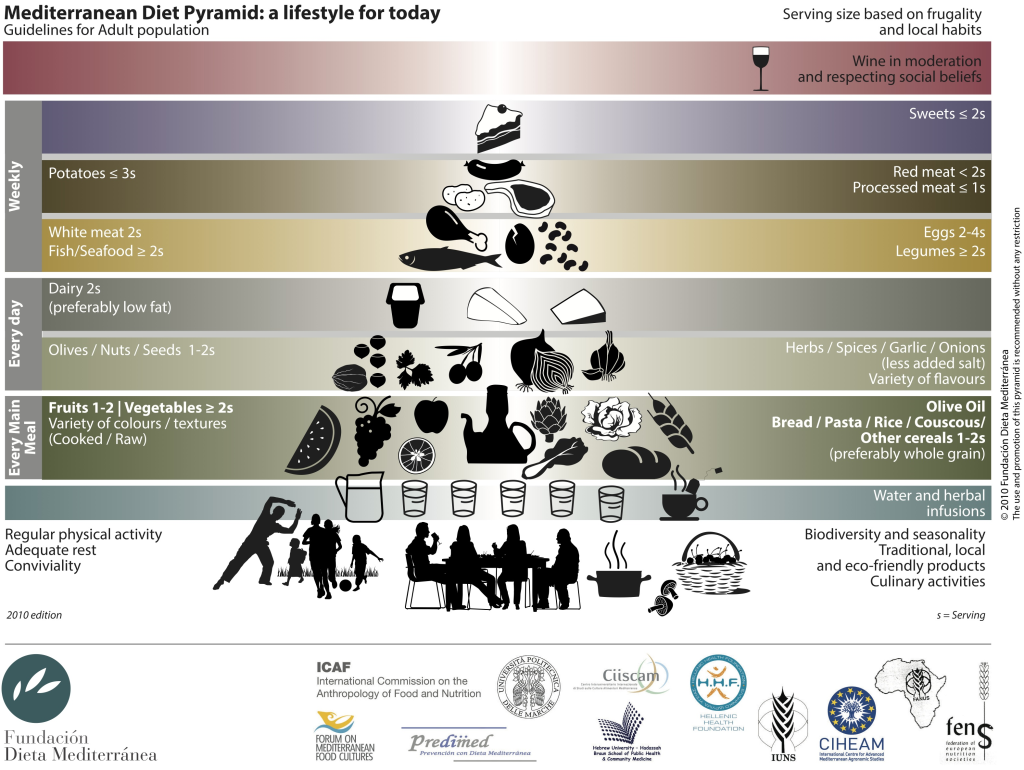
Middelhavsdietten har lenge vært kjent som en av de mest helsebringende kostholdsformene i verden. Den er basert på tradisjonelle matvaner fra land som Hellas og Italia, og består hovedsakelig av plantebaserte matvarer. Kostholdet er rikt på frukt, grønnsaker, belgfrukter, fullkorn, nøtter og olivenolje. I tillegg inntas det moderat mengde fisk, skalldyr og vin, mens rødt kjøtt og søtsaker spises sjeldnere. Fettinntaket er høyt, men kommer i hovedsak fra enumettet fett i olivenolje og flerumettet fett fra fisk.
Middelhavsdietten er assosiert med redusert risiko for hjerte- og karsykdom, type 2-diabetes, overvekt og visse kreftformer. Den har også vist antiinflammatoriske effekter og bidrar til forbedret metabolsk profil, inkludert bedre kolesterolverdier og blodsukkerkontroll.
Den nye nordiske dietten – et regionalt alternativ
Den nye nordiske dietten, også kalt New Nordic Diet, ble utviklet som et bærekraftig og helsefremmende kosthold basert på matvarer som vokser i Norden. Den har mange likhetstrekk med middelhavsdietten, men legger vekt på lokale råvarer som rotgrønnsaker, kål, bær, fullkorn (særlig rug, bygg og havre), fisk, magert kjøtt og rapsolje i stedet for olivenolje. Dietten har i studier vist seg å forbedre blodsukker, blodtrykk og kolesterol, og er også mer miljøvennlig. For mange nordboere kan dette kostholdet være enklere å implementere fordi det bygger på matvarer vi allerede er vant til å bruke.
Vegetariske og veganske kosthold – helsefordeler og næringsbehov
Et vegetarisk kosthold utelukker kjøtt, mens et vegansk kosthold også utelukker alle animalske produkter, inkludert egg og meieriprodukter. Begge er plantebaserte kostholdsmønstre som, når de planlegges godt, kan være næringsrike og beskyttende mot mange sykdommer. Studier har vist at både vegetarisk og vegansk kosthold ofte er forbundet med lavere BMI, lavere kolesterol, bedre blodtrykkskontroll og redusert risiko for hjerte- og karsykdom og type 2-diabetes.
Samtidig kan enkelte næringsstoffer bli utfordrende å dekke uten animalske produkter, særlig B12, jern, jod, omega-3 og kalsium. Disse må eventuelt tilføres via berikede matvarer eller kosttilskudd.
Lavkarbodietter

Lavkarbokosthold reduserer andelen karbohydrater i maten, og kan ha ulike nivåer av karbohydratbegrensning. Noen lavkarbodietter innebærer et kosthold med høy andel fett (som ketogen diett), mens andre fokuserer mer på protein. Disse diettene har vist seg å være effektive for vektreduksjon på kort sikt og kan gi rask forbedring i blodsukkerkontroll hos personer med type 2-diabetes.
Samtidig er langtidseffektene mer usikre. Effekten på LDL-kolesterol varierer avhengig av fettkilden – plantebasert fett gir bedre profil enn mettet fett fra dyr. Kvaliteten på matvarene som inngår i lavkarbodietten er derfor avgjørende for helseeffekten.
Kosthold og sykdomsrisiko – biomarkører som spor
Kostholdet påvirker en rekke biomarkører som kan fortelle noe om risiko for fremtidig sykdom. Disse inkluderer:
- Inflammasjonsmarkører, som CRP og IL-6, som reduseres ved inntak av kostholdsmønstre med høyt innhold av fiber og sunne fettstoffer (f.eks. middelhavsdiett)
- Insulinresistens, som bedres ved vekttap og kost med lav glykemisk belastning
- Blodlipider, inkludert LDL-kolesterol, HDL og triglyserider, som påvirkes positivt av plantebaserte og fettrikt sunne dietter
- Blodtrykk, som typisk reduseres ved DASH-diett og kosthold med høyt kaliuminnhold
- Leverenzymer og fettlever, som bedres med vektreduksjon og kosthold som reduserer insulinresistens
Disse biomarkørene gir innsikt i hvordan kostholdet virker i kroppen før sykdom utvikler seg.
Mikrobiomet
Tarmen vår huser trillioner av mikroorganismer som samlet utgjør det vi kaller tarmmikrobiomet. Dette komplekse økosystemet er involvert i:
- Fordøyelse og nedbrytning av kostfiber
- Produksjon av kortkjedede fettsyrer (som butyrat), som har antiinflammatoriske effekter
- Regulering av immunsystemet
- Beskyttelse mot patogene bakterier
- Kommunikasjon med hjernen via tarm-hjerne-aksen
Kosthold er den viktigste faktoren som påvirker sammensetningen og aktiviteten i mikrobiomet.
Middelhavskosthold versus vestlig kost – ulik påvirkning på tarmflora
Studier har vist tydelige forskjeller i mikrobiomets sammensetning mellom personer som følger middelhavskosthold og de som følger vestlig kost. Middelhavskost fører til økt mangfold av gunstige bakterier, særlig de som produserer SCFA, mens vestlig kost med mye sukker, prosessert mat og mettet fett er assosiert med redusert mangfold, økt tarmpermeabilitet og lavgradig inflammasjon.
Dette kan forklare hvordan kosthold påvirker risiko for fedme, metabolsk syndrom, diabetes og kroniske betennelsestilstander.
Helsedirektoratets kostråd – helhet, ikke forbud
Helsedirektoratet gir årlige og oppdaterte råd om kosthold basert på den samlede forskningen fra blant annet Nasjonalt råd for ernæring og Nordic Nutrition Recommendations (NNR). Hovedbudskapet er å fremme helse, forebygge sykdom og gi befolkningen et realistisk, bærekraftig og næringsrikt kosthold.
I stedet for å fokusere på hva man ikke skal spise, dreier rådene seg om matvaregrupper som bør prioriteres. De legger vekt på hele kostholdsmønstre, og ikke enkeltdeler. Blant hovedpunktene finner vi:
- Spis mer:
- Grønnsaker, frukt og bær (minst 5 porsjoner om dagen)
- Grove kornprodukter
- Fisk til middag 2–3 ganger i uka
- Belgvekster, nøtter og frø
- Begrens inntaket av:
- Rødt kjøtt og spesielt bearbeidet kjøtt
- Salt og sukker
- Mettet fett – velg heller umettet fett fra planteoljer og fisk
- Velg vann som tørstedrikk
- Fysisk aktivitet anbefales i tillegg – minst 150 minutter i uken med moderat intensitet
I tillegg anbefales det at man spiser variert og balansert, og at man tenker på matglede, måltidsrytme og et bærekraftig matsystem.
Hvordan har kostholdet i Norge endret seg?
Norsk kosthold har gjennomgått betydelige endringer de siste tiårene. Statistikk fra Helsedirektoratet viser både fremgang og utfordringer:
Positive utviklingstrekk:
- Mindre sukker: Inntaket av tilsatt sukker har gått kraftig ned de siste 20 årene.
- Mindre helmelk, mer lettmelk og plantemelk
- Økt inntak av frukt og grønnsaker blant mange aldersgrupper
- Mer fisk blant enkelte deler av befolkningen, særlig i barnehager og skoler
Utfordringer som gjenstår:
- Mange spiser fortsatt for lite grønnsaker, fullkorn og fisk
- Inntaket av rødt og bearbeidet kjøtt er for høyt i forhold til anbefalingene
- Overvekt og fedme øker fortsatt, både blant barn og voksne
- Sosiale helseforskjeller har blitt tydeligere: personer med lavere utdanning og inntekt har generelt et mindre gunstig kosthold
Dette viser at selv om befolkningen i snitt gjør noen sunnere valg, er det store forskjeller, og det er fortsatt et betydelig forbedringspotensial.
Legens rolle i kostveiledning – mer enn bare medisiner
Som lege er det lett å fokusere på medisinsk behandling, legemidler og prosedyrer. Men helse handler i stor grad også om forebygging – og her spiller kosthold en nøkkelrolle.
Lege-pasient-samtalen er en unik mulighet for å gi informasjon og veiledning. Mange pasienter lytter godt til rådene fra legen sin, og forskning viser at selv korte kostholdsintervensjoner i allmennpraksis kan ha positiv effekt på pasientens valg. Dette gjelder spesielt hos pasienter med:
- Overvekt eller fedme
- Høyt blodtrykk
- Diabetes type 2
- Metabolsk syndrom
- Hjertesykdom
- Mage-tarmproblematikk
- Revmatologiske eller autoimmune sykdommer
Det er viktig at legen ikke moralisere eller forenkler problemet til «viljestyrke». Tvert imot bør veiledningen være kunnskapsbasert, empatisk og tilpasset pasientens livssituasjon.
Legeutdanningen i dag inneholder imidlertid lite ernæringsopplæring, og mange leger etterlyser mer systematisk kunnskap. Her kan tverrfaglig samarbeid med kliniske ernæringsfysiologer, helsesykepleiere og fysioterapeuter være avgjørende. Likevel er det viktig at legen har et minimum av kunnskap for å kunne identifisere risikopasienter og gi klare, trygge råd – eller henvise videre.
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3
❓ Test deg selv
Obs, tomt! Kommer etterhvert <3