Vil du lytte til en forklaring av temaet? Trykk under!
Blodstrømmen gjennom kroppen er ikke en statisk prosess. I stedet må blodstrømmen kontinuerlig tilpasses kroppens behov, enten du er i ro eller i fysisk aktivitet. En viktig faktor som påvirker blodstrømmen, er motstanden blodet møter når det strømmer gjennom blodårene. Denne motstanden er spesielt viktig i de små blodårene, kalt arteriolene, som regulerer blodstrømmen til de ulike organene og vevene i kroppen.
Kartonus refererer til den grunnleggende sammentrekningen av arteriolene som hjelper til med å regulere blodstrømmen gjennom kroppen. Denne tonusen er ikke konstant, men kan moduleres av ulike fysiologiske prosesser for å sikre at blodet når de rette stedene til rett tid – uten å overbelaste systemet. Kartonus påvirker blant annet hvordan blodårene reagerer på signaler fra nervesystemet, hormoner og lokale metabolitter.
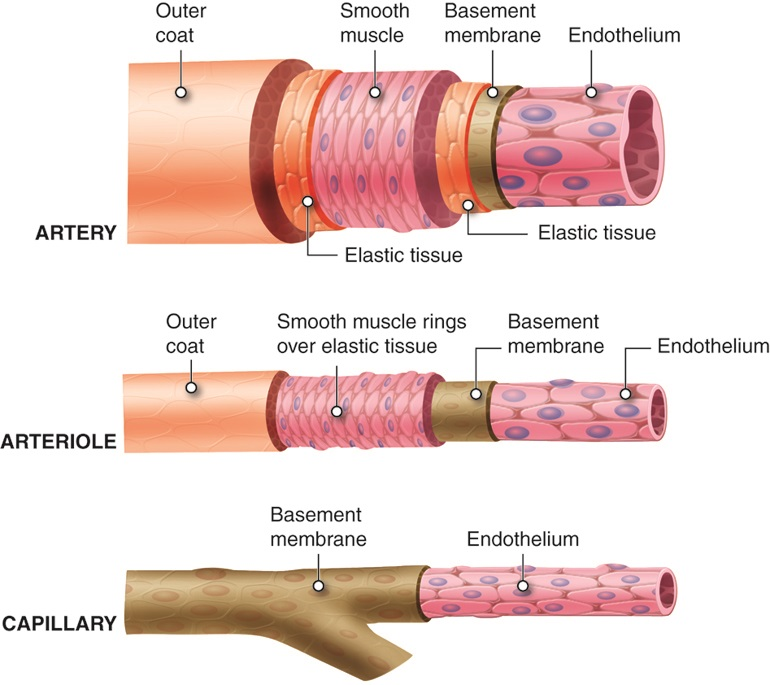
Vaskulær motstand
Vaskulær motstand er den kraften blodet møter på vei gjennom blodårene, og det er direkte relatert til hvor trange eller vide blodårene er. Når arteriolene trekker seg sammen (vasokonstriksjon), øker motstanden, og blodstrømmen reduseres.
Når arteriolene utvider seg (vasodilatasjon), reduseres motstanden, og blodstrømmen øker.
Total perifer motstand (TPR) refererer til summen av all vaskulær motstand i kroppen, og er en viktig faktor i reguleringen av blodtrykket. Arteriolene, som er de minste blodårene i kroppen, utgjør det viktigste området for regulering av motstanden. Når arteriolene er i sammentrekning, øker TPR, og når de er utvidet, synker TPR.
Kartonus er altså en av de sentrale mekanismene som bestemmer hvordan disse endringene skjer i arteriolene, og hvordan kroppen kan regulere blodstrømmen og blodtrykket for å møte de ulike behovene i kroppen.
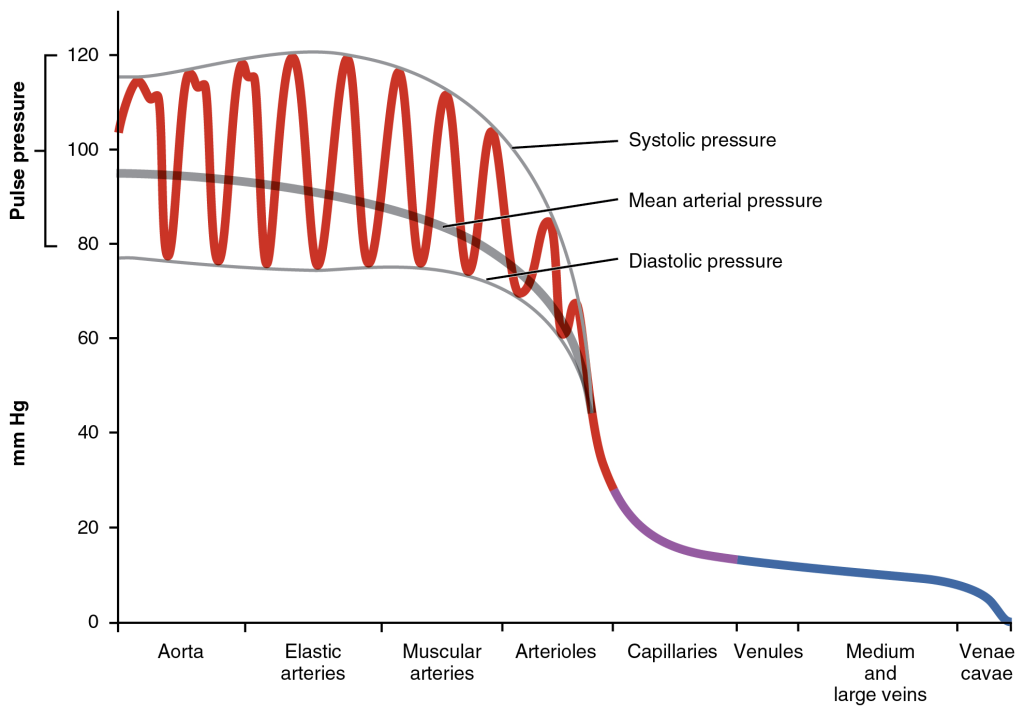
Blodstrøm og motstand ved fysisk arbeid
Når kroppen går fra hvile til fysisk aktivitet, skjer en rekke fysiologiske endringer i sirkulasjonssystemet for å møte de økte behovene fra de arbeidende musklene. Dette omfatter:
- Minuttvolumet øker – Hjertet pumper mer blod per minutt, noe som skjer gjennom en økning i både slagvolum og hjertefrekvens.
- Systolisk blodtrykk øker – Økt hjerteminuttvolum og økt blodtilførsel til arbeidende muskler fører til en økning i systolisk blodtrykk.
- Total perifer motstand (TPR) reduseres – Denne reduksjonen skjer på grunn av vasodilatasjon (utvidelse av blodårene) i arbeidende muskler, selv om kar i andre områder, som i fordøyelsesorganer, kan trekke seg sammen.
Figurer og deres betydning
- Minuttvolum (Q̇) som funksjon av arbeidsintensitet: Minuttvolumet øker jevnt med økt arbeidsbelastning.
- Slagvolum (SV) og arbeidsintensitet: Slagvolumet øker først, men flater ut ved høyere arbeidsintensitet (plateau-effekt).
- Blodtrykk under fysisk arbeid:
- Systolisk blodtrykk (SBP) øker jevnt.
- Gjennomsnittlig arterielt trykk (MAP) øker, men ikke like mye som systolisk blodtrykk.
- Diastolisk blodtrykk (DBP) forblir relativt stabilt.
- Total perifer motstand (TPR) under fysisk arbeid: TPR reduseres med økende arbeidsintensitet som et resultat av vasodilatasjon i de arbeidende musklene.
Blodstrøm som funksjon av motstand
Blodstrømmen gjennom blodårene er direkte påvirket av motstanden blodet møter på vei gjennom vaskulærsystemet. Arteriolene, som er de minste blodårene i kroppen, spiller en avgjørende rolle i reguleringen av vaskulær motstand.
Blodtrykket synker etter hvert som blodet passerer gjennom arteriolene og kapillærene på grunn av økende motstand i disse små blodårene. Dette skjer på grunn av to faktorer:
- Økt overflateareal: Når blodet strømmer gjennom arteriolene og videre inn i kapillærene, øker det totale overflatearealet betydelig. Flere og mindre blodkar i denne delen av sirkulasjonssystemet skaper mer friksjon og motstand for blodet, noe som reduserer trykket.
- Sammentrekning av arteriolene: Arteriolene har glatt muskulatur i veggene som kan trekke seg sammen (vasokonstriksjon) eller slappe av (vasodilatasjon). Når arteriolene trekker seg sammen, øker motstanden i disse karene, og blodet møter større motstand. Denne sammentrekningen av arteriolene reduserer blodstrømmen til de perifere områdene og øker motstanden, som videre fører til et trykkfall når blodet passerer gjennom.
Så, hovedårsaken til trykkfallet i arteriolene og kapillærene er at motstanden øker, dels på grunn av den økte friksjonen i de små karene og delvis på grunn av den aktive reguleringen av arteriolenes diameter.
Men? Hvorfor minker trykket når motstanden øker?
Ja, det virker motstridende, men forklaringen ligger i energibehovet og trykkets rolle i systemet.
Når vi sier at motstand øker, betyr det at blodet møter større motstand når det strømmer gjennom et blodkar. Når blodet møter motstand, bruker det mer energi for å «presse» seg gjennom karet. I et lukket system som vårt sirkulasjonssystem, overføres trykket fra hjertet til blodet.
Når blodet møter økt motstand, reduseres hastigheten og trykket, fordi mer energi går til å overvinne motstanden, ikke til å opprettholde høyt trykk.
Så hvorfor synker trykket?
- Økt motstand fører til lavere hastighet i blodstrømmen: Når blodet møter motstand i de små blodkarene (arteriolene og kapillærene), reduseres hastigheten på blodstrømmen. Dette gjør at trykket ikke kan opprettholdes på samme nivå.
- Energi og trykk: Blodtrykk er resultatet av den energi hjertet genererer når det pumper blod. Hvis motstanden i karene øker (f.eks. ved sammentrekning av arteriolene), må hjertet bruke mer energi for å presse blodet gjennom karene. Denne ekstra energibruken fører til et trykkfall i det perifere kretsløpet, ettersom noe av energien går til å overvinne motstanden i blodårene, ikke til å opprettholde et høyt trykk.
Om det fortsatt er vanskelig, husk at trykk handler om kraften per enhet areal som blodet utøver på blodårene.
Når blodet strømmer gjennom blodårene, kolliderer de mange molekylene i blodet med veggene i karene, og dette skaper trykket. Hvis det er mer motstand i blodkarene (for eksempel i arteriolene som er små og kan trekke seg sammen), må blodet bruke mer energi for å komme seg gjennom de trange områdene. Når molekylene i blodet møter motstand, blir energien brukt på å presse blodet gjennom karene, og dette fører til et lavere trykk.
Så, i et kar med høy motstand (små kar eller trange blodårer), kolliderer molekylene i blodet med karveggen oftere og med større kraft, men samtidig bruker hjertet mer energi for å drive blodet gjennom de trange karene, noe som reduserer trykket i det området. Dette skjer spesielt i kapillærene og arteriolene, hvor motstanden er størst.
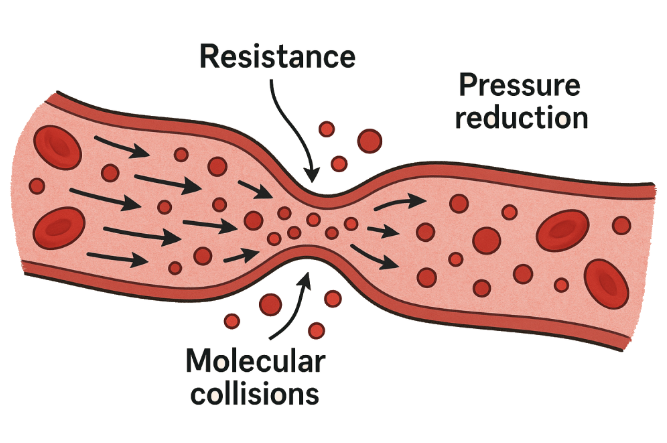
Vaskulær motstand og blodstrøm
Motstanden i blodårene, som bestemmer blodstrømmen, reguleres hovedsakelig av flere faktorer:
- Blodårenes diameter – En av de viktigste faktorene som påvirker vaskulær motstand. Smalere blodårer (vasokonstriksjon) gir høyere motstand, mens videre blodårer (vasodilatasjon) gir lavere motstand.
- Kar-tonus (vasokonstriksjon og vasodilatasjon) – Glatt muskulatur i arteriolene styrer motstanden ved å trekke seg sammen eller slappe av.
- Blodets viskositet – Høyere viskositet, som ved polycytemi (økt antall røde blodceller), øker motstanden.
- Blodårenes lengde – Lengre blodårer øker motstanden, men dette endrer seg ikke akutt.
Arterier som trykkreservoar
Arteriene har elastiske vegger som fungerer som et trykkreservoar for blodet. Under systole (hjerteaktivitet) utvider arteriene seg og lagrer energi, som deretter brukes under diastole (hvilefasen) for å opprettholde blodstrømmen, selv når hjertet ikke pumper.
Arteriolene er de primære motstandskarene, og de spiller en kritisk rolle i å fordele blodet til de ulike vevene i kroppen. Dette skjer ved at arteriolene kan justere sin diameter, som respons på ulike stimuli fra kroppen.
Blodstrøm som funksjon av motstand
Arteriolene spiller en sentral rolle i å regulere vaskulær motstand. Når motstanden i blodårene endres, påvirker det blodstrømmen betydelig:
- Høy motstand = lav blodstrøm (f.eks. ved sterk vasokonstriksjon).
- Moderat motstand = middels blodstrøm.
- Lav motstand = høy blodstrøm (f.eks. ved vasodilatasjon).
Myogen regulering og kartonus
Myogen regulering refererer til blodårenes evne til å justere diameteren på egen hånd, basert på trykket som virker på karveggen.
Dette er en viktig del av kartonus og spiller en essensiell rolle i å opprettholde stabil blodstrøm, spesielt i organer som hjernen og nyrene, der jevn blodtilførsel er kritisk.
Når blodtrykket i et kar øker, blir karveggen strukket. Denne mekanismen oppfattes av spesialiserte reseptorer i de glatte muskelcellene i blodkarene. Reaksjonen på denne økningen er at de glatte muskelcellene trekker seg sammen, noe som innsnevrer karet og øker motstanden. Dette kalles vasokonstriksjon, og det hjelper til med å forhindre at blodet strømmer for raskt gjennom karene og potensielt skader vevet. Denne prosessen fungerer som en form for beskyttelse, der blodåren «svarer» på økt trykk ved å justere sin egen diameter.
Omvendt, når blodtrykket synker, vil karveggen slappe av, og blodårene vil utvide seg (vasodilatasjon) for å øke blodstrømmen og opprettholde perfusjon til organene. Dette er en del av kroppens evne til å tilpasse seg og opprettholde et stabilt indre miljø, selv når det skjer endringer i blodtrykket.
Hvordan fungerer myogen respons?
Myogen regulering fungerer gjennom strekkreseptorer i de glatte muskelcellene. Når blodtrykket øker, strekker karveggen seg, og dette aktiverer mekanosensitive kanaler som åpner for Ca²⁺-ioner. Dette øker intracellulær kalsiumkonsentrasjon, som deretter aktiverer myosin light chain kinase (MLCK), et enzym som er nødvendig for kontraksjon av de glatte musklene. Dette fører til vasokonstriksjon, og diameteren på karet reduseres, noe som øker motstanden.
Denne mekanismen skjer automatisk og krever ikke sentral styring. Myogen regulering er derfor en svært rask respons som hjelper til med å stabilisere blodstrømmen i forhold til blodtrykket, spesielt i organer der konstant perfusjon er viktig, som hjernen og nyrene.
Betydning for kroppens sirkulasjon
Myogen regulering er viktig for å opprettholde stabil blodstrøm til vitale organer, spesielt når kroppen opplever endringer i posisjon eller blodtrykk. For eksempel, når du reiser deg fra liggende stilling, kan blodtrykket i bena og underkroppen synke på grunn av tyngdekraften. Myogen regulering hjelper til med å opprettholde blodtilførselen til hjernen ved å føre til vasokonstriksjon i arteriolene i bena og andre perifere områder, slik at blodstrømmen til viktige organer ikke blir redusert.
Denne reguleringen er en del av kroppens overordnede mekanismer for autoregulering, som gjør at ulike organer kan tilpasse blodtilførselen basert på lokale behov.
Eksempler på myogen regulering:
- Hjernen: Hjernen trenger konstant blodtilførsel, og derfor er myogen regulering viktig for å sikre at blodstrømmen holdes stabil, selv om blodtrykket svinger. Ved økt blodtrykk i hjernens arterier, vil myogen respons føre til vasokonstriksjon, og ved lavt blodtrykk vil karene utvide seg for å opprettholde blodstrømmen.
- Nyrene: Nyrene har også en viktig rolle i autoregulering av blodstrømmen. Her kan endringer i trykk i de afferente arteriolene (blodårene som leder blod inn i nyrene) føre til at karene trekker seg sammen eller slapper av for å sikre jevn blodstrøm gjennom nyrene, som er nødvendig for filtrering og væskebalanse.
I neste del skal vi se nærmere på hvordan adrenerg stimulering, via noradrenalin og adrenalin, påvirker kartonus og vaskulær motstand i kroppen.
Adrenerg stimulering og regulering av kartonus
Adrenerg stimulering spiller en betydelig rolle i reguleringen av blodårenes diameter, som igjen påvirker total perifer motstand (TPR) og blodstrøm. Den sympatiske grenen av det autonome nervesystemet (ANS) er ansvarlig for å utløse adrenerg stimulering, som frigjør noradrenalin (NA) fra sympatiske nervefibre og adrenalin (A) fra binyremargen. Disse nevrotransmitterne binder seg til spesifikke adrenerge reseptorer på glatt muskulatur i blodkarene, og forårsaker enten vasokonstriksjon eller vasodilatasjon, avhengig av hvilken type reseptor som er aktivert.
Alpha-1 (α₁)-adrenerge reseptorer: Vasokonstriksjon
De fleste blodkar i kroppen er innervert av α₁-adrenerge reseptorer, som reagerer på noradrenalin og adrenalin for å indusere vasokonstriksjon.
Når noradrenalin binder seg til α₁-reseptorene, aktiveres et signaleringssystem som fører til en økning i intracellulær kalsiumkonsentrasjon i glatt muskulatur.
Økt kalsium fører til aktivering av myosin light chain kinase (MLCK), som gjør at myosin og aktin i muskelcellene kan gripe tak i hverandre og forårsake kontraksjon. Denne prosessen resulterer i at blodkarene trekker seg sammen, noe som øker motstanden i blodårene og dermed øker blodtrykket.
Vasokonstriksjon skjer typisk i områder som ikke er i aktiv bruk, som huden, fordøyelsesorganene og nyrene, og bidrar til å opprettholde blodtrykket når kroppen står overfor stress, fysisk aktivitet eller blodtap.

Beta-2 (β₂)-adrenerge reseptorer: Vasodilatasjon
I enkelte områder, som i skjelettmuskulatur, koronararterier (blodårer til hjertet) og pulmonalarteriene (blodårer til lungene), finnes β₂-adrenerge reseptorer, som reagerer på adrenalin.
Når adrenalin binder seg til disse reseptorene, aktiveres et annet signaleringssystem som fører til produksjon av cAMP (syklisk adenosinmonofosfat).
cAMP aktiverer protein kinase A (PKA), som fosforylerer myosin light chain kinase (MLCK).
Denne fosforyleringen reduserer MLCKs aktivitet, og som et resultat slapper den glatte muskulaturen av, noe som resulterer i vasodilatasjon – en utvidelse av blodårene.
Vasodilatasjon skjer i områder som er i aktiv bruk, som musklene under fysisk aktivitet, hvor økt blodtilførsel er nødvendig for å møte den økte oksygen- og næringsstoffbehovet.
Husker du at β₁-reseptorer i hjertet gjør at hjertefrekvensen og kontraktiliteten øker? Dette skjer ved at cAMP aktiverer PKA, som igjen påvirker kalsiumkanalene i hjertemuskelcellene, noe som fører til sterkere sammentrekning og raskere hjerterytme. Det betyr at beta 1 hjertet til å pumpe mer og fortere, og beta 2 dilaterer kar, slik at vi får mer blod der det trengs.
Sammenheng mellom α₁- og β₂-reseptorer: Fight-or-flight-respons
Den adrenerge responsen i kroppen følger det som kalles fight-or-flight-responsen. Dette er en fysiologisk prosess som forbereder kroppen på å håndtere stress eller fare. Når kroppen aktiverer sympatikus, vil α₁-reseptorene føre til vasokonstriksjon i de områdene som ikke er essensielle for overlevelse, som hud og tarm. Samtidig vil β₂-reseptorene føre til vasodilatasjon i arbeidende muskler og viktige organer som hjertet og lungene. Dette skaper en balanse som sikrer at blodet blir omdirigert dit det trengs mest, samtidig som blodtrykket opprettholdes.
Effekt av adrenerg stimulering på kartonus
Den adrenerge stimuleringen har en direkte innvirkning på blodårenes kartonus, som refererer til den grunnleggende sammentrekningen i arteriolene. Når sympatikus aktiveres og noradrenalin frigjøres, skjer følgende:
- Vasokonstriksjon i perifere kar (via α₁-reseptorer): Økt motstand fører til at blodtrykket stiger for å sikre at alle organene får tilstrekkelig blodtilførsel, selv i stressende eller krevende situasjoner.
- Vasodilatasjon i arbeidende muskler (via β₂-reseptorer): Økt blodstrøm til muskler og andre vitale organer som krever ekstra oksygen og næringsstoffer under aktivitet.
- Opprettholdelse av blodtrykk (via vasokonstriksjon i ikke-essensielle organer): Samtidig som blodstrømmen til arbeidsmuskler økes, blir blodtilførselen til områder som ikke er nødvendige under stress (som tarm og hud) redusert gjennom vasokonstriksjon.
Dette er faktisk ganske viktig å forstå.
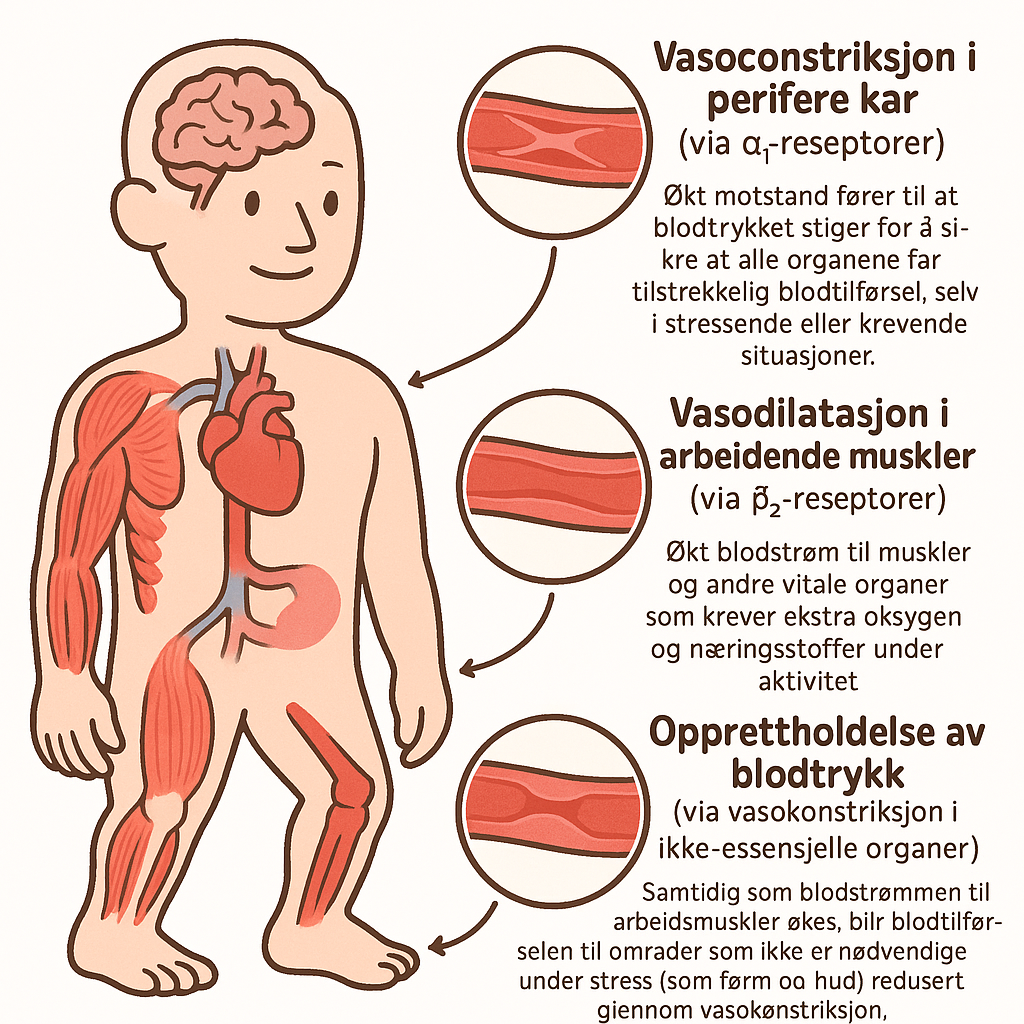
Eksempel på adrenerg regulering i fysisk aktivitet:
Under fysisk aktivitet, som ved løping eller styrketrening, aktiveres sympatikus for å forsyne muskler med mer blod.
Samtidig sørger adrenerge signaler for at karene i tarmene og huden trekker seg sammen (vasokonstriksjon), mens karene i musklene utvides (vasodilatasjon) for å sikre økt blodtilførsel. Denne prosessen gjør at kroppen kan møte det økte oksygenbehovet fra musklene, samtidig som den opprettholder blodtrykket for å sikre at hjernen og andre vitale organer også får tilstrekkelig blodtilførsel.
Hormonell regulering: Renin-Angiotensin-Aldosteron-Systemet (RAAS)
Renin-angiotensin-aldosteron-systemet (RAAS) er en hormonell mekanisme som spiller en sentral rolle i langsiktig regulering av blodtrykk og blodvolum. Dette systemet aktiveres når kroppen registrerer et fall i blodtrykk, blodvolum, eller natriumkonsentrasjon, og det bidrar til å opprettholde blodtrykket på et stabilt nivå ved å regulere både blodvolumet og vaskulær motstand. Dette dekker vi også på andre sider, men det er igjen relevant for kartonus.
Aktivering av RAAS
Når blodtrykket eller blodvolumet synker, for eksempel ved dehydrering, blødning, eller ved lavt natriumnivå, reagerer nyrene ved å frigjøre renin, et enzym som starter prosessen.
Renin omdanner angiotensinogen, som produseres i leveren, til angiotensin I. Angiotensin I blir deretter omdannet til angiotensin II i lungene, via enzymet angiotensin-converting enzyme (ACE).
Effektene av Angiotensin II
Angiotensin II har flere kraftige effekter som bidrar til å øke blodtrykket og opprettholde blodvolumet:
- Vasokonstriksjon: Angiotensin II binder til AT₁-reseptorer på blodkarene og forårsaker en sterk vasokonstriksjon, som øker den totale perifere motstanden (TPR) og dermed øker blodtrykket.
- Stimulerer aldosteronfrigivelse: Angiotensin II stimulerer binyrene til å produsere aldosteron, som øker reabsorpsjonen av natrium og vann i nyrene. Dette øker blodvolumet og bidrar til økt blodtrykk.
- Stimulerer utskillelse av ADH: Angiotensin II stimulerer også hypofysen til å frigjøre antidiuretisk hormon (ADH), som også fremmer vannretensjon i nyrene, ytterligere økende blodvolum og blodtrykk.
Effekten på Vaskulær Tonus
Angiotensin II spiller en betydelig rolle i å regulere vaskulær tonus ved å forårsake vasokonstriksjon.
Dette øker motstanden i blodårene, som igjen fører til økt blodtrykk. Denne mekanismen er spesielt viktig ved situasjoner med lavt blodvolum eller blodtrykk, da det bidrar til å opprettholde blodtilførselen til viktige organer.
Som en del av kroppens forsøk på å opprettholde blodtrykket, bidrar angiotensin II til økt kartonus i arteriolene gjennom vasokonstriksjon. Dette gir en økning i blodtrykket, som er nødvendig for å opprettholde blodstrømmen til vitale organer som hjerte, hjerne og nyrer, særlig under forhold med blodtap eller dehydrering.
Kort oppsummering:
- RAAS aktiveres ved lavt blodtrykk, lavt blodvolum eller lavt natrium.
- Angiotensin II øker vaskulær motstand (TPR) ved vasokonstriksjon og fremmer væskeretensjon via aldosteron og ADH.
- Denne mekanismen bidrar til å opprettholde blodtrykket og blodvolumet på et stabilt nivå, som er essensielt for å sikre tilstrekkelig blodtilførsel til vitale organer.
Andre lokale reguleringsmekanismer for vaskulær tonus
Metabolsk regulering
Metabolsk regulering er en annen viktig lokal mekanisme for å styre blodstrømmen i respons til de metabolske behovene i vevet. Når et vev er aktivt, øker forbruket av oksygen og næringsstoffer. Samtidig akkumulere avfallsprodukter som CO₂, H⁺ (protoner) og laktat. Disse metabolittene virker direkte på arteriolene og får dem til å utvide seg, en prosess kjent som vasodilatasjon.
For eksempel, i arbeidende muskler under fysisk aktivitet, fører økningen i CO₂ og H⁺ til at de arteriolene som forsyner musklene utvider seg, og blodtilførselen til de arbeidende musklene øker betydelig. Dette gjør at musklene får tilført mer oksygen og næringsstoffer for å støtte den økte aktiviteten.
Endotelcelledrevet regulering
Endotelcellene, som ligger på innsiden av blodkarene, spiller en aktiv rolle i reguleringen av blodårenes diameter. Når blodstrømmen øker, eller når det er kjemiske signaler som indikerer et behov for mer blodtilførsel, frigjør endotelcellene flere signalmolekyler som påvirker glatt muskulatur i blodkarene.
En av de viktigste vasodilatorene er nitrogenoksid (NO). Når endotelcellene registrerer økt blodstrøm, frigjøres NO, som får den glatte muskulaturen i blodkaret til å slappe av. Dette fører til vasodilatasjon, som øker blodtilførselen til det aktuelle området.
Endotelcellene produserer også endotelin-1, en kraftig vasokonstriktor som aktiveres ved vevsskader eller inflammasjon. Endotelin-1 får blodårene til å trekke seg sammen, noe som kan bidra til å redusere blodtap ved skade eller inflammatorisk respons.
Kombinasjonen av mekanismer
I kroppen jobber disse mekanismene sammen for å sikre at blodstrømmen til organer og vev alltid er tilpasset de aktuelle behovene. For eksempel, under fysisk aktivitet, vil vasodilatasjon i arbeidende muskler kombinert med vasokonstriksjon i ikke-essensielle organer (som fordøyelsessystemet) sørge for at mest mulig blod går til musklene som trenger det mest.
Kort oppsummering:
- Myogen autoregulering gjør at blodårene kan regulere sin egen diameter som respons på trykkendringer, noe som beskytter vev mot skader ved store trykkforandringer.
- Metabolsk regulering tilpasser blodstrømmen i forhold til vevets metabolisme, og gir økt blodtilførsel til aktive muskler.
- Endotelcelledrevet regulering via nitrogenoksid og endotelin-1 kontrollerer vasodilatasjon og vasokonstriksjon for å tilpasse blodstrømmen til aktuelle behov.
- Sympatisk regulering påvirker vaskulær tonus ved at noradrenalin får blodårene til å trekke seg sammen, som en del av kroppens kamp-eller-flukt-respons.
- Hormonal regulering via hormoner som angiotensin II og adrenalin bidrar til å opprettholde et stabilt blodtrykk og adekvat blodstrøm til vitale organer.
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3