🎧 I farta? Lytt til podcast temaet under!
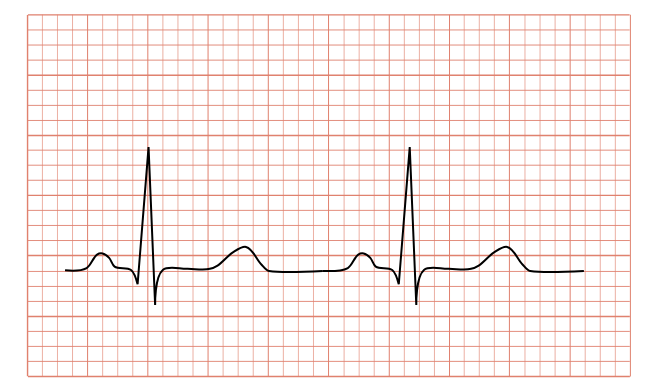
Hva er EKG
Elektrokardiografi, forkortet til EKG, er et av de mest brukte verktøyene i medisinsk praksis. Med noen få elektroder på huden kan vi få informasjon om hjertets elektriske aktivitet – og gjennom det, få innsikt i både normal hjertefunksjon og alvorlige sykdommer.
Men hva er det egentlig vi måler?
EKG registrerer de små elektriske spenningsendringene som oppstår på hudens overflate som følge av hjertets depolarisering og repolarisering.
Disse elektriske hendelsene skjer før og under hver hjertesammentrekning, og de gir informasjon om rytme, ledning, aksen, muskelmasse og oksygentilførsel i hjertet.
Et EKG er altså ikke bare et mønster med topper og daler – det er et presist kart over hvordan hjertet arbeider elektrisk, og hvorvidt noe går galt i denne prosessen. Ved å lære å tolke dette kartet, kan du som medisinstudent, lege eller helsepersonell fange opp:
- Tegn på iskemi eller infarkt
- Ledningsforstyrrelser
- Arytmier
- Og endringer som tyder på hypertrofi, elektrolyttforstyrrelser eller legemiddelpåvirkning
Men før vi kan bruke EKG diagnostisk, må vi forstå det fysiologiske grunnlaget: Hvordan skapes signalet? Hva betyr de ulike bølgene? Hvordan fanger vi opp signalet i forskjellige deler av kroppen?
I dette notatet starter vi fra bunnen:
– Først ser vi på hjertets elektriske aktivitet og hvordan den gir opphav til EKG-bølgene.
– Deretter lærer vi hvordan EKG-et registreres og tolkes i praksis.
– Til slutt går vi inn i patologien og viser hvordan EKG kan avsløre sykdom.
La oss begynne med det elektriske hjertet.
Hjertets elektriske aktivitet og grunnlaget for EKG
For å forstå hva et EKG egentlig viser, må vi først forstå hvordan hjertet fungerer som en elektrisk enhet.
Hver eneste hjerteslag starter med en elektrisk impuls – og det er denne elektriske aktiviteten som EKG registrerer.
Elektriske signaler fører til mekanisk sammentrekning
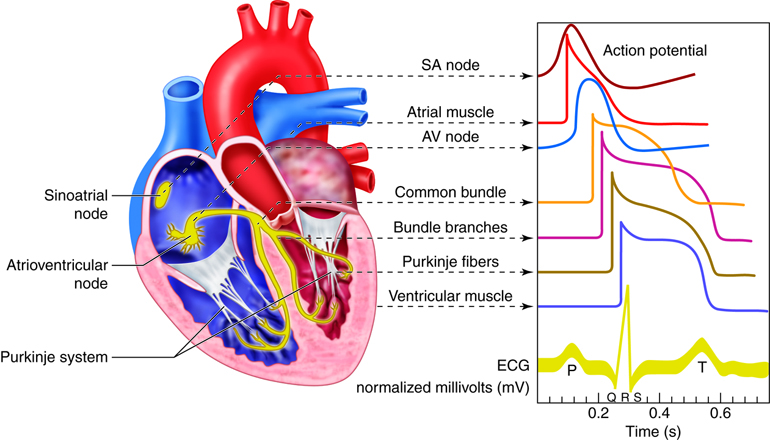
Hjertet er ikke bare en muskel – det er også en elektrisk generator og leder. Elektriske impulser starter i sinusknuten (SA-knuten) i høyre atrium.
Denne knuten fungerer som hjertets naturlige pacemaker.
Herfra sprer signalet seg gjennom atriene, ned gjennom AV-knuten, videre via His-bunten, og til slutt gjennom Purkinje-fibre til ventriklene.
Når hjertemuskelceller stimuleres elektrisk, depolariseres de – altså endrer de membranpotensialet sitt.
Denne depolariseringen sprer seg som en bølge gjennom hjertet, og fører til at muskelcellene trekker seg sammen. Etterpå repolariseres cellene – de går tilbake til hviletilstand.
Det er denne rytmiske depolariseringen og repolariseringen som skaper de elektriske spenningsforskjellene EKG-maskinen fanger opp på hudens overflate.
Hvordan elektriske signaler skaper utslag på EKG
Hjertets elektriske signaler skaper små elektriske felter som sprer seg gjennom kroppen.
Når en elektrode plasseres på huden, måler den spenningsforskjellen mellom to punkter.
Disse forskjellene oppstår fordi ulike deler av hjertet er depolarisert eller repolarisert til ulike tider.
En viktig tommelfingerregel:
- En elektrisk impuls som beveger seg mot en positiv elektrode gir et positivt utslag (topp) på EKG.
- En impuls som beveger seg bort fra elektroden gir et negativt utslag (dal).
- Hvis impulsen går vinkelrett på elektroden, blir utslaget flatt.
EKG registrerer altså retningen og størrelsen på den elektriske bølgen i hjertet.
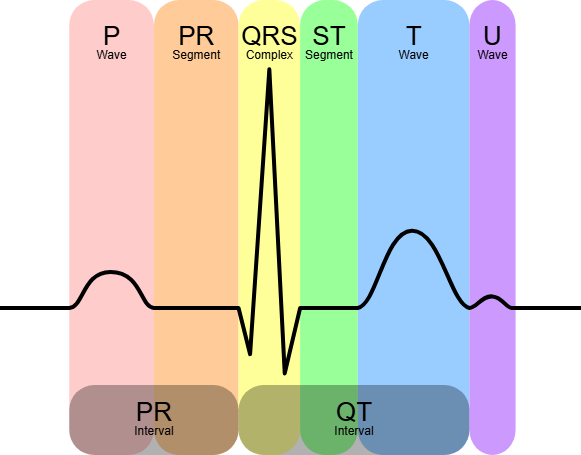
Hva representerer de ulike bølgene på et EKG?
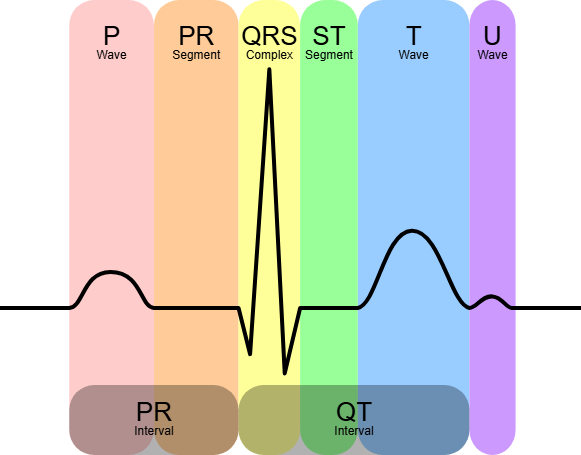
Et vanlig EKG-signal er delt inn i flere karakteristiske bølger og intervaller. Hver av dem har sin fysiologiske forklaring:
| Komponent | Hva det representerer |
|---|---|
| P-bølge | Depolarisering av atriene |
| PQ-tid (PR-intervall) | Tiden fra SA-knuten til ventrikkeldepolarisering |
| QRS-kompleks | Rask depolarisering av ventriklene |
| ST-segment | Perioden mellom depolarisering og repolarisering |
| T-bølge | Repolarisering av ventriklene |
Atries repolarisering skjer også, men den drukner i QRS-komplekset og er ikke synlig.
Hjertets elektriske dipol
Du kan tenke deg hjertet som en elektrisk dipol – det vil si en retning med en positiv og en negativ pol som flytter seg etter hvert som depolarisering sprer seg gjennom hjertet.
Når denne dipolen beveger seg, skaper den strøm i vevene rundt – og det er dette som EKG-elektrodene kan fange opp.
Hver avledning på et EKG ser den elektriske dipolen fra sin egen vinkel, og sammen gir de et tredimensjonalt bilde av hjertets elektriske aktivitet.
EKG-avledninger
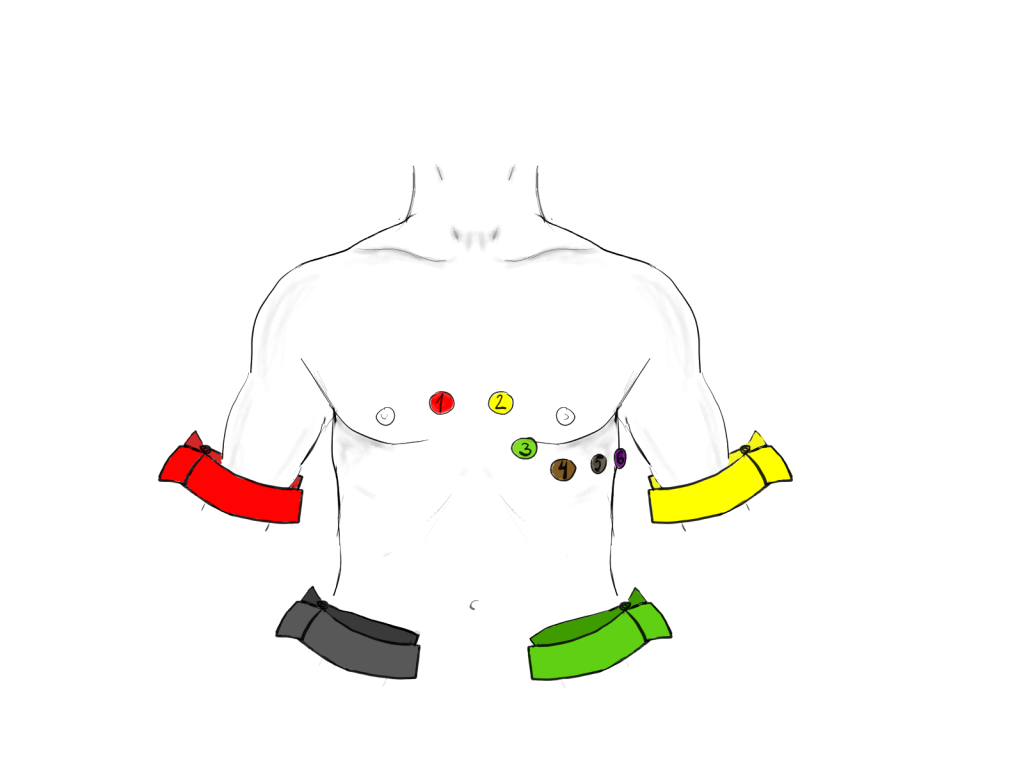
Et enkelt elektrisk signal i hjertet gir ikke ett enkelt utslag. Det avhenger av hvor du måler fra. For å fange opp hjertets elektriske aktivitet fra flere vinkler, brukes det et system med flere avledninger, plassert strategisk på kroppsoverflaten. Disse avledningene gjør at vi kan se elektriske signaler fra ulike retninger og nivåer i hjertet.
Man kan tenke på det litt som å filme samme scene med flere kameraer – fra front, fra siden og ovenfra. Hver avledning registrerer spenningsforskjeller mellom bestemte punkter, og dermed fanger den opp elektriske bevegelser som går mot, bort fra eller vinkelrett på seg selv.
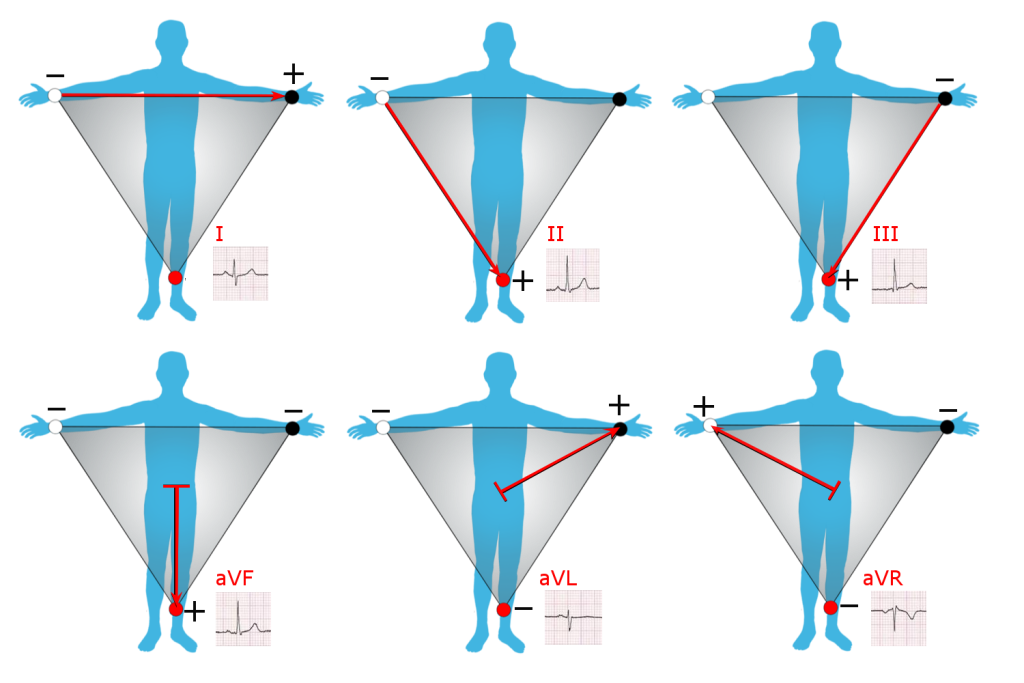
Ekstremitetsavledninger (frontalplanet)
De seks første avledningene måler elektrisk aktivitet i frontalplanet, altså et «fugleperspektiv» på hjertet sett forfra. De deles inn i:
Bipolare avledninger (I, II, III):
Disse måler spenningen mellom to punkter, som en slags “linjal” mellom to elektroder:
- Avledning I: måler fra høyre arm (–) til venstre arm (+)
- Avledning II: høyre arm (–) til venstre fot (+)
- Avledning III: venstre arm (–) til venstre fot (+)
De gir ulike innfallsvinkler på hjertets elektriske dipol.
Unipolare avledninger (aVR, aVL, aVF):
Disse måler spenning i én elektrode i forhold til en elektrisk nullpunkt, som dannes av gjennomsnittet av de to andre ekstremitetene.
- aVR: ser hjertet fra høyre skulder
- aVL: ser fra venstre skulder
- aVF: ser fra føttene, altså nedenfra
Til sammen gir disse seks avledningene et 2D-kart over hjertets elektriske aktivitet i frontalplanet.
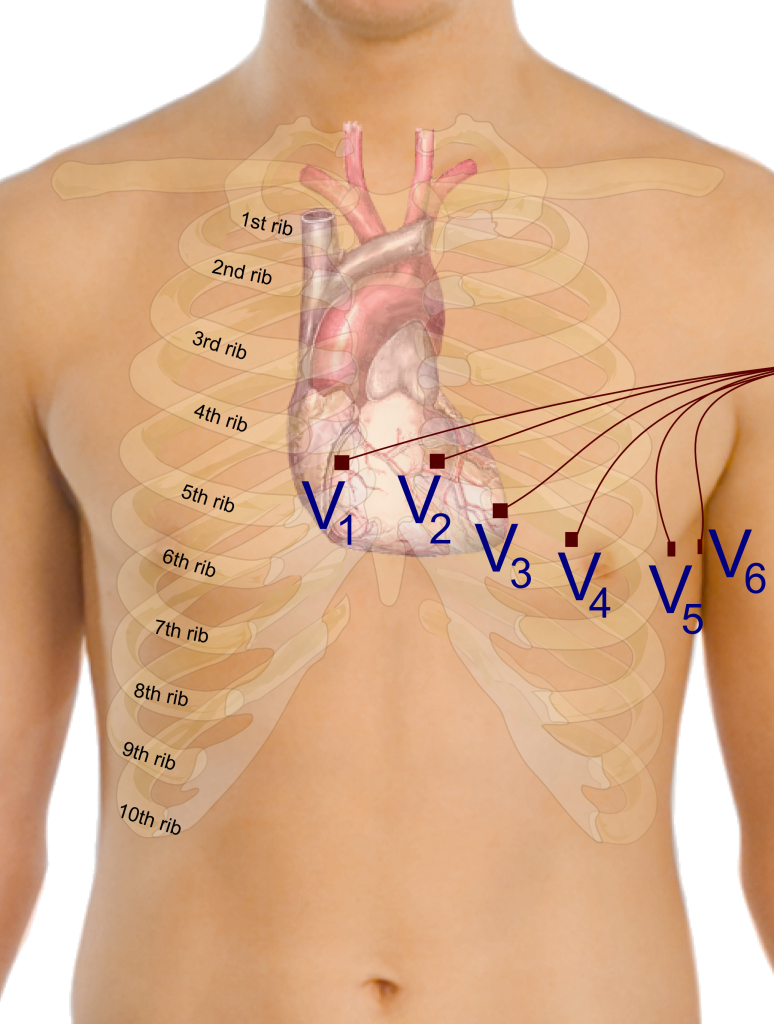
Brystavledninger (horisontalplanet)
De seks brystavledningene, V1 til V6, måler elektrisk aktivitet i horisontalplanet, altså tvers gjennom kroppen, omtrent som å se hjertet ovenfra.
De plasseres slik:
- V1: 4. interkostalrom, høyre for sternum
- V2: 4. interkostalrom, venstre for sternum
- V3: mellom V2 og V4
- V4: 5. interkostalrom, midtclaviculært
- V5: på høyde med V4, fremre aksillærlinje
- V6: på høyde med V4, midtaksillærlinje
Brystavledningene gir detaljert informasjon om foran og bak i hjertet, og er spesielt nyttige for å oppdage forandringer i fremre og laterale vegger, som ved fremreveggsinfarkt.
Hvordan alle avledningene samarbeider
Når vi kobler opp et EKG, bruker vi vanligvis 12-avledningssystemet:
- 6 avledninger fra ekstremitetene (I, II, III, aVR, aVL, aVF)
- 6 fra brystkassen (V1–V6)
Sammen gir de et komplett elektrisk bilde av hjertet i både frontalplanet og horisontalplanet – altså forfra, fra siden og tvers igjennom.
Tenk deg at hver avledning er som et vindu inn i hjertet – noen ser på høyre side, noen på venstre, noen ovenfra, og noen rett gjennom.
Hvordan et EKG registreres og tolkes i praksis
Å tolke et EKG handler om å forstå hvordan hjertet arbeider elektrisk, og hvordan dette kan fanges opp, måles og vurderes systematisk.
Før vi går inn på patologi og spesialfunn, er det viktig å mestre det grunnleggende: hvordan et EKG tas opp, og hvordan man leser det.
Opptak av EKG
Et standard EKG tas opp ved hjelp av elektroder som festes på bestemte steder på kroppen – på håndledd, ankler og brystkasse.
Disse elektrodene er koblet til en EKG-maskin som registrerer spenningsforskjellene mellom dem.
Papiret i maskinen beveger seg med fast hastighet, vanligvis 25 eller 50 mm per sekund.
Hver millimeter langs papiret tilsvarer 0,04 sekunder, og høyden på kurven viser spenningsendringen i millivolt.
Dette gjør det mulig å analysere både tid og elektrisk kraft i ett og samme bilde.
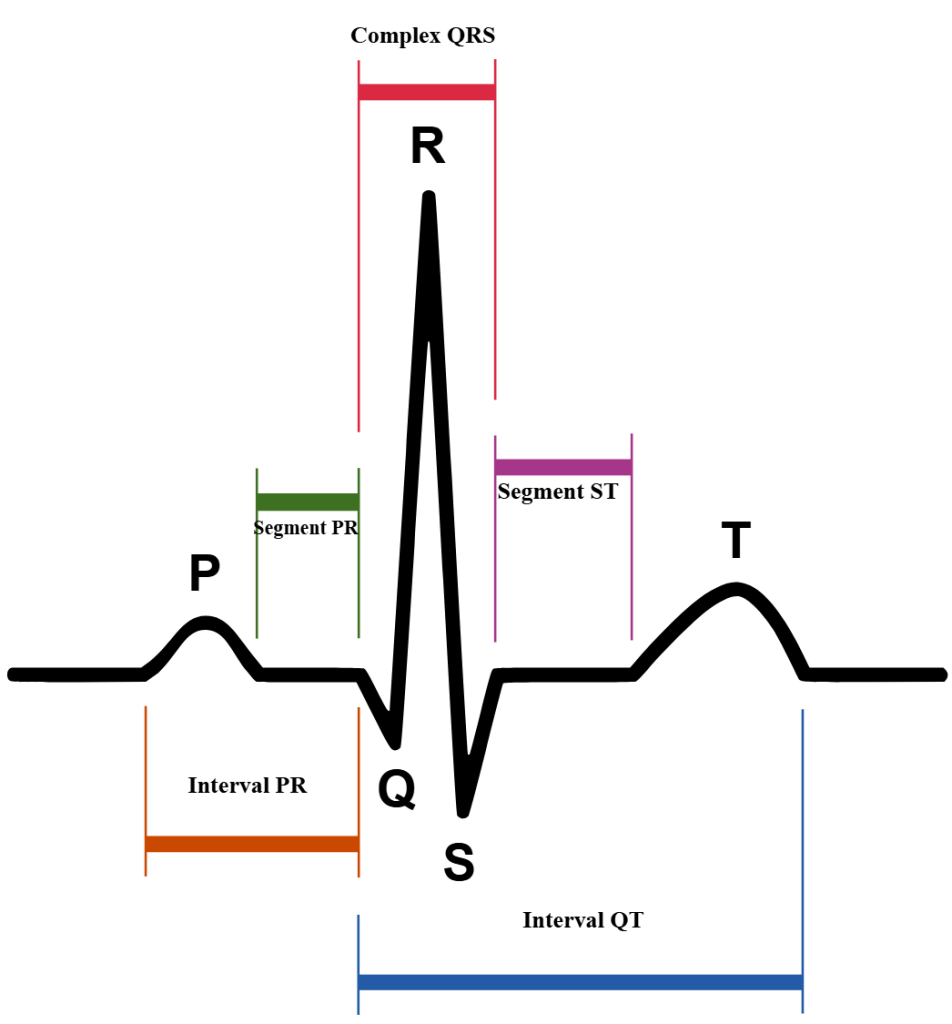
Hva EKG-bølgene faktisk viser
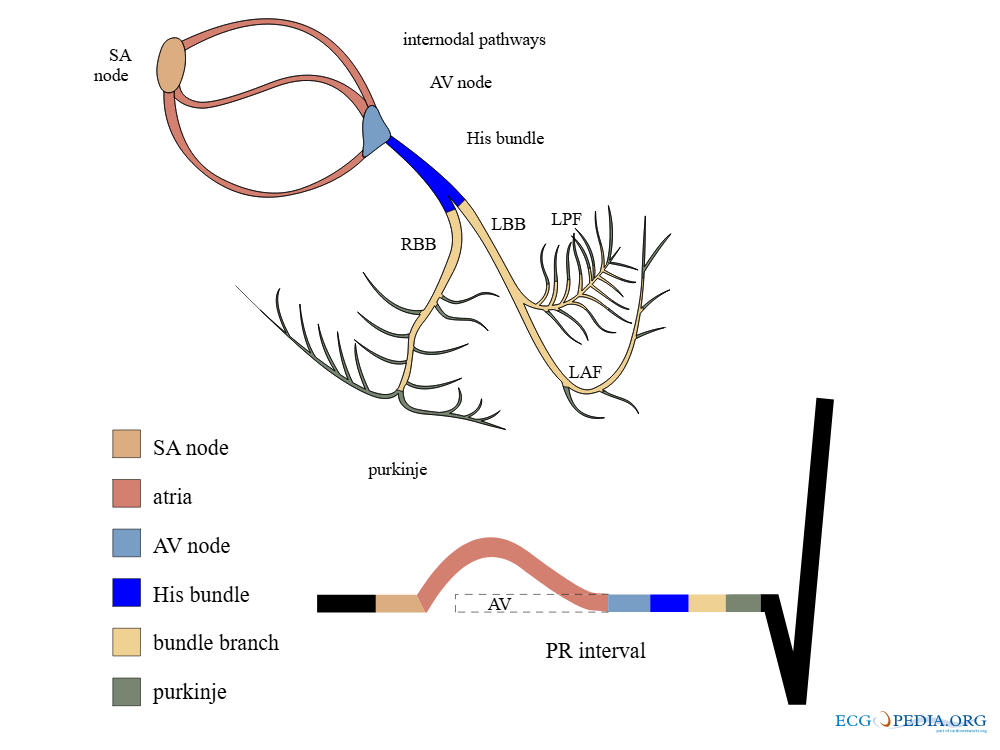
Når man ser på et EKG, leser man ikke tilfeldige streker – man leser hjertets rytme, ledningshastighet og elektriske retning. Hver bølge og hvert mellomrom har sin egen betydning.
Den første lille bølgen kalles P-bølgen. Den representerer depolariseringen av atriene – altså hvordan det elektriske signalet sprer seg fra sinusknuten gjennom atrieveggen og gjør atriene klare til å trekke seg sammen.
Like etterpå ser man PQ-tiden, som er det lille flate området mellom P og Q. Denne tiden viser hvor lang tid signalet bruker på å nå fra atriene ned til ventriklene, via AV-knuten. Hvis denne tiden er for lang, kan det tyde på en blokkering.
Så kommer det som gjerne er mest iøynefallende: QRS-komplekset. Dette er en rask og kraftig svingning på kurven, og representerer depolariseringen av ventriklene – altså det store signalet som får hjertemuskelen til å pumpe blod ut i kroppen. Et normalt QRS skal være smalt og raskt. Dersom det er bredt eller har uvanlig form, kan det tyde på blokk i ledningssystemet eller at signalet starter feil sted.
Etter QRS kommer et nytt flatt segment – ST-segmentet. Her er hjertet midt mellom depolarisering og repolarisering. Det skal ligge flatt, og avvik her – som heving eller senkning – kan være tegn på iskemi eller infarkt.
Til slutt kommer T-bølgen, som viser hvordan ventriklene repolariseres og forbereder seg til neste slag.
Hjertefrekvens – hvor raskt slår hjertet?
For å finne ut hvor raskt hjertet slår, ser vi på R-takkene i QRS-komplekset – de høye, spisse toppene på EKG. Disse toppene viser at ventriklene depolariseres, altså at hjertet trekker seg sammen og pumper blodet videre.
Ved å måle avstanden mellom to påfølgende R-takker, kan vi beregne hjertefrekvensen.
Men før du gjør det, må du sjekke opptakshastigheten på EKG-arket. Den står gjerne skrevet øverst på utskriften. Den vanligste hastigheten i dag er 50 mm/s – altså at EKG-arket beveger seg 50 millimeter per sekund. Og det har betydning for hvordan du regner.
🔢 600-regelen – enkel og rask beregning
Når EKG-et er tatt opp med 50 mm/s, bruker du den såkalte 600-regelen:
Hjertefrekvens = 600 delt på antall store ruter mellom to R-takker
Hver stor rute er 5 mm bred, og siden papiret går 50 mm per sekund, går det nøyaktig 10 store ruter per sekund. Det betyr at det går 600 store ruter per minutt (10 × 60). Derav navnet på regelen.
Eksempler:
- Ser du 2 store ruter mellom R-takkene?
→ 600 / 2 = 300 slag/minutt - Ser du 4 store ruter?
→ 600 / 4 = 150 slag/minutt - Ser du 6 store ruter?
→ 600 / 6 = 100 slag/minutt - Ser du 8 store ruter?
→ 600 / 8 = 75 slag/minutt - Ser du 10 store ruter?
→ 600 / 10 = 60 slag/minutt - Ser du 12 store ruter?
→ 600 / 12 = 50 slag/minutt
En normal hjertefrekvens i hvile ligger mellom 50 og 100 slag per minutt. Under 50 kalles bradykardi, over 100 kalles takykardi.
Hvordan vurderer vi rytmen?
Etter at du har regnet ut frekvensen, må du vurdere rytmen. Da spør du deg:
1. Er rytmen regelmessig?
– Se på flere R–R-avstander etter hverandre.
– Hvis det er like langt mellom R-takkene hele veien, er rytmen regelmessig.
– Hvis avstanden varierer mye, har vi en uregelmessig rytme.
2. Er det en P-bølge foran hvert QRS-kompleks?
– P-bølgen viser at atriene depolariseres.
– Hvis hver P-bølge kommer før et QRS, og de ser like ut, betyr det at signalet kommer fra sinusknuten – altså hjertets naturlige pacemaker.
3. Er PQ-tiden normal?
– PQ-tiden er tiden signalet bruker fra sinusknuten, gjennom atriene og AV-knuten, og ned til ventriklene.
– Den måles fra starten av P-bølgen til starten av QRS-komplekset.
– Normal PQ-tid er 0,12–0,22 sekunder, som tilsvarer 3–5 små ruter ved 50 mm/s.
✅ Hvis alt stemmer …
→ Regelmessig R–R
→ P før hvert QRS
→ Normal PQ-tid
… da kan du konkludere:
“Dette er en regelmessig sinusrytme.”
Fordypning i normal EKG-fysiologi – detaljer med stor verdi
Når man begynner å forstå EKG, åpner det seg raskt nye lag av innsikt. Her kan vi se på de fysiologiske nyansene som ofte ikke nevnes i første omgang, men som gir en dypere forståelse av hva EKG faktisk viser – og hvorfor.
T-bølgens retning – og hvorfor den ofte ligner på QRS
Det kan virke merkelig ved første øyekast: Hvorfor peker T-bølgen i samme retning som QRS-komplekset, når den representerer repolarisering og altså den “motsatte” fasen av hjertets elektriske aktivitet?
Forklaringen er både enkel.
Når hjertet depolariseres, starter prosessen i endokard og sprer seg utover mot epikard.
Men når hjertet repolariseres, skjer det i motsatt retning: fra epikard tilbake mot endokard.
Det betyr at selve retningen på den elektriske bølgen snus – men fordi repolarisering er en tilbakestilling, ikke en aktivering, “snus” også ladningen.
To inverterte forhold – retning og polaritet – opphever hverandre.
Resultatet? En T-bølge som peker i samme retning som QRS.
Dette er altså ikke en tilfeldighet, men et speilbilde av hjertets indre rekkefølge – og et eksempel på hvor logisk og presist EKG faktisk er.
QT-tiden – ventriklenes elektriske varighet
Når vi snakker om QT-intervallet, snakker vi egentlig om en form for elektrisk arbeidsdag for ventriklene – fra det øyeblikket de begynner å depolarisere, til de er ferdig med å repolarisere.
QT måles fra starten av QRS-komplekset til slutten av T-bølgen. Det som gjør denne tiden spesiell, er at den varierer med hjertefrekvensen.
Jo raskere hjertet slår, desto kortere blir QT-tiden – og motsatt.
Derfor korrigerer vi den ofte til en QTc, der vi tar høyde for R–R-avstanden.
En forlenget QTc – enten medfødt eller medikamentutløst – er ikke bare et tall.
Den øker risikoen for alvorlige arytmier som torsades de pointes, som kan være livstruende.
Derfor skal QT-tiden alltid vurderes nøye, særlig hos pasienter med synkoper, elektrolyttforstyrrelser eller ved bruk av visse legemidler.
U-bølgen – den lille skyggen etter T
Like etter T-bølgen kan man av og til se en liten etterfølger – en forsiktig bølge som så vidt bryter over linjen. Dette er U-bølgen, og den er fortsatt et lite mysterium. Mange mener den representerer repolariseringen av purkinjefibrene eller papillemusklene – deler av hjertet som repolariseres aller sist.
U-bølgen er oftest synlig i V2–V3, og peker som regel i samme retning som T-bølgen. Den er normalt så liten at den ikke tillegges vekt. Men ved enkelte tilstander, som hypokalemi, kan den vokse seg tydelig og gi verdifull informasjon.
Hvordan fysiologi og ytre forhold påvirker EKG
Et EKG er ikke et isolert øyeblikksbilde – det er påvirket av hele kroppen.
Alt fra pust til elektrolyttnivåer, kroppstemperatur og medikamentbruk kan sette spor i kurven.
Ta respirasjon som eksempel: hos unge og friske kan hjertefrekvensen variere med pustefasen – høyere under inspirasjon og lavere under ekspirasjon.
Dette kalles sinusarytmi og er helt normalt.
Elektrolyttforstyrrelser er blant de mest potente og akutte EKG-endrerne:
- Ved hyperkalemi blir T-bølgene spisse og høye, QRS bredere, og til slutt kan rytmen bli livstruende.
- Hypokalemi gir flate T-bølger, U-bølger og forlenget QT.
- Hypokalsemi gir forlenget QT, mens hyperkalsemi gir forkortet QT.
Dette er grunnen til at EKG ofte er det første hintet om at noe er galt – før blodprøvene bekrefter det.
Normale variasjoner – når “avvik” er helt normalt
Ikke alle avvik er tegn på sykdom. Hjertet, som resten av kroppen, formes av livet det lever.
Hos idrettsutøvere ser man ofte lav hvilefrekvens, lett forlenget PQ-tid og milde tegn på venstre ventrikkelhypertrofi. Alt dette er tilpasninger, ikke patologi.
Hos barn vil hjertefrekvensen være høyere, og det er vanlig med høyreaksedreining og dominante R-takker i V1. Igjen: ikke sykdom, men utvikling.
Hos eldre kan T-bølgene være lavere, og ledningshastigheten reduseres litt – også dette er del av det normale aldringsforløpet.
Som alltid i medisin handler det ikke bare om å kjenne mønstrene, men om å forstå hvem mønsteret tilhører.
Patologiske funn på EKG
Man skal ikke kunne patologi på førsteåret, det er VIKTIG å fokusere på normalfysiologi. Men det kan være lærerikt og spennende å se på sykdomsbildet i tillegg.
Et normalt EKG følger et gjenkjennelig mønster – et rytmisk bilde av hvordan hjertet arbeider elektrisk, fra depolarisering til repolarisering, slag for slag.
Men når noe går galt i hjertet, endrer dette mønsteret seg. Akkurat som en feil i en musikkkomposisjon kan høres som en disharmoni, kan EKG vise avvik i form av nye topper, forandrede bølgekonturer eller forskjøvede linjer.
Disse forandringene kan fortelle oss om alt fra redusert oksygentilførsel og fortykket hjertemuskel, til blokk i signaloverføringen mellom ulike deler av hjertet. Å forstå hva disse avvikene betyr, er som å lære å lese hjertets språk når det prøver å si at noe er galt.
Iskemi og infarkt
Hjertemuskelen er avhengig av kontinuerlig tilførsel av oksygenrikt blod gjennom kransarteriene. Hvis én av disse arteriene tettes eller blir såpass forsnevret at blodstrømmen ikke strekker til, vil en del av hjertet få for lite oksygen – dette kalles iskemi.
Når hjertet utsettes for oksygenmangel, reagerer de elektriske egenskapene i muskelcellene.
Det er nettopp dette EKG-et fanger opp.
De første tegnene på iskemi er ofte endringer i T-bølgen.
Den kan bli invertert, altså vende nedover i stedet for oppover.
Dette tyder på at repolariseringen, altså hjertets elektriske «tilbakestilling», skjer på en unormal måte.
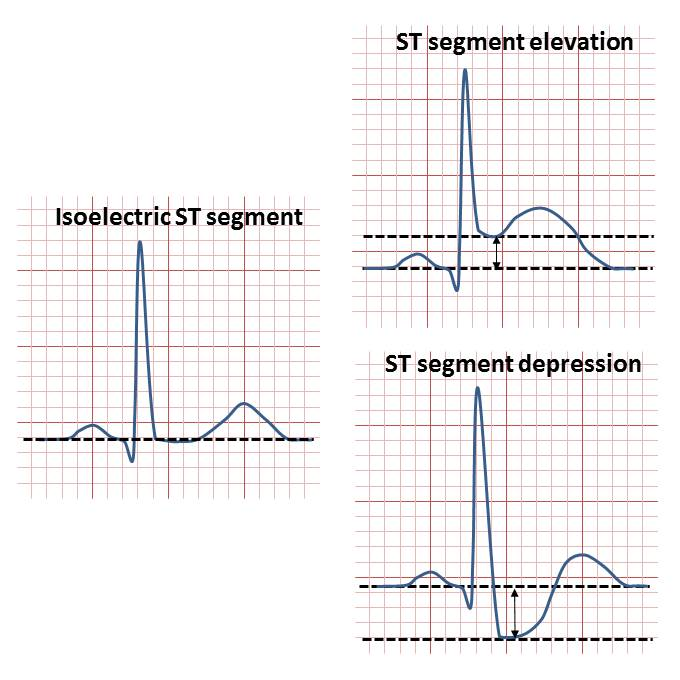
Dersom oksygenmangelen vedvarer, kan ST-segmentet bli påvirket.
Et senket ST-segment tyder ofte på subendokardiell iskemi – altså at det er de innerste lagene i hjertemuskelen som sulter.
Et hevet ST-segment, derimot, er et klassisk tegn på transmural iskemi – altså at hele veggtykkelsen er rammet, som ved et akutt hjerteinfarkt (STEMI).
Over tid, hvis en del av hjertet dør som følge av blodmangel, kan det oppstå patologiske Q-takker. Disse viser at en del av hjertemuskelen ikke lenger leder elektrisitet – et varig arr som blir stående igjen på kurven.
Hypertrofi – når hjertet vokser for mye
Et annet viktig mønster å gjenkjenne på EKG, er hypertrofi, altså at hjertemuskelen har vokst seg tykkere.
Dette skjer ofte som en tilpasning til økt belastning over tid – for eksempel ved langvarig høyt blodtrykk eller innsnevrede hjerteklaffer.
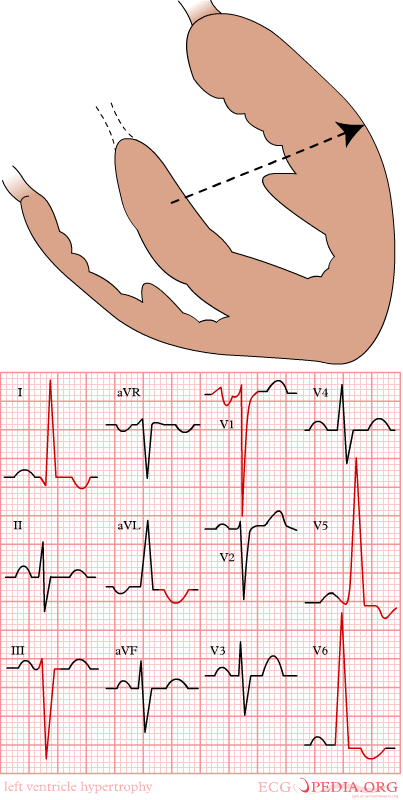
Når muskelveggen blir tykkere, tar det lengre tid og mer elektrisk kraft å depolarisere den. Dette sees ofte som store og høye QRS-komplekser, spesielt i de brystavledningene som ligger nær hjertet.
Ved venstre ventrikkelhypertrofi (den vanligste typen), vil man ofte se:
- Store R-takker i V5 og V6
- ST-segmentdepresjon og inverterte T-bølger i samme avledninger, som tegn på sekundær belastning på muskelcellenes repolarisering
Ved høyre ventrikkelhypertrofi, som kan oppstå ved lungehjerte eller medfødte hjertelidelser, er det V1 som domineres av en høy R-takk. Samtidig kan hjertets elektriske akse forskyves mot høyre.
Hypertrofi er ikke en sykdom i seg selv, men et tegn på langvarig overarbeid – og derfor viktig å fange opp før det oppstår hjertesvikt eller rytmeforstyrrelser.
Ledningsforstyrrelser – når signalet stopper opp eller forsinkes
For at hjertet skal slå koordinert og effektivt, må det elektriske signalet følge en bestemt vei: fra sinusknuten, gjennom atriene, via AV-knuten, ned His-bunten og ut i ventriklene. Men noen ganger forstyrres denne ledningen – enten forsinkes den, eller så stoppes den helt. Dette kalles ledningsforstyrrelser, og de gir karakteristiske endringer på EKG.
SA-blokk oppstår når sinusknuten ikke klarer å sende ut regelmessige signaler. Det kan føre til plutselige pauser i rytmen, eller at hjertet i perioder «glemmer» å slå.
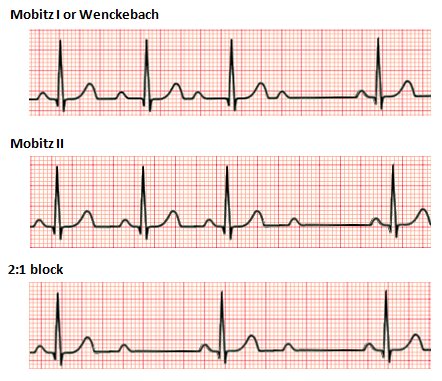
AV-blokk påvirker signaloverføringen mellom atriene og ventriklene. Her finnes tre grader:
- Førstegrad er den mildeste formen. Signalet går gjennom, men det tar lengre tid enn normalt – og PQ-tiden blir forlenget.
- Andregrad betyr at ikke alle signalene kommer gjennom. Noen P-bølger følges ikke av et QRS-kompleks. Dette kan være av typen Wenckebach (gradvis forlengelse før bortfall), eller Mobitz type 2 (plutselige bortfall uten varsel).
- Tredjegrad, også kalt komplett blokk, er den alvorligste formen. Her er det full frakobling mellom atriene og ventriklene. De slår hver for seg, uten koordinering. Det gir en sakte, ofte bred og regelmessig ventrikulær rytme – et kritisk funn.
I tillegg finnes det grenblokker, der ledningen gjennom høyre eller venstre ledningsgren er forsinket eller blokkert. Dette fører til at ventriklene depolariseres skjevt og i utakt, og det vises som et bredt QRS-kompleks.
- Ved høyre grenblokk ser man ofte et M-formet mønster i V1 (kalt rSR’), og bred S-takk i V6.
- Ved venstre grenblokk blir V1 dominert av en bred og dyp S-takk, mens V6 har en høy og bred R – ofte uten forutgående Q-takk.
Disse funnene kan være ufarlige, men kan også være tegn på underliggende hjertesykdom eller akutt skade, spesielt hvis de er nye.
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3
❓ Test deg selv
Obs, tomt! Kommer etterhvert <3