Hva er aterosklerose?
Aterosklerose er en kronisk sykdom i blodårene, der fettstoffer, betennelsesceller og bindevev bygger seg opp i åreveggen og danner det vi kaller plakk. Dette plakket kan etter hvert gjøre blodårene smalere og stivere, noe som reduserer blodstrømmen til vevet. Enda mer alvorlig er det når plakket sprekker – for da kan det dannes en blodpropp som plutselig blokkerer blodtilførselen helt.
Dette er ikke en sykdom man «får over natta». Aterosklerose utvikler seg sakte, ofte over flere tiår, og gir sjelden symptomer før det oppstår komplikasjoner – som hjerteinfarkt eller hjerneslag. Derfor kalles den ofte en stille sykdom, men den er like fullt dødelig.
De fleste av oss har allerede begynnende aterosklerose i 20–30-årene, og risikoen øker med alder, høyt blodtrykk, røyking, diabetes og høyt kolesterol. Dette gjør aterosklerose til den viktigste underliggende årsaken til hjerte- og karsykdommer – den vanligste dødsårsaken i Norge og resten av verden.
🔍 Kort sagt:
- Aterosklerose = Åreforkalkning
- Starter med skade på endotelet, og utvikler seg til plakk i åreveggen
- Kan føre til nedsatt blodtilførsel og plutselig blodpropp
- Vanligste årsak til hjerteinfarkt, hjerneslag og perifer karsykdom
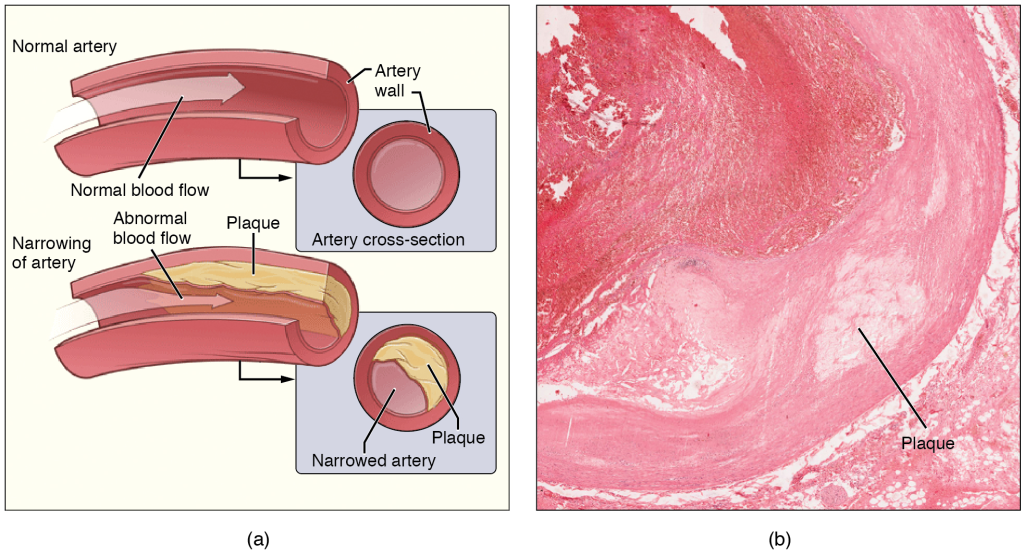
Hvordan oppstår aterosklerose?
Aterosklerose starter ikke med fett – den starter med skade på åreveggen.
Det første tegnet på sykdommen er en subtil skade på det tynne cellelaget som dekker innsiden av blodåren, kalt endotelet.
Dette laget er normalt glatt og regulerer alt fra blodstrøm til inflammasjon.
Når det blir skadet – for eksempel av røyking, høyt blodtrykk eller for høye nivåer av LDL-kolesterol – mister det kontrollen.
1️⃣ Endotelskade
Når endotelet er skadet, blir det mer gjennomtrengelig, og slipper inn stoffer som normalt holdes ute. Samtidig endrer det uttrykket av overflateproteiner og tiltrekker immunceller.
Kroppen oppfatter det som en slags mikroskade, og responderer med betennelse.
2️⃣ LDL siver inn og oksideres
Kolesterolrik LDL (low-density lipoprotein) siver nå inn gjennom det skadede endotelet og samles i intima-laget av karveggen. Her kan det oksideres av frie radikaler, noe som gjør det immunologisk aktivt – altså noe kroppen vil kvitte seg med.
3️⃣ Makrofager aktiveres og danner skumceller
Monocytter fra blodet vandrer inn i karveggen og utvikler seg til makrofager. Disse spiser det oksiderte LDL-partiklene – men de blir etter hvert overmette og omdannes til skumceller. Skumcellene dør etter hvert og frigjør sitt innhold, noe som forsterker betennelsen ytterligere.
🧠 Visste du at…
Skumcellene har fått navnet sitt fordi de ser “skummete” ut i mikroskopet, fylt med fett og kolesterol.
4️⃣ Plakkutvikling og fibrose
Etter hvert som skumcellene dør, etterlater de seg et område fylt med fett, dødt vev og immunceller. Kroppen prøver å kapsle dette inn, og glatte muskelceller fra media-laget migrerer til området og produserer bindevev. Det dannes da en fibrøs kapsel over lipidkjernen, og vi får et aterosklerotisk plakk.
5️⃣ Stabilt vs. ustabilt plakk
- Et stabilt plakk har tykk kapsel og liten lipidkjerne – det kan forsnevre blodåren over tid og gi symptomer som angina ved fysisk belastning.
- Et ustabilt plakk har tynn kapsel og stor lipidkjerne. Det kan plutselig sprekke, og blottlegge innholdet for blodet. Dette trigger koagulasjon og trombedannelse, som kan gi akutte hendelser som hjerteinfarkt eller hjerneslag.
Risikofaktorer for aterosklerose
Aterosklerose utvikler seg gradvis over tid, og hvor raskt og alvorlig sykdommen utvikler seg avhenger i stor grad av hvilke risikofaktorer som er til stede. Noen faktorer kan vi ikke påvirke, mens andre er nært knyttet til livsstil og kan reduseres gjennom forebyggende tiltak.
De viktigste risikofaktorene kan deles i to hovedgrupper: ikke-påvirkbare og påvirkbare.
Ikke-påvirkbare risikofaktorer
Alder er en av de mest avgjørende faktorene.
Risikoen for aterosklerose og hjerte- og karsykdom øker med alderen, selv hos personer uten andre risikofaktorer.
Kjønn har også betydning; menn har høyere risiko tidligere i livet, men etter overgangsalderen nærmer kvinner seg menn i risikoprofil.
I tillegg spiller genetikk en viktig rolle. Dersom foreldre eller søsken har hatt tidlig hjerte- og karsykdom, øker risikoen betydelig, selv hos ellers friske personer.
Påvirkbare risikofaktorer
Røyking er en av de mest skadelige livsstilsfaktorene. Det skader endotelet, fremmer inflammasjon og akselererer utviklingen av plakk.
Høyt LDL-kolesterol bidrar direkte til lipidavleiring i karveggen, og lavt HDL-kolesterol gir redusert evne til å fjerne overskuddsfett.
Hypertensjon øker det mekaniske stresset på karveggen, og gjør endotelet mer sårbart for skade.
Diabetes, spesielt type 2, er en svært potent risikofaktor, fordi det både fremmer betennelse, gir ugunstig lipidprofil og skader blodårene direkte gjennom glukoseavleiringer og oksidativt stress.
Overvekt og fysisk inaktivitet virker ofte sammen og bidrar til insulinresistens, lavgradig inflammasjon og metabolsk syndrom – en risikotilstand preget av abdominal fedme, høyt blodtrykk, høye triglyserider, lavt HDL og nedsatt glukosetoleranse. I tillegg kan et kosthold rikt på mettet fett og transfett forverre lipidprofilen, mens kronisk stress og høyt alkoholforbruk over tid også kan ha negative effekter.
Det er viktig å merke seg at risikofaktorene sjelden opptrer isolert. De virker sammen, forsterker hverandre og bør derfor vurderes samlet i risikoberegninger.
Patofysiologisk forståelse av aterosklerose
Aterosklerose er i dag anerkjent som en kronisk inflammatorisk sykdom som rammer arteriene og kan føre til alvorlige kardiovaskulære hendelser som hjerteinfarkt, hjerneslag og aneurismer. Sykdommen utvikler seg gradvis over tid og følger et mønster som involverer endotelet, immunsystemet, fettstoffer og glatte muskelceller. For å forstå sykdommens forløp, må vi se nærmere på den trinnvise utviklingen i karveggen.
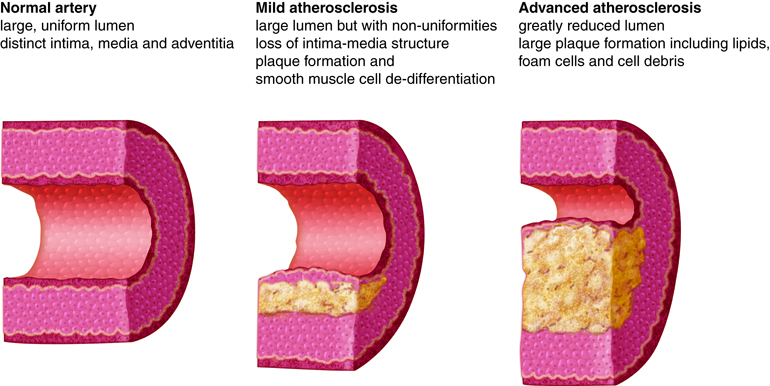
Endoteldysfunksjon
Utgangspunktet er en skade på endotelet, det tynne cellelaget som dekker innsiden av blodårene. Når endotelet blir dysfunksjonelt, øker permeabiliteten for lipoproteiner – spesielt LDL – som dermed kan trenge inn i intima-laget i åreveggen. Samtidig reduseres produksjonen av nitrogenoksid (NO), som normalt virker karutvidende og antiinflammatorisk.
Resultatet blir vasokonstriksjon og økt aktivering av immunresponser.
Monocyttinfiltrasjon og skumdannelse
Skaden i åreveggen fører til rekruttering av monocytter fra blodet.
Disse infiltrerer karveggen og omdannes til makrofager.
Når de fagocyterer oksidert LDL (oxLDL), utvikler de seg til skumceller.
Disse skumcellene utgjør kjernen i den tidlige aterosklerotiske lesjonen og fungerer som både betennelsesforsterkere og lipidoppsamlere.
Akkumulering av lipider og apoptose
Skumceller har begrenset levetid.
Når de dør ved apoptose, frigjør de lipider som blir liggende i intima.
Dette forsterker den lokale betennelsesreaksjonen og rekrutterer flere immunceller. Dermed opprettholdes en lavgradig, men vedvarende inflammasjon i karveggen.
Neovaskularisering og fibrose
Som respons på den vedvarende skaden og inflammasjonen, migrerer glatte muskelceller fra media til intima.
Her begynner de å produsere kollagen og andre komponenter i ekstracellulærmatrix. Dette danner etter hvert en fibrøs kapsel som omslutter lipidkjernen.
Hvor tykk og stabil denne kapselen er, avhenger blant annet av graden av inflammasjon. Høy inflammasjon gir tynnere og mer sårbar kapsel.
Plakkruptur og trombedannelse
Når inflammasjonen vedvarer, svekkes den fibrøse kapselen.
Hvis kapselen sprekker, eksponeres det lipidrike og trombogene innholdet for blodet. Dette aktiverer koagulasjonssystemet og fører til dannelse av en trombe.
Dersom blodproppen tetter igjen karet helt, oppstår det akutt iskemi – som hjerteinfarkt eller hjerneslag.
Blodstrømmens betydning for plakkutvikling
Hvordan blodet strømmer gjennom karene påvirker hvor plakk utvikler seg. Ved jevn, laminær blodstrøm med moderat shear stress, stimuleres endotelet til å produsere nitrogenoksid, uttrykke antiinflammatoriske molekyler og redusere adhesjonsmolekyler. Dette beskytter mot aterosklerose.
I kontrast ser man at områder med lav shear stress og turbulent blodstrøm – for eksempel i karbifurkasjoner – er særlig utsatt for plakkdannelse.
Her øker permeabiliteten i endotelet, samtidig som aktivering av signalveier som NF-κB fører til inflammasjon og redusert produksjon av nitrogenoksid.
Resultatet er en karvegg som både er mer sårbar og mer mottakelig for fettavleiring og immunaktivering.
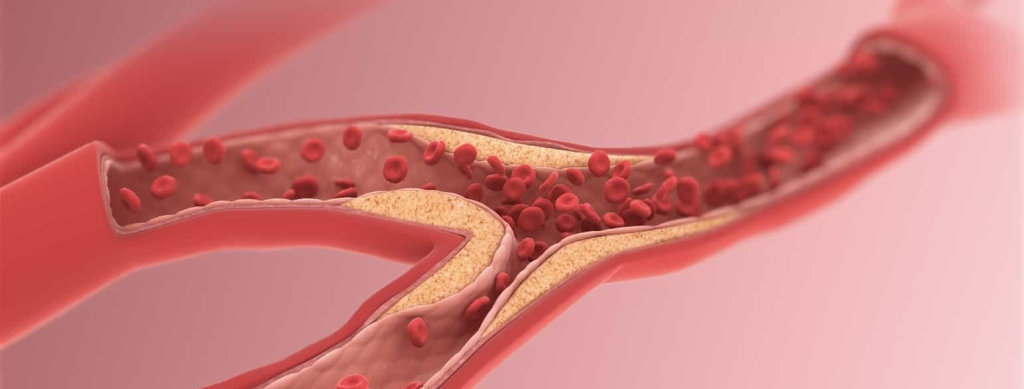
Inflammasjonens rolle i aterosklerose
Aterosklerose er nært knyttet til en vedvarende, lavgradig inflammasjon i karveggen. Denne inflammasjonen opprettholdes av både medfødte og adaptive immunresponser.
Blant de viktigste aktørene finner vi makrofager, T-celler, B-celler og modifiserte glatte muskelceller. Disse cellene kommuniserer via en rekke signalstoffer – spesielt cytokiner og interleukiner.
Studier har vist at interleukin-6 (IL-6) har en kausal rolle i utviklingen av aterosklerotisk hjertesykdom.
I motsetning til dette er C-reaktivt protein (CRP) assosiert med økt risiko, men uten en direkte årsakssammenheng.
Et viktig oppdaget system i denne sammenhengen er NLRP3-inflammasomet. Dette aktiveres av kolesterolkrystaller og fører til økt produksjon av interleukin-1β (IL-1β), som igjen stimulerer produksjon av IL-6. Denne signalveien bidrar til å vedlikeholde og forsterke inflammasjonen i karveggen over tid.
Komplikasjoner ved aterosklerose
Aterosklerose kan i mange år være en stille prosess, uten symptomer.
Likevel er det nettopp denne sykdommen som ligger bak de fleste akutte hjerte- og karsykdommer. Komplikasjonene skyldes i hovedsak at plakket i blodåreveggen enten blir så stort at det blokkerer blodstrømmen, eller at det sprekker og utløser en blodpropp. I begge tilfeller kan konsekvensene være alvorlige eller livstruende.
Gradvis innsnevring og redusert blodtilførsel
Når plakket vokser over tid, kan det føre til betydelig forsnevring av blodåren. Dette reduserer blodtilførselen til vevet, spesielt ved økt behov – som under fysisk aktivitet. Et klassisk eksempel er angina pectoris, der pasienten får brystsmerter ved anstrengelse fordi hjertemuskelen ikke får tilstrekkelig oksygen. I beina kan tilsvarende innsnevringer gi claudicatio intermittens – smerter ved gange som forsvinner ved hvile.
Disse tilstandene er eksempler på kronisk iskemisk sykdom.
Plakkruptur og trombedannelse
Den mest fryktede komplikasjonen oppstår når et plakk sprekker.
Dette skjer som regel i et ustabilt plakk med tynn fibrøs kapsel og mye inflammasjon. Når kapselen brister, eksponeres det nekrotiske innholdet for blodbanen.
Dette utløser en rask og kraftig aktivering av koagulasjonssystemet. Trombocytter kleber seg til området, og en blodpropp dannes.
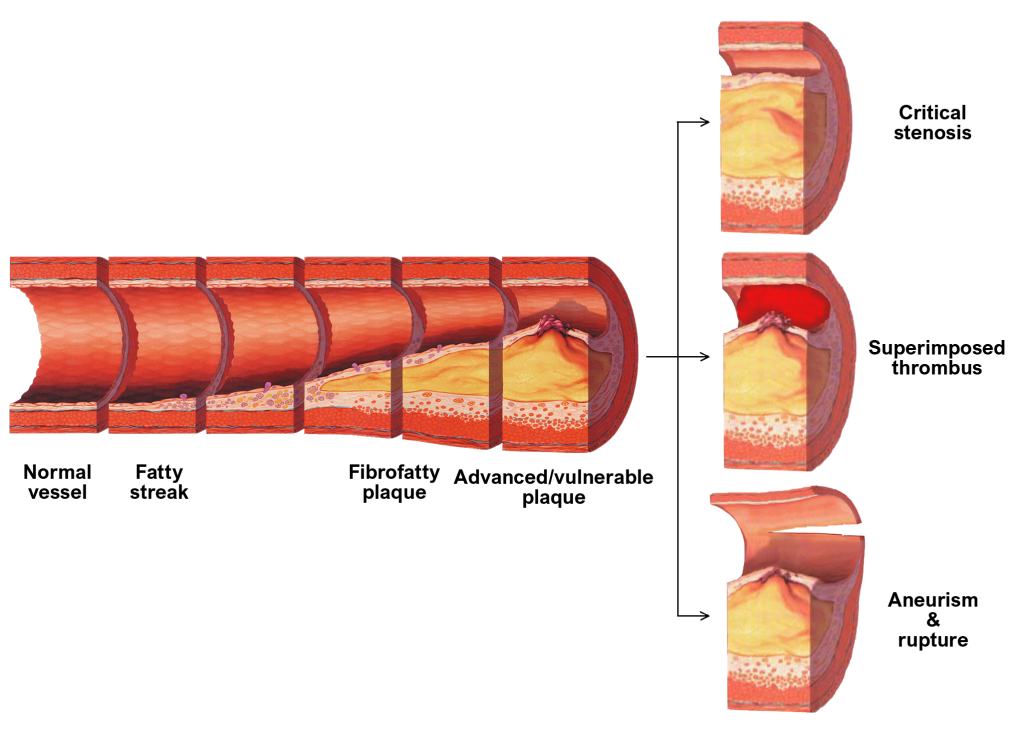
Hvis blodproppen blokkerer blodstrømmen fullstendig, oppstår akutt iskemi.
I hjertet fører dette til hjerteinfarkt. I hjernen kan det gi iskemisk hjerneslag. Slike hendelser oppstår ofte plutselig, uten forvarsel, og krever umiddelbar behandling.
Aneurismedannelse
Aterosklerose svekker også strukturen i åreveggen over tid.
Dersom elastiske fibre brytes ned og trykket mot veggen er høyt, kan det utvikles en utposning – et aneurisme. Dette skjer særlig i abdominalaorta.
Aneurismet gir ofte ingen symptomer før det eventuelt sprekker, noe som kan føre til livstruende blødning.
Embolisering og tarmiskemi
I enkelte tilfeller kan små biter av plakk eller trombemateriale løsne og føres med blodstrømmen til mindre kar.
Dette kalles embolisering. Dersom det skjer i mesenteriale kar, kan det føre til akutt tarmiskemi. I netthinnen kan det gi plutselig synstap.
Kliniske konsekvenser og iskemiske sykdommer
Aterosklerose kan ramme alle organer som forsynes av arterielt blod, men sykdommen har særlig stor klinisk betydning når den oppstår i hjertet, hjernen, ekstremitetene og nyrene.
Det er i disse organene at konsekvensene av nedsatt blodtilførsel ofte blir akutte og alvorlige – med potensielt livstruende utfall.
Den viktigste mekanismen bak mange av de kliniske manifestasjonene er iskemi, altså utilstrekkelig blodtilførsel til et vev i forhold til dets oksygenbehov. Iskemi kan være forbigående, som ved anstrengelsesutløst angina, eller permanent, som ved infarkt. Fellesnevneren er at oksygentilbudet ikke dekker det metaboliske behovet, noe som til slutt fører til celledød dersom tilstanden vedvarer.
Koronarsykdom – hjertets blodtilførsel i fare
Når aterosklerose rammer kransarteriene, fører det til redusert blodforsyning til hjertemuskelen.
Ved fysisk anstrengelse øker oksygenbehovet, og hvis årene ikke kan levere nok blod, oppstår angina pectoris – en trykkende eller klemmende brystsmerte som gjerne stråler til arm, kjeve eller rygg. Smerten lindres ofte i hvile eller ved bruk av nitroglyserin, som utvider blodårene.
Dersom et ustabilt plakk sprekker og utløser en trombe som tetter igjen en koronararterie, oppstår hjerteinfarkt. Dette gir iskemisk nekrose i hjertemuskelen og kan være livstruende, særlig hvis store deler av hjertet rammes eller dersom pasienten utvikler rytmeforstyrrelser.
Noen pasienter har utbredt koronarsykdom uten å merke symptomer. Dette gjelder spesielt eldre og personer med diabetes. Slike pasienter kan få sitt første symptom i form av plutselig hjertesvikt eller infarkt.
Hjerneslag – når blodforsyningen til hjernen svikter
Aterosklerose i halskar og intracerebrale kar kan føre til iskemisk hjerneslag. Et plakk kan gradvis snevre inn blodåren og redusere perfusjonen, eller det kan sprekke og danne en trombe som enten gir lokal okklusjon eller løsner og føres til et mindre kar lenger inne i hjernen. Resultatet er plutselig tap av nevrologisk funksjon – som nedsatt taleevne, lammelser, synsforstyrrelser eller bevissthetsendring.
Et hjerneslag kan også oppstå ved embolisering fra et plakk i aortabuen eller karotidene. Derfor er det viktig å identifisere og behandle aterosklerose i disse områdene tidlig.
Perifer arteriesykdom – smerte, sår og gangren
Når store arterier i beina påvirkes av aterosklerose, reduseres blodforsyningen til muskulaturen.
Dette gir smerter ved gange – såkalt claudicatio intermittens. Smerten kommer ofte i leggene etter en bestemt distanse, og lindres ved hvile. Det er et tidlig tegn på perifer arteriell sykdom.
Ved mer alvorlig sykdom oppstår kritisk iskemi, med hvilesmerter, sår som ikke gror og i verste fall vevsnekrose. Koldbrann, eller gangren, oppstår når vevet dør som følge av langvarig oksygenmangel. Dette kan kreve amputasjon dersom sirkulasjonen ikke kan gjenopprettes.
Iskemi – en felles mekanisme
Alle disse tilstandene har én ting til felles: redusert blodtilførsel til vev. Ordet iskemi kommer fra gresk og betyr «å holde tilbake blod».
Iskemisk sykdom handler altså om at oksygentilførselen ikke dekker behovet.
Dette kan skje på to måter:
- Kronisk og gradvis: Plakket vokser over tid og gir symptomer som angina og claudicatio ved økt behov.
- Akutt og plutselig: Et ustabilt plakk sprekker og utløser en blodpropp som gir infarkt.
📚 Anki-kort
📥 Last ned Anki-dekket (aterosklerose)
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3