Bruskens struktur og egenskaper
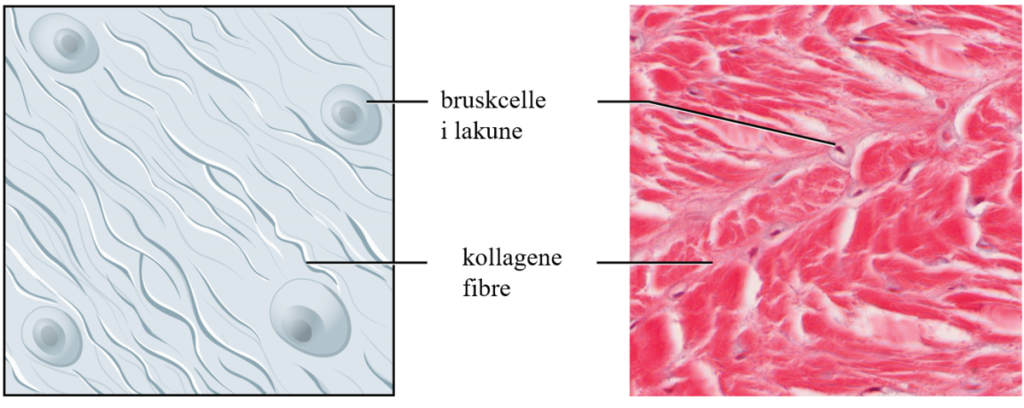
Brusk er en spesiell type støttevev som spiller en avgjørende rolle i både utvikling og funksjon av skjelettsystemet.
Det som gjør brusk unikt, er at det er avaskulært, noe som betyr at det ikke inneholder blodårer.
Det finnes heller ingen lymfekar eller nerver i selve bruskvevet. Dette skiller det tydelig fra andre vevstyper, som for eksempel beinvev, som er rikt vaskularisert og innervert.
Fraværet av blodkar har viktige konsekvenser for hvordan brusken får næring. Siden det ikke finnes direkte blodforsyning i brusken, skjer tilførselen av oksygen, glukose og andre næringsstoffer ved diffusjon fra omkringliggende vev. Denne diffusjonen skjer enten fra kapillærer i det omkringliggende bindevevet eller fra et lag som omgir de fleste typer brusk, kalt perikondrium.
Perikondrium er en bindevevshinne som ligger utenpå bruskvevet og fungerer som både støtte og kilde til nye bruskceller under vekst og reparasjon. Det er verdt å merke seg at ikke alle brusktyper har perikondrium – for eksempel mangler fibrøs brusk dette laget. Perikondriet inneholder fibroblaster og kondroblaster, samt kapillærer som bidrar til ernæringen av den underliggende brusken.
På grunn av det lave stoffskiftet og manglende blodforsyning, har brusk også en begrenset evne til å reparere seg selv ved skade. Likevel har det spesielle egenskaper som gjør det ideelt som støttevev i områder som utsettes for trykk og bevegelser.
Bruskens funksjoner
Selv om brusk er et relativt enkelt vev uten blodårer og nerver, har det en rekke viktige funksjoner som gjør det uunnværlig i kroppen – både under utviklingen og gjennom hele livet.
En av de mest sentrale funksjonene til brusk er at det fungerer som en modell for skjelettet hos fosteret. I tidlige stadier av fosterutviklingen er store deler av skjelettet først dannet av hyalin brusk, som etter hvert blir erstattet av beinvev gjennom en prosess kalt endokondral ossifikasjon.
Denne egenskapen gjør brusk til et slags “byggeklossvev” som baner vei for dannelsen av det modne skjelettet.
Hos barn og unge bidrar brusk også til lengdeveksten av knoklene, særlig i vekstplatene (epifyseskivene) i rørknoklene. Disse områdene består av brusk som vokser og deretter blir erstattet av benvev, noe som forlenger knokkelen gradvis gjennom barndommen og ungdomsårene.
Brusk har også viktige funksjoner hos voksne. Den gir mekanisk støtte til bløtvev i strukturer som luftveiene, øret og nesen, samtidig som den gir en viss grad av fleksibilitet og formbarhet. Den er også avgjørende for leddenes bevegelighet, der den glatte, lavfriksjons-overflaten til leddbrusken (som hovedsakelig består av hyalin brusk) gjør det mulig for knoklene å gli mot hverandre uten slitasje.
Videre fungerer brusk som en støtdemper, særlig i vektbærende ledd som hofter og knær. Her fordeler den belastningen som påføres leddet, og beskytter underliggende benvev mot trykk og friksjon.
Til slutt kan brusk spille en rolle i frakturtilheling, spesielt ved brudd hvor det dannes en midlertidig bruskbro (callus) som senere omdannes til benvev under helingsprosessen.
Bruskens sammensetning og ulike typer
Brusk er et bindevev som består av både celler og en omfattende ekstracellulær matriks, som gir det dets karakteristiske egenskaper. Den ekstracellulære matriksen utgjør hoveddelen av vevet, og spiller en viktig rolle for bruskens struktur, elastisitet og evne til å tåle trykk.
Sammensetning av brusk
Brusken består av:
- Vann (60–80 % av totalvekten) – Dette gjør at brusk er både fleksibelt og motstandsdyktig mot kompresjon. Vannet er bundet til proteoglykaner i matriksen og kan bevege seg inn og ut av vevet, noe som bidrar til støtdemping.
- Fast fase (20–30 %) – Denne utgjøres av kollagenfibre, proteoglykaner, glykoproteiner og bruskens celler (kondrocytter og kondroblaster).
Kollagen gir strukturell styrke, mens proteoglykanene binder vann og gir vevet sin geleaktige konsistens.
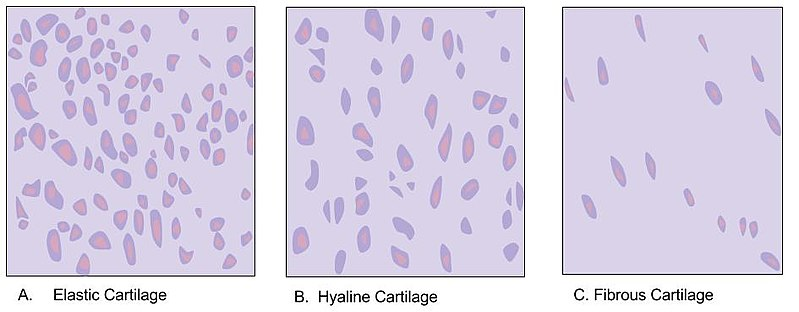
Avhengig av hvilken type fibre som dominerer, og om det finnes elastiske komponenter eller ei, deles brusken inn i tre hovedtyper: hyalin brusk, elastisk brusk og fibrøs brusk.
Hyalin brusk
Hyalin brusk er den vanligste typen brusk i kroppen og har en glatt og blåhvit, halvgjennomsiktig overflate. Denne typen inneholder hovedsakelig type II kollagen, som er fint og jevnt fordelt i matriksen.
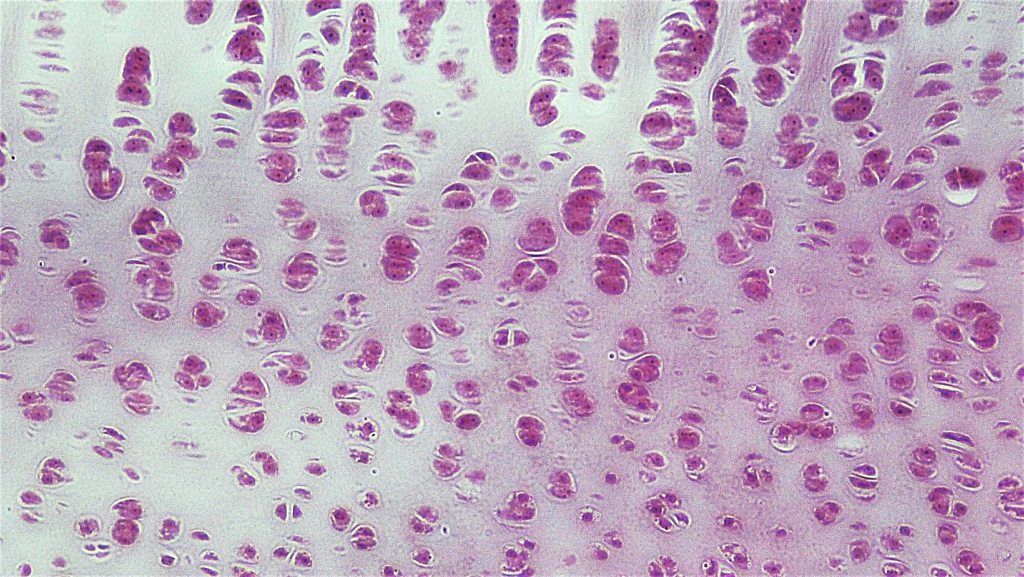
Funksjonelt er hyalin brusk viktig for å redusere friksjon i ledd, støtte luftveiene og danne det fosterkartilaginøse skjelettet. Den er også sentral i vekstskiver hos barn, der den bidrar til lengdeveksten av knoklene.
Lokalisering:
- Dekker leddflater i synovialledd (leddbrusk)
- Finnes i kostalbrusk (mellom ribbein og brystbein)
- I trakea og bronkier
- I nesens strukturer
Elastisk brusk
Elastisk brusk inneholder i tillegg til type II kollagen også et nettverk av elastiske fibre, noe som gir den en høy grad av fleksibilitet og elastisitet. Den ser gulaktig ut i histologiske preparater.
Funksjonelt gir elastisk brusk støtte samtidig som den tåler deformasjon og gjenvinner formen etter bøyning eller kompresjon.
Lokalisering:
- Ytre øre (auricula)
- Epiglottis (strupelokket)
- Tuba auditiva (det eustakiske rør)
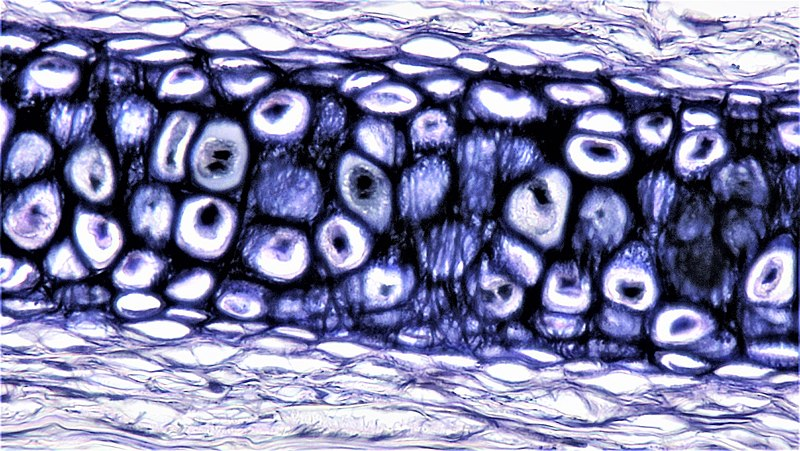
Fibrøs brusk
Fibrøs brusk (eller fiberbrusk) er den mest robuste og motstandsdyktige av brusktypene. Den inneholder en kombinasjon av type I og type II kollagen, som gir den både styrke og en viss fleksibilitet. I motsetning til de to andre brusktypene mangler fibrøs brusk perikondrium.
Fibrøs brusk finnes i områder som utsettes for høyt trykk og skjærkrefter, og dens hovedoppgave er å gi støtte og motstand mot kompresjon.
Lokalisering:
- Mellomvirvelskiver (discus intervertebralis)
- Menisker i kneleddet
- Symfysen (symphysis pubica)
- Overgang mellom sener og ben
Bruskceller: Kondroblaster og kondrocytter
Brusken består ikke bare av en rik ekstracellulær matriks, men også av spesialiserte celler som enten produserer denne matriksen eller vedlikeholder den. De to hovedtypene bruskceller er kondroblaster og kondrocytter, og de representerer ulike stadier i differensieringen av bruskceller.
Kondroblaster – de produserende cellene
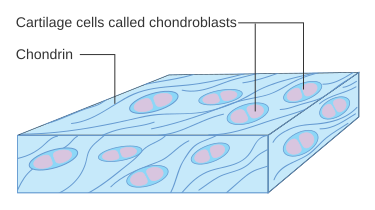
Kondroblaster er de umodne forløpercellene til kondrocyttene. De befinner seg hovedsakelig i det indre laget av perikondriet (der dette finnes), eller i vekstsoner hos barn. Disse cellene er sterkt metabolsk aktive og har som hovedoppgave å syntetisere og skille ut komponentene i bruskens ekstracellulære matriks, inkludert kollagen (fortrinnsvis type II), proteoglykaner og glykoproteiner.
Etter hvert som kondroblastene produserer matriks rundt seg, blir de fysisk innelukket i små hulrom i vevet som kalles lakuner. Når dette skjer, slutter de å dele seg og modnes til kondrocytter.
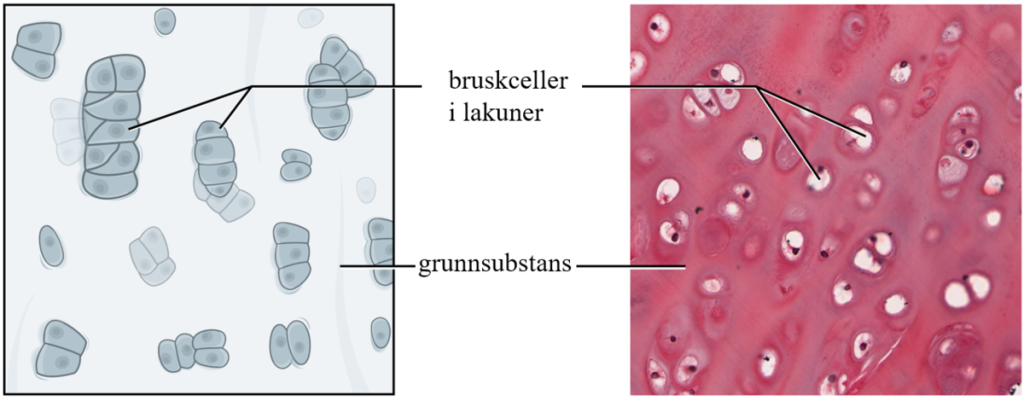
Kondrocytter – de vedlikeholdende cellene
Kondrocytter er den modne formen av bruskceller og utgjør hovedtyngden av cellene i ferdig utviklet brusk. De ligger enkeltvis eller i små grupper i lakuner omgitt av matriks. Disse cellene har ansvar for vedlikehold og nydannelse av den ekstracellulære matriksen, selv om de er mindre aktive enn kondroblastene.
Kondrocytter har også en viss evne til å dele seg, og dette bidrar til såkalt interstitiell vekst – en type vekst der brusken vokser innenfra. Slik celledeling fører til dannelse av isogene grupper, som er små grupper av kondrocytter som stammer fra én enkelt stamcelle. Disse gruppene kan ses som tydelige strukturer i histologiske snitt, spesielt i hyalin brusk.
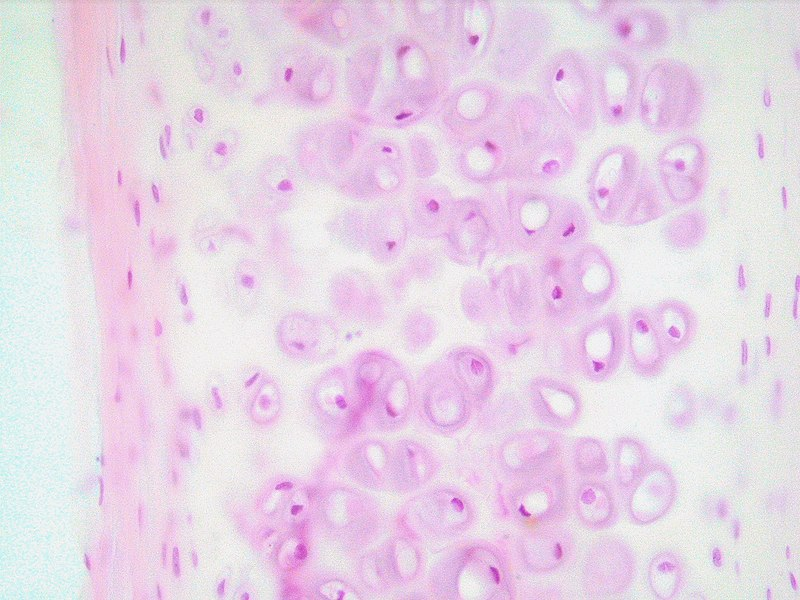
Bruskvekst: Apposisjonell og interstitiell vekst
Brusk kan vokse og utvide seg på to forskjellige måter, avhengig av hvor og hvordan nye celler og matriks tilføres. Disse to vekstformene kalles apposisjonell vekst og interstitiell vekst.
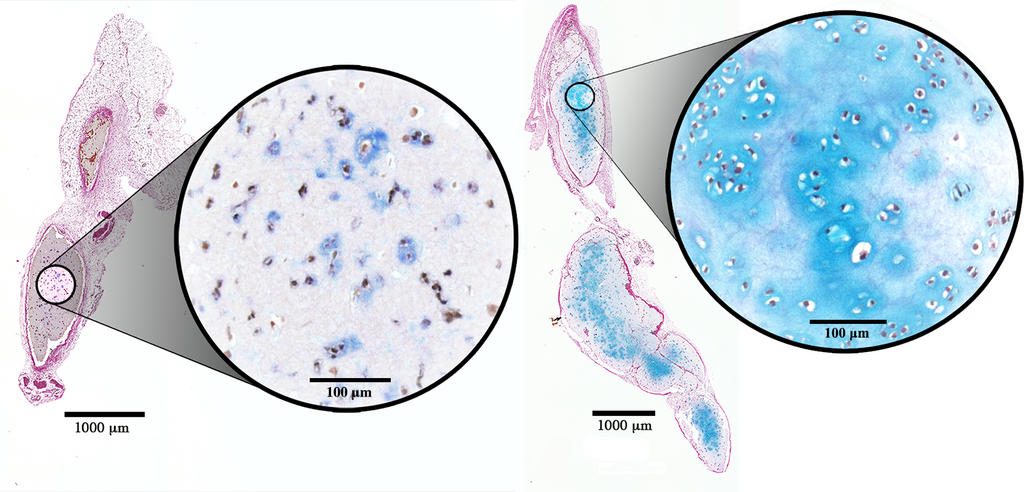
Apposisjonell vekst – vekst fra utsiden
Apposisjonell vekst betyr at brusken vokser ved påleiring av nytt vev utenpå eksisterende brusk. Denne formen for vekst skjer i områder der det finnes perikondrium, altså bruskens bindevevshinne.
Her skjer veksten ved at kondroblaster i perikondriet aktiveres og begynner å dele seg. Disse cellene differensierer videre til modne kondrocytter etter hvert som de produserer og skiller ut ekstracellulær matriks. Denne nydannelsen av brusk legger seg utenpå det eksisterende bruskvevet og øker tykkelsen på brusken.
Apposisjonell vekst er særlig viktig i voksen alder, siden interstitiell vekst er begrenset etter at brusken har modnet.
Interstitiell vekst – vekst innenfra
I interstitiell vekst skjer veksten innenfra selve bruskvevet. Her deler kondrocytter inne i lakuner seg og danner to eller flere datterceller. Disse nye cellene produserer selv ekstracellulær matriks, noe som skyver cellene fra hverandre og får brusken til å vokse volumetrisk fra innsiden.
Denne vekstformen er særlig aktiv i fosterutvikling og tidlig barndom, og den spiller en viktig rolle i lengdeveksten av rørknokler via epifyseskiven. Etter puberteten, når epifyseskivene lukkes og brusken i stor grad er ferdig utviklet, avtar interstitiell vekst.
Benets oppbygning – fra makronivå til nanonivå
Benvev er en spesialisert form for bindevev som utgjør skjelettet og har en kompleks struktur på flere nivåer. Det gir mekanisk støtte, beskytter indre organer, muliggjør bevegelse sammen med musklene, og fungerer som lager for kalsium og fosfat. I tillegg er benmargen en viktig produsent av blodceller.
For å forstå benets oppbygning, er det nyttig å tenke på det som organisert i tre nivåer: makronivå, mikronivå og nanonivå. Hvert nivå gir innsikt i ulike aspekter av benets struktur og funksjon.
Mikronivå – vevsstrukturen
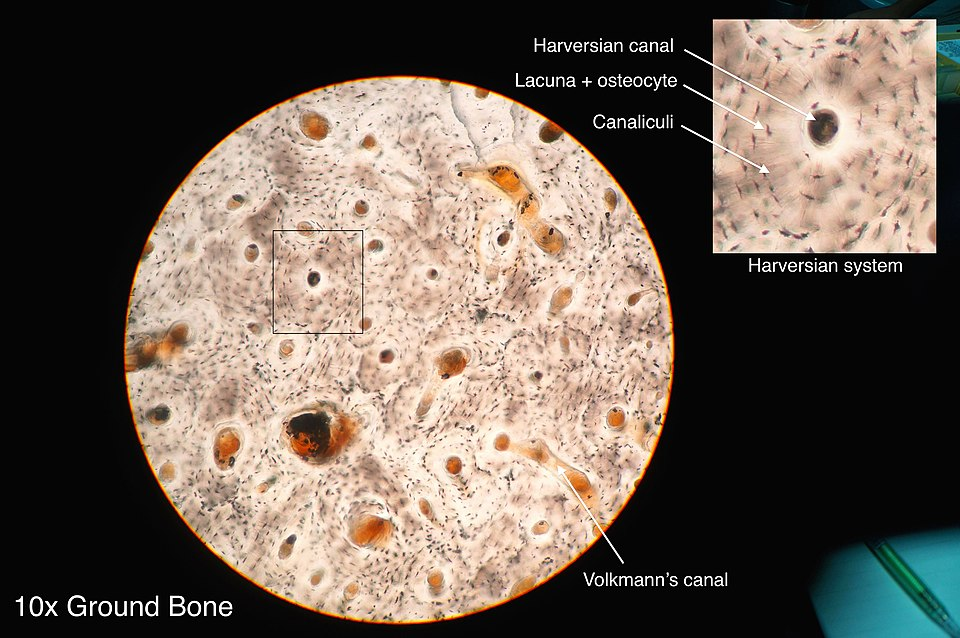
Når vi undersøker benet under mikroskop, ser vi strukturer som ikke er synlige med det blotte øyet. Den mest karakteristiske enheten på mikronivå er osteonet, også kalt det Haversianske systemet. Osteonet er den grunnleggende, funksjonelle enheten i kompakt benvev og er bygget opp av:
- Konsentriske lameller – tynne, sirkulære lag av mineralisert benmatrix som er ordnet rundt
- Haversk kanal – et sentralt rør som inneholder blodårer og nerver, og som forsyner benvevet med næring.
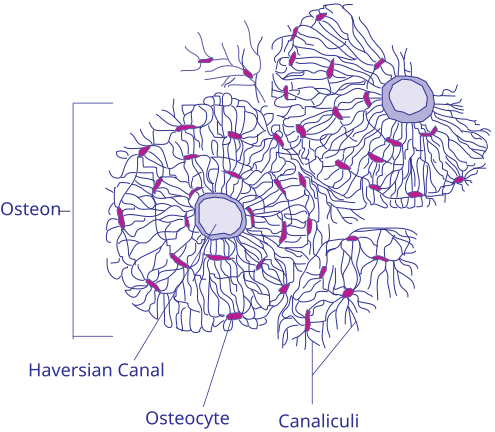
Andre mikroskopiske strukturer inkluderer:
- Periost – en bindevevshinne som omslutter benets ytre overflate og inneholder osteoblaster og stamceller (osteoprogenitorceller) som deltar i benvekst og remodellering.
- Endost – et tilsvarende lag som finnes på innsiden av benet, mot marghulen og trabekulært ben.
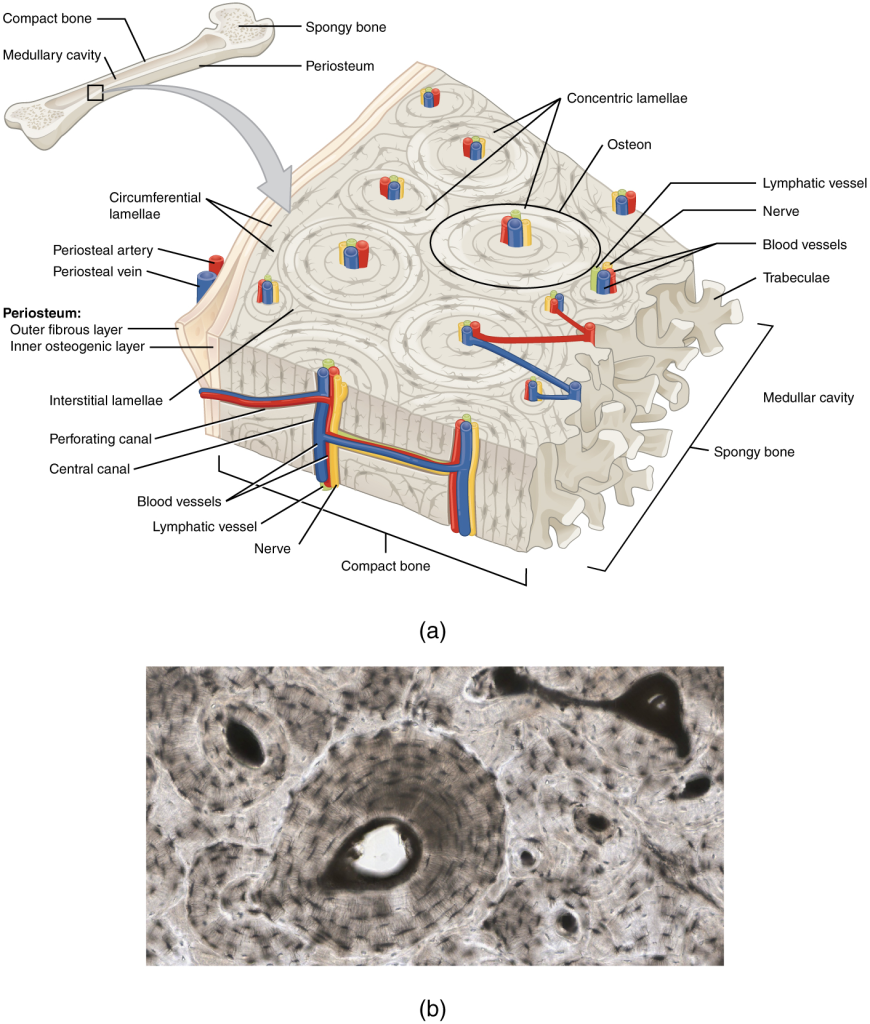
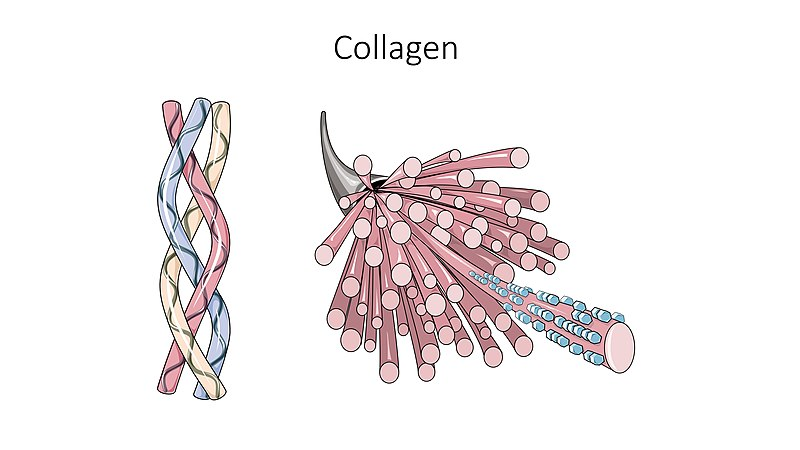
Nanonivå – molekylær struktur
På nanonivå består benvevet av en organisk og en uorganisk komponent, som sammen gir både fleksibilitet og styrke:
- Kollagenfibre – hovedsakelig type I kollagen, som danner en fleksibel, men slitesterk grunnstruktur.
- Disse fibrene er bygd opp av:
- Kollagen triple helix (~300 × 1,5 nm)
- Som danner fibriller (~50 nm)
- Som igjen samles i fibre (~5 µm)
- Disse fibrene er bygd opp av:
- Hydroksyapatitt-krystaller – små, stive krystaller av kalsiumfosfat (Ca₁₀(PO₄)₆(OH)₂) som ligger integrert mellom kollagenfibrene. De gir benet dets harde og trykksterke egenskaper. Typisk størrelse: ~50 × 25 × 2 nm.
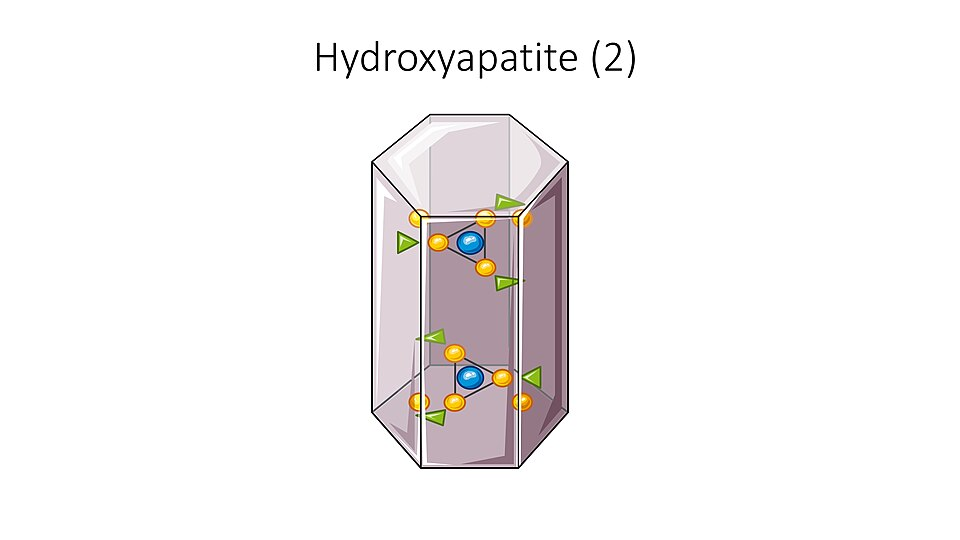
I sum gjør denne sofistikerte organiseringen benvev både sterkt, lett og dynamisk, i stand til å tåle stor mekanisk belastning og kontinuerlig remodelleres gjennom livet.
Benets makroskopiske struktur og benvevstyper
Når vi ser på skjelettet uten mikroskop, kan vi skille mellom ulike deler av de lange knoklene, samt mellom to hovedtyper av benvev: kompakt ben (kortikalt ben) og spongiøst ben (trabekulært ben). Disse strukturene har ulike funksjoner, og er strategisk plassert for å kombinere styrke, fleksibilitet og letthet i skjelettet.
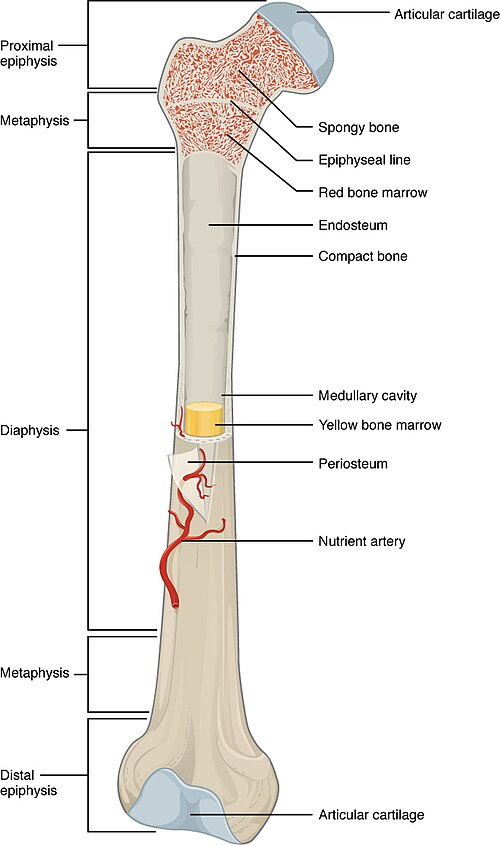
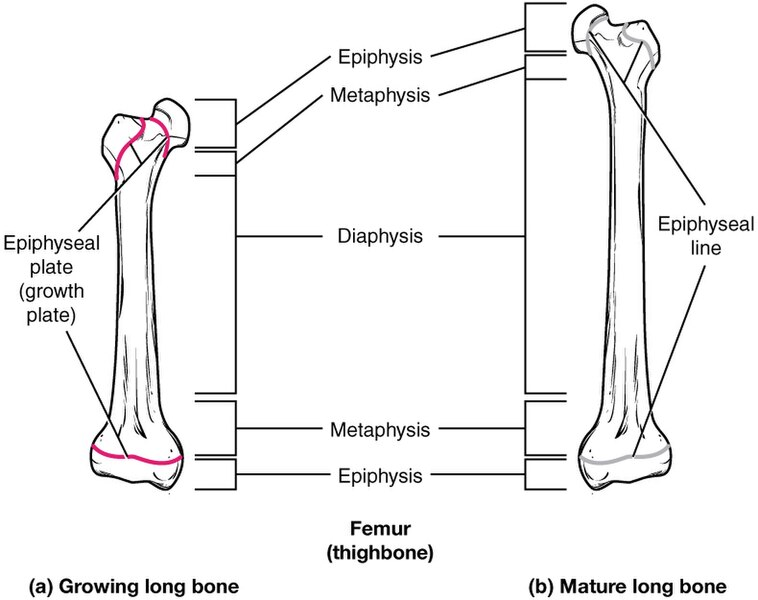
Deler av et langt ben
Et langt ben – som for eksempel lårbeinet (femur) – deles grovt inn i tre anatomiske hovedområder:
- Epifyse
Epifysen er enden av knokkelen. Den består hovedsakelig av spongiøst ben, som inneholder et nettverk av benbjelker (trabekler) og ofte rød benmarg. I rød benmarg foregår hematopoiese – altså dannelsen av blodceller. Leddflater i epifysen er dekket av leddbrusk, som er en type hyalin brusk. - Metafyse
Metafysen ligger mellom epifysen og diafysen og inneholder vekstplaten hos barn og ungdom. Vekstplaten er ansvarlig for lengdeveksten og består av hyalin brusk som senere erstattes av benvev. Når veksten opphører etter puberteten, ossifiseres denne sonen og danner epifyselinjen. - Diafyse
Dette er den midtre, rørformede delen av knokkelen. Den er bygd opp av kompakt ben og omgir en sentral marghule. Hos voksne inneholder denne hulen som regel gul benmarg, som hovedsakelig består av fettvev.
To hovedtyper av benvev
Selv om hele benet er én struktur, består det av to forskjellige typer benvev med ulik struktur og funksjon:
1. Kompakt ben (kortikalt ben, også kalt compacta)
Kompakt ben er det tette, harde benet som danner den ytre delen av knokkelen. Det står for omtrent 80 % av den totale benmassen i kroppen og er bygget for å tåle mekanisk belastning og beskytte underliggende strukturer.
Det er i det kompakte benet vi finner osteoner, også kalt Haversianske systemer – sylinderformede enheter med lameller og en sentral kanal som inneholder blodkar og nerver. Kompakt ben er spesielt viktig i diafysen på lange knokler, hvor det gir strukturell støtte og motstand mot bøying.
2. Spongiøst ben (trabekulært ben, også kalt spongiosa)
Spongiøst ben er mer porøst og lett, og består av et nettverk av tynne benbjelker kalt trabekler. Disse er orientert på en måte som gjør at de effektivt tåler både strekk og trykk.
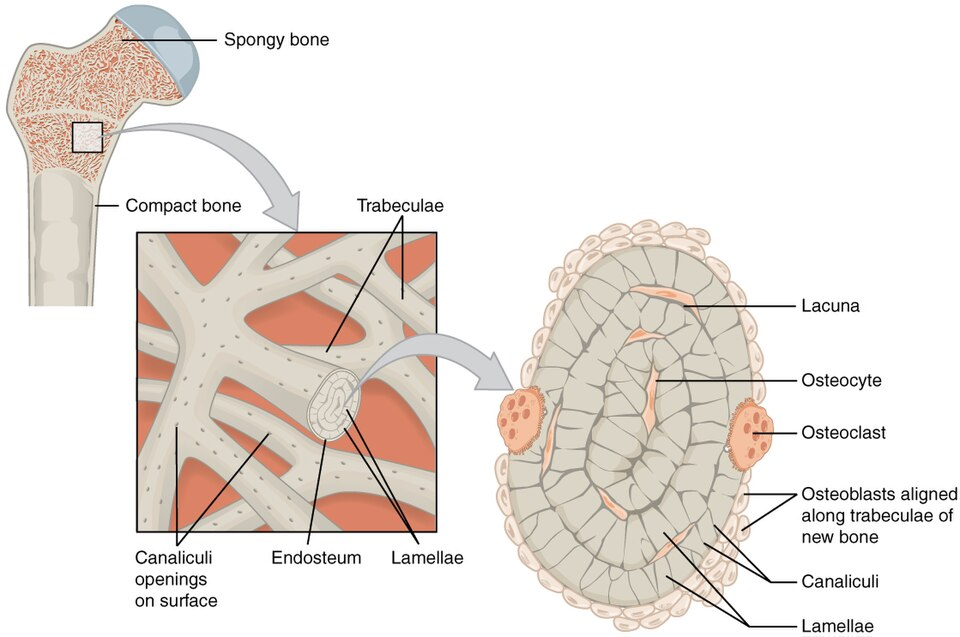
Mellom trabeklene finnes hulrom som inneholder benmarg – ofte rød benmarg i flate knokler og i epifysene hos barn. Den trabekulære strukturen gjør spongiøst ben lett, samtidig som det tåler høy mekanisk belastning der det trengs.
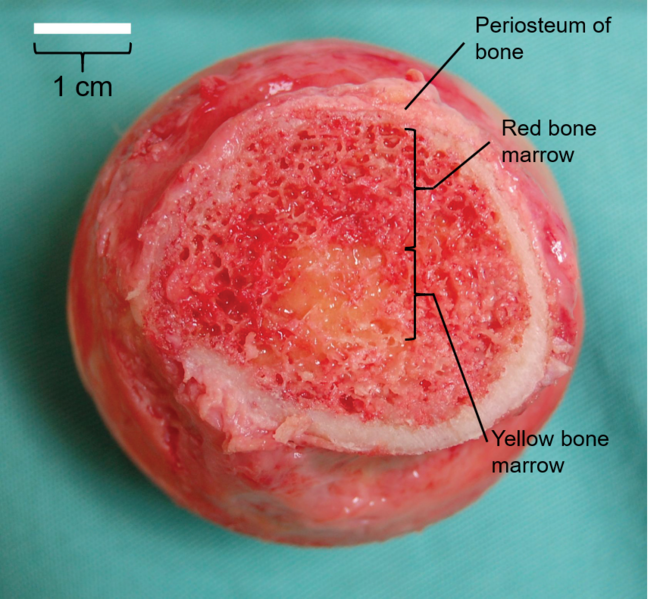
Benmarg og funksjonell organisering av trabekulært ben
Inni benet finnes et rikt og levende vev som spiller avgjørende roller i både blodcelleproduksjon og energilagring: benmargen.
Benmargen fyller hulrommene i det trabekulære (spongiøse) benet og i marghulen i lange knokler, og finnes i to hovedformer: rød benmarg og gul benmarg.
Rød benmarg – blodcellens vugge
Rød benmarg er ansvarlig for hematopoiese, altså produksjon av røde blodceller, hvite blodceller og blodplater. Denne funksjonen er livsnødvendig og vedlikeholdes kontinuerlig gjennom hele livet.
Hos barn finnes rød benmarg i de fleste knokler, inkludert rørknokler. Etter hvert som vi blir voksne, konsentreres den røde benmargen til flate knokler, slik som:
- Bekken
- Brystbein (sternum)
- Ribbein
- Skalleben
- Vertebrae (ryggvirvler)
- Epifysene av lange knokler (hos barn og unge)
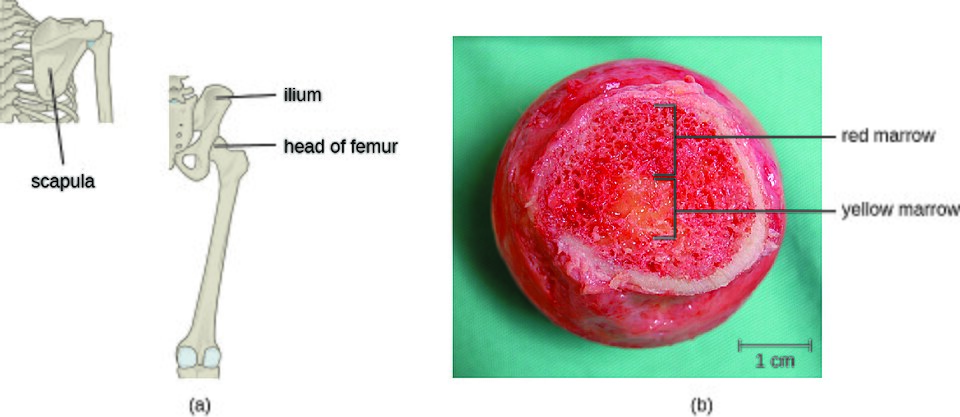
Gul benmarg – energilager og reserve
Etter hvert som man eldes, vil mye av den røde benmargen bli erstattet av gul benmarg, som hovedsakelig består av fettceller. Selv om den ikke er hematopoietisk i utgangspunktet, har gul benmarg et viktig potensial: ved alvorlige tilstander som anemi eller leukemi kan den igjen omdannes til rød benmarg og bidra til blodcelleproduksjon.
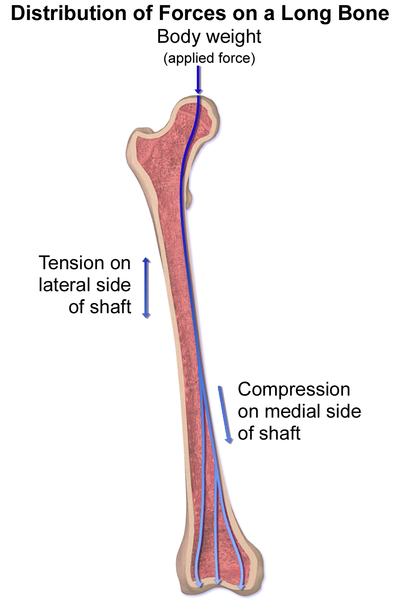
Funksjonell organisering av trabekulært ben
Trabeklene i spongiøst ben er ikke tilfeldig plassert. De er organisert på en måte som gjør dem i stand til å motstå spesifikke typer mekanisk belastning, og er formet og orientert etter de kreftene som virker på benet.
Vi kan dele trabekulært ben inn i:
- Tensjonssoner: Områder som utsettes for strekk.
- Kompresjonssoner: Områder som utsettes for trykk.
Denne dynamiske arkitekturen gjør at spongiøst ben kan endre seg over tid avhengig av belastningen det utsettes for – et prinsipp som kalles Wolffs lov. For eksempel vil inaktivitet kunne føre til tap av trabekulært ben, mens fysisk belastning stimulerer benvekst og styrke.
Primært og sekundært benvev – woven og lamellært ben
Benvev eksisterer i to ulike strukturelle former, som representerer ulike stadier av utvikling og tilpasning: primært (umodent) benvev, også kalt woven bone, og sekundært (modent) benvev, også kalt lamellært ben. Disse formene skiller seg fra hverandre både i mikroskopisk struktur og mekaniske egenskaper.
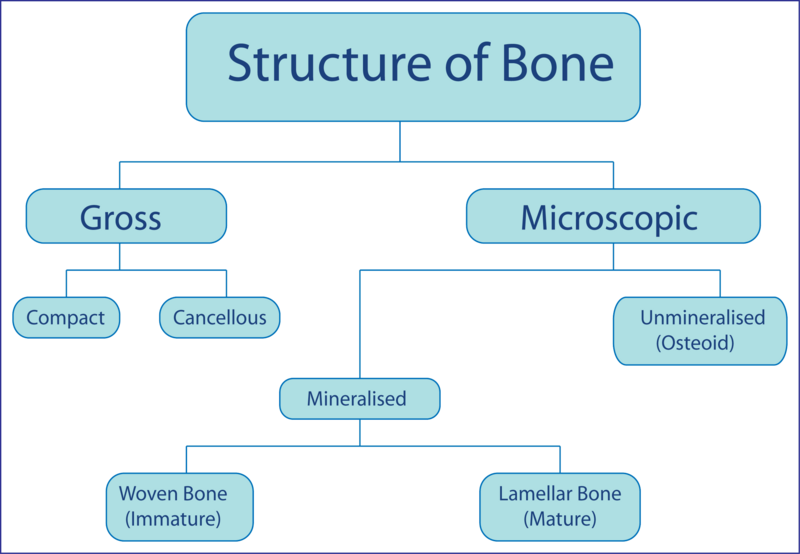
Primært benvev – woven bone
Primært benvev, eller woven bone, er den første formen for benvev som dannes enten under fosterutviklingen, ved rask benvekst, eller under frakturtilheling. Det er raskt produsert, men mekanisk svakere enn modent ben.
De viktigste kjennetegnene er:
- Kollagenfibrene er orientert i tilfeldige retninger, noe som gir lavere strukturell styrke.
- Osteocytter er mange og ujevnt fordelt, og ligger uorganisert i sine lakuner.
- Har høyere celletetthet enn lamellært ben.
- Mindre mineralisert og dårligere organisert.
Forekomst:
- Fosterutvikling
- Tidlig frakturtilheling
- Patologiske tilstander som Paget’s sykdom og osteitis fibrosa cystica
Selv om det er funksjonelt i en tidlig fase, blir woven bone som regel raskt erstattet av lamellært ben gjennom remodellering.
Sekundært benvev – lamellært ben
Sekundært benvev, eller lamellært ben, er den modne og mekanisk sterke formen av benvev som finnes i det ferdigutviklede skjelettet hos friske voksne.
Kjennetegn ved lamellært ben:
- Kollagenfibrene er organisert i parallelle lag (lameller) med en nøye koordinert orientering – ofte i vekslende retning fra lag til lag – som gir stor mekanisk styrke.
- Osteocytter er jevnt fordelt i lakuner mellom lamellene.
- Har færre celler, men langt høyere strukturell kvalitet og stabilitet.
- Utgjør hovedmassen i både kompakt og spongiøst ben hos voksne.
Lamellært ben er resultatet av remodellering av woven bone. Det tar lengre tid å danne, men gir et skjelett som kan tåle betydelig belastning over mange tiår.
Celler i benvev – oversikt og funksjon
Benvev er langt mer enn bare en hard struktur. Det er et dynamisk og levende vev, som hele tiden bygges opp, brytes ned og tilpasses mekaniske og biologiske behov. Dette er mulig takket være et tett samarbeid mellom ulike celletyper som hver har spesialiserte roller.
De viktigste celletypene i benvev er:
- Osteoprogenitorceller – benets stamceller
- Osteoblaster – de benbyggende cellene
- Osteocytter – de modne, vedlikeholdende cellene
- Bone lining cells – flate celler som dekker inaktivt ben
- Osteoklaster – de benresorberende kjempene
Disse cellene finnes i spesifikke soner i og rundt benet, som periost, endost og inne i benmatrixen. De virker sammen i en balanse mellom dannelse og nedbrytning av ben, og regulerer benets styrke, mineralbalanse og reparasjon.
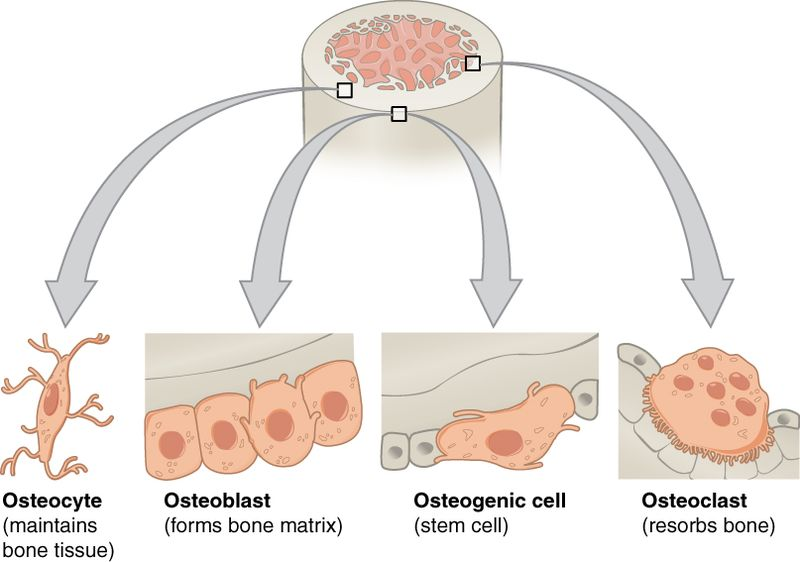
1. Osteoprogenitorceller – benets stamceller
Osteoprogenitorceller stammer fra mesenkymale stamceller, og finnes hovedsakelig i:
- Periost (det ytre benhinnen)
- Endost (det indre laget mot marghulen)
Disse cellene kan aktiveres ved behov, for eksempel under vekst, frakturtilheling eller benremodellering. Når de aktiveres, differensierer de til osteoblaster, som begynner å produsere benmatrix.
2. Osteoblaster – benets byggemestre
Osteoblaster er aktive, kubiske celler som finnes på benoverflater, spesielt i vekstsoner og under remodellering. De har høy metabolsk aktivitet og har to hovedoppgaver:
- Produksjon av osteoid – en umineralisert benmatrix som inneholder kollagen og glykoproteiner.
- Mineralisering – ved hjelp av enzymer og signalstoffer som fremmer utfelling av hydroksyapatitt.
Når osteoblastene er ferdige med sin byggende aktivitet, skjer én av tre ting:
- De innkapsles i sin egen matrix og blir til osteocytter.
- De blir liggende på benoverflaten som flate, inaktive celler kalt bone lining cells.
- De gjennomgår apoptose og fjernes.
3. Osteocytter – benets voktere
Osteocytter er den modne formen av osteoblastene som har blitt omsluttet av sin egen matrix. De utgjør over 90 % av cellene i benvev og ligger i lakuner – små hulrom i matrixen. Osteocytter opprettholder benets struktur og spiller en aktiv rolle i:
- Homeostase av kalsium og fosfat
- Overvåkning av mekanisk belastning
- Signalering til osteoblaster og osteoklaster
Osteocytter har lange utløpere som går gjennom mikroskopiske kanaler kalt canaliculi, der de kommuniserer med hverandre og med bone lining cells via gap junctions.
4. Bone lining cells – det stille laget
Bone lining cells er flate celler som dekker benets overflate i perioder hvor det ikke foregår aktiv remodellering. De har tidligere vært osteoblaster og kan reaktiveres ved behov.
Funksjoner:
- Beskytter benoverflaten mot nedbrytning
- Kommuniserer med osteocytter via gap junctions
- Deltar i ionebalanse og mikroregulering av miljøet rundt benet
- Kan omdannes tilbake til aktive osteoblaster
De finnes både på periosteale (ytre) og endosteale (indre) flater.
5. Osteoklaster – benets rivningsarbeidere
Osteoklaster er store, flerkjernede celler som utvikles fra hematopoietiske stamceller i monocyttrekka – altså samme utgangspunkt som makrofager.
Funksjonen deres er å bryte ned benvev gjennom:
- Utskillelse av syrer som løser opp hydroksyapatitt
- Enzymer (f.eks. proteaser) som degraderer kollagen og organisk matriks
Når de er aktive, lokaliseres de i såkalte Howship’s lakuner – små fordypninger i benoverflaten som de selv har gravd ut. De spiller en nøkkelrolle i benremodellering og kalsiumhomeostase.
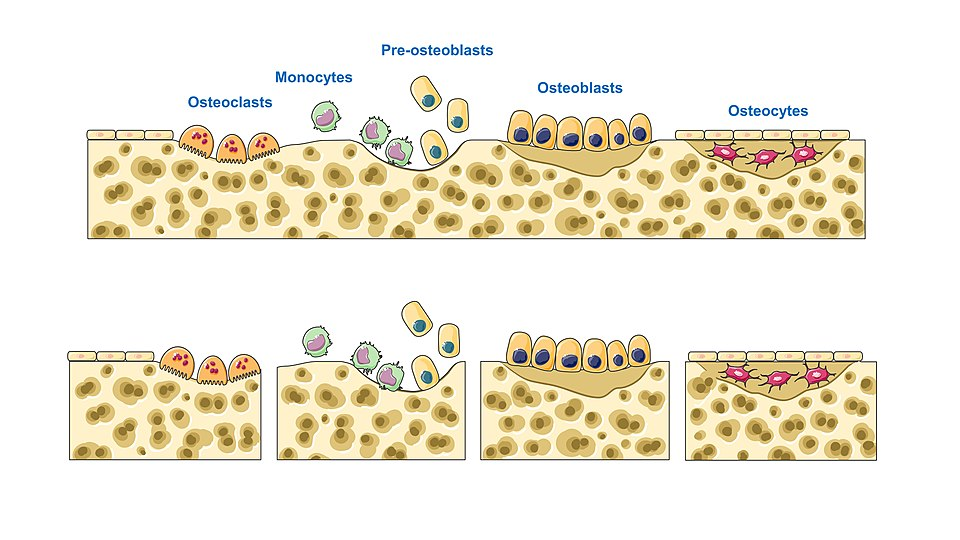
Bendannelse – intramembranøs og endokondral ossifikasjon
Benvev dannes ikke direkte som hard struktur – det utvikles gjennom spesialiserte prosesser hvor celler og vev gradvis omformes til det vi kjenner som ben. Dette skjer via to hovedmekanismer:
- Intramembranøs ossifikasjon – der ben dannes direkte fra bindevev.
- Endokondral ossifikasjon – der ben utvikles indirekte ved å erstatte en bruskmodell.
Disse prosessene er fundamentale både under fosterutviklingen og i reparasjon etter frakturer. De er anatomisk og cellulært forskjellige, men har samme mål: å bygge opp funksjonelt benvev.
Intramembranøs ossifikasjon – direkte forbening
Ved intramembranøs ossifikasjon dannes ben direkte fra mesenkymalt bindevev, uten at det først dannes en bruskmodell. Dette skjer hovedsakelig i:
- Flate ben, som skalleben, ansiktsben og clavicula
- Frakturtilheling, når reparasjonen skjer uten mellomliggende brusk
Prosessen skjer i flere trinn:
- Kondensasjon av mesenkymalt vev
Mesenkymale stamceller samler seg i grupper i vevet og danner et ossifikasjonssenter. - Differensiering til osteoblaster
Stamcellene utvikler seg til osteoblaster, som begynner å produsere osteoid – en umineralisert benmatrix. - Mineralisering og osteocytter
Osteoidet mineraliseres med hydroksyapatitt. Osteoblaster som fanges i matrixen blir til osteocytter. - Dannelse av trabekulært ben og periost
De første strukturene er trabekler av spongiøst ben. Rundt dette utvikles et lag med kompakt ben og et periost (benhinne) som omslutter strukturen.
Sluttresultatet er et ben med lamellær struktur og høy styrke.
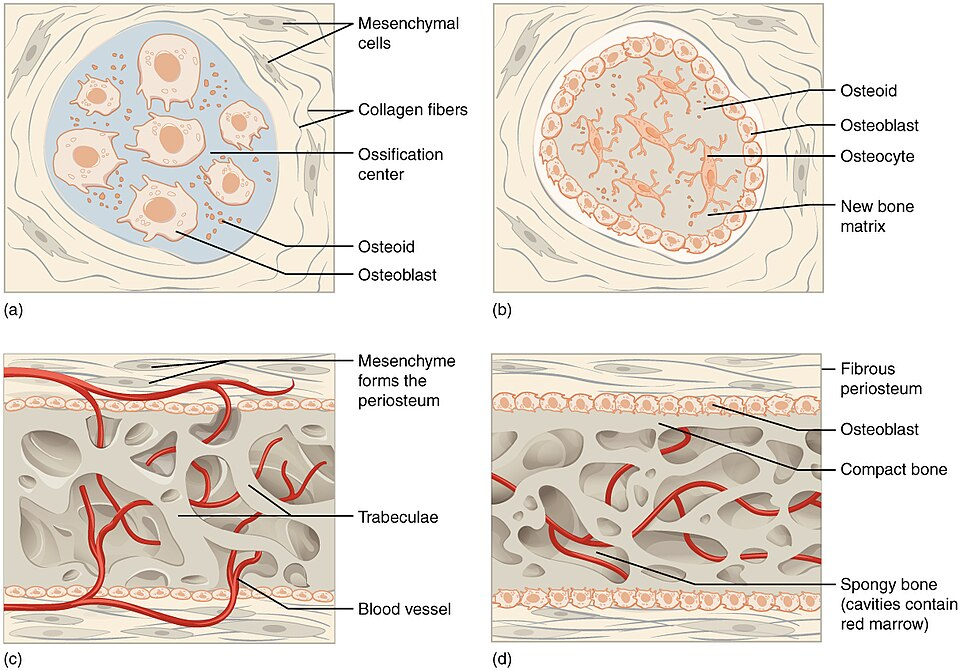
Endokondral ossifikasjon – indirekte forbening
Endokondral ossifikasjon er den vanligste og viktigste formen for bendannelse i kroppen. Her dannes ben ved at en bruskmodell av hyalin brusk først utvikles, og deretter gradvis erstattes med benvev.
Denne prosessen ligger til grunn for:
- Utvikling av rørknokler som femur og humerus
- Lengdevekst i barnealder via epifyseskivene
- Frakturtilheling der det dannes en bruskbro (callus)
Trinnvis prosess:
- Hyalin bruskmodell dannes i fosterlivet.
- Brusken mineraliseres, og et tynt lag ben (periosteal benkrage) dannes rundt diafysen.
- Primært ossifikasjonssenter utvikles i diafysen – blodkar og osteoblaster invaderer og begynner å erstatte brusk med ben.
- Sekundære ossifikasjonssentre dannes senere i epifysene.
- Mellom diafyse og epifyse forblir en vekstsone – epifyseskiven – som gir lengdevekst fram til pubertetens slutt.
- Når veksten opphører, erstattes epifyseskiven med ben, og det dannes en epifyselinje.
Uploaded a work by Andrei S. Chagincorresponding and Phillip T. Newton from https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7196937/ with UploadWizard
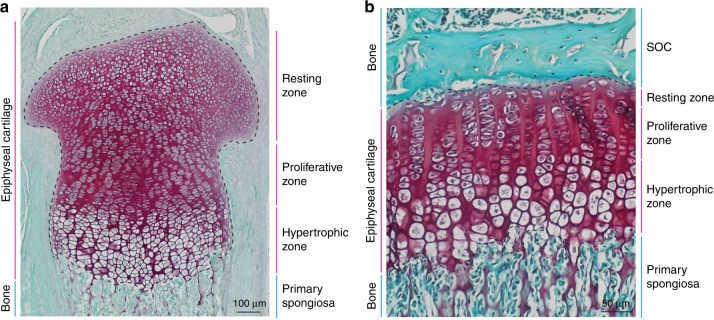
Epifyseskiven – soner for vekst
Epifyseskiven (vekstplaten) er bygd opp av soner med distinkte cellulære aktiviteter:
- Reservebrusk-sone – inaktive kondrocytter.
- Proliferasjonssone – celledeling av kondrocytter i søyleformasjoner.
- Hypertrofisone – cellene vokser i størrelse, modnes.
- Forkalkningssone – brusken mineraliseres, og kondrocyttene dør.
- Ossifikasjonssone – osteoblaster invaderer og danner benvev på de forkalkede brusktrådene.
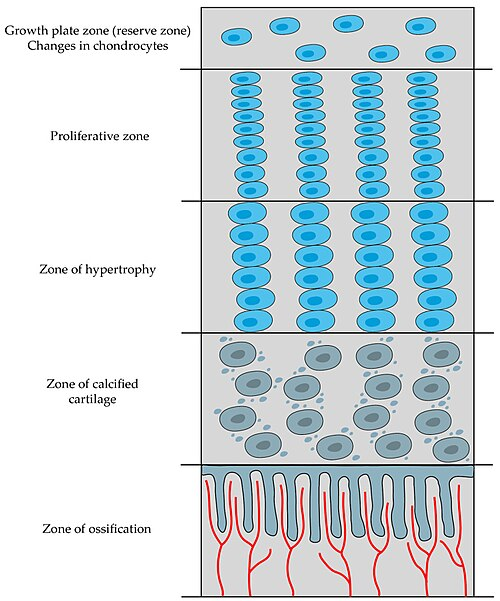
Lengdevekst og benremodellering
Lengdevekst skjer altså ved en kombinasjon av bruskvekst (interstitiell vekst av kondrocytter) og ossifikasjon (mineralisering og benlegging av osteoblaster). Samtidig foregår remodellering av benet:
- Resorpsjon av ben på én side
- Apposisjonell vekst (påleiring av nytt ben) på den andre siden
Dette tillater at benet både forlenges og formes riktig under veksten.
Benremodellering – faser og cellulære prosesser
Benvevet i kroppen er langt fra statisk. Tvert imot er det i kontinuerlig forandring gjennom hele livet, selv etter at skjelettet er ferdig utviklet. Denne dynamiske prosessen kalles benremodellering, og den er helt avgjørende for:
- Reparasjon av små mikroskader
- Tilpasning til endret belastning
- Opprettholdelse av beinets styrke
- Regulering av kalsiumbalansen i kroppen
Remodelleringen foregår i små, avgrensede områder av benet og følger en presis biologisk sekvens. Hver syklus tar flere måneder å fullføre og involverer et tett samarbeid mellom osteoklaster, osteoblaster og støtteceller.
Trinnvis oversikt over benremodellering
1. Hvilefase (quiescence)
I denne fasen er benoverflaten inaktiv, dekket av bone lining cells. Dette er flate celler som tidligere var aktive osteoblaster. De beskytter benet og opprettholder kontakt med osteocytter gjennom gap junctions. Et gitt område i benet kan befinne seg i hvilefase i flere år, inntil det mottar et signal om å remodelle.
2. Resorpsjon
Når det oppstår behov for remodellering, for eksempel ved mikroskader eller endret belastning, aktiveres osteoklaster.
Disse store, flerkjernede cellene graver ut en resorpsjonsgrop (Howship’s lakune) ved å:
- Skille ut syre, som løser opp den uorganiske, mineraliserte delen (hydroksyapatitt)
- Utskille proteolytiske enzymer, som bryter ned kollagen og andre organiske komponenter
Resorpsjonsgropen er vanligvis 60–100 μm dyp og dannes i løpet av 2–4 uker.
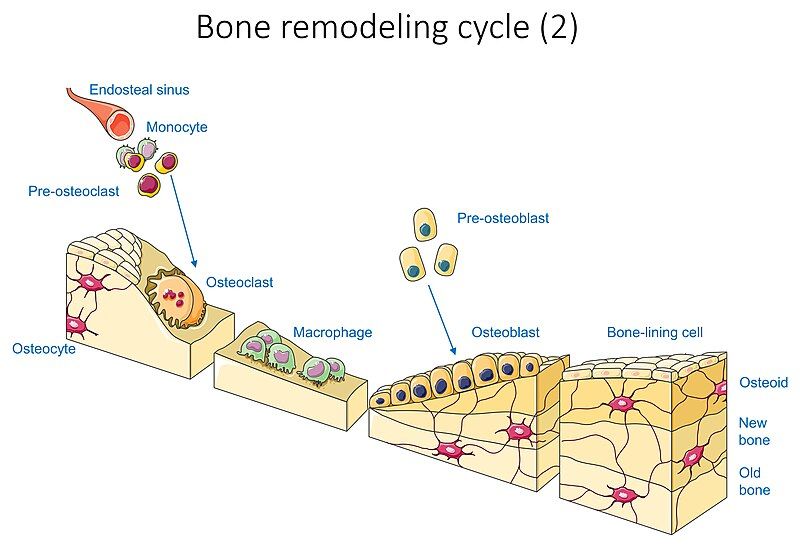
3. Reverseringsfase
Etter resorpsjonen kommer en kort fase der spesialiserte makrofag-lignende celler rydder opp og klargjør området for nydannelse.
Disse cellene:
- Fjerner rester av døde celler og nedbrutt matrix
- Legger igjen signalstoffer som tiltrekker osteoblaster
Reverseringsfasen er kritisk for at benet skal kunne bygge seg opp riktig igjen.
4. Formasjon
Nå kommer osteoblastene tilbake i aksjon. De legger seg langs bunnen og sidene av resorpsjonsgropen og starter å danne ny benmatrix (osteoid).
De:
- Skiller ut osteoid, som består av kollagen og glykoproteiner
- Utskiller proteiner som fremmer mineralisering, som osteokalcin og alkalisk fosfatase
Denne fasen tar flere måneder og gir opphav til nytt lamellært ben.
5. Mineralisering
Mineralisering av osteoid skjer i to faser:
- Primær mineralisering – 50–70 % av den totale mineraliseringen skjer i løpet av dager
- Sekundær mineralisering – dette er en langsom prosess som pågår over måneder til år, og gir benet full mekanisk styrke
6. Tilbake til hvilefase
Etter at mineraliseringen er fullført, skjer en av tre ting med osteoblastene:
- Noen blir til osteocytter og kapsles inn i matrixen
- Noen blir til bone lining cells
- Andre gjennomgår apoptose
Området går nå inn i en ny quiescent fase, og benet er klart til å ta imot ny belastning eller vente på neste signal om remodellering.
Begrepsliste
- Brusk: Støttevev uten blodkar og nerver, består av celler og ekstracellulær matriks.
- Perikondrium: Bindevevshinne rundt brusk (mangler i fibrøs brusk), inneholder kondroblaster og kapillærer.
- Kondroblast: Umoden bruskcelle som produserer ekstracellulær matriks.
- Kondrocytt: Moden bruskcelle, ligger i lakuner og vedlikeholder matriks.
- Lakune: Hulrom i brusk eller ben hvor cellene ligger.
- Apposisjonell vekst: Vekst fra utsiden – kondroblaster i perikondrium danner ny matriks.
- Interstitiell vekst: Vekst fra innsiden – kondrocytter deler seg og skiller ut ny matriks.
- Hyalin brusk: Mest utbredt; inneholder type II kollagen; finnes i ledd, luftveier og ribbein.
- Elastisk brusk: Inneholder elastiske fibre og type II kollagen; finnes i øre og epiglottis.
- Fibrøs brusk: Inneholder type I og II kollagen; robust og trykksterk; finnes i mellomvirvelskiver og menisker.
- Kompakt ben (kortikalt ben): Tett og hardt benvev, bygd opp av osteoner.
- Spongiøst ben (trabekulært ben): Nettverk av benbjelker (trabekler); inneholder benmarg.
- Osteon (Haversiansk system): Grunnenhet i kompakt ben; består av lameller rundt en Haversk kanal.
- Haversk kanal: Kanal i osteonet som inneholder blodkar og nerver.
- Volkmannsk kanal: Tverrkanaler som kobler Haverske kanaler.
- Lameller: Tynne lag med mineralisert matrix i osteonet.
- Canaliculi: Små kanaler som forbinder osteocytter i lakuner.
- Cementlinje: Grense mellom osteoner, viser tidligere remodellering.
- Periost: Ytre benhinne med to lag; inneholder stamceller og kar.
- Endost: Indre benhinne mot marghulen; viktig i remodellering.
- Benmarg: Vev i hulrom mellom trabekler; finnes som rød (hematopoietisk) eller gul (fettholdig).
- Osteoprogenitorcelle: Stamcelle som kan bli til osteoblast.
- Osteoblast: Benbyggende celle; produserer osteoid.
- Osteocytter: Modne osteoblaster innkapslet i matrix; vedlikeholder benet.
- Bone lining cells: Flate celler som dekker inaktivt ben; kan aktiveres.
- Osteoklast: Flerkjernet celle som resorberer ben; utviklet fra monocyttrekka.
- Osteoid: Umineralisert benmatrix laget av osteoblaster.
- Intramembranøs ossifikasjon: Direkte bendannelse fra mesenkymalt vev (skalleben, clavicula).
- Endokondral ossifikasjon: Indirekte bendannelse via bruskmodell (rørknokler).
- Epifyseskive (vekstskive): Sone i lange knokler som muliggjør lengdevekst hos barn.
- Remodellering: Kontinuerlig nedbrytning og nydanning av ben.
- Howship’s lakune: Fordypning laget av osteoklaster under benresorpsjon.
- Wolffs lov: Ben tilpasser seg mekanisk belastning ved å remodellere seg.
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3
❓ Test deg selv
Obs, tomt! Kommer etterhvert <3