Endoskopi har revolusjonert diagnostikken og behandlingen innen mage-tarmmedisin. Der man tidligere var avhengig av kirurgi for å få innsyn i tarmen, kan man i dag bruke fleksible slanger med kamera for å undersøke innsiden av mage-tarmkanalen i detalj – helt ned til celle- og karskade-nivå. Som medisinstudent er det viktig å forstå hvordan disse undersøkelsene foregår, når de er aktuelle, og hva man kan finne.
De to vanligste formene for endoskopi i klinisk praksis er gastroskopi, som undersøker spiserør, magesekk og tolvfingertarm, og koloskopi, som undersøker tykktarmen og nedre del av tynntarmen. I tillegg finnes det spesialiserte varianter, som kapselendoskopi, enteroskopi og ERCP – alle med sine egne bruksområder.
Når er endoskopi aktuelt?
En pasient med lav hemoglobin og tretthet uten synlig blødning fra mage-tarmkanalen kan være vanskelig å utrede. Men slike symptomer gir ofte mistanke om okkult blødning – altså små blødninger som ikke ses med det blotte øyet, men som kan føre til jernmangel og anemi over tid. Da er endoskopi et viktig verktøy for å finne blødningskilden.
Typiske symptomer og tilstander som gir indikasjon for gastroskopi og/eller koloskopi, inkluderer:
- Halsbrann, sure oppstøt og smerter i øvre del av magen, som kan skyldes reflukssykdom, spiserørsbetennelse eller magesår
- Endret avføringsmønster, for eksempel vedvarende diaré eller forstoppelse
- Lav hemoglobin (Hb) eller jernmangel, spesielt hos eldre eller ved samtidig bruk av blodfortynnende
- Synlig eller skjult blod i avføringen, som kan skyldes sår, hemoroider, polypper eller kreft
- Langvarige magesmerter uten klar årsak, særlig hvis man mistenker inflammatorisk tarmsykdom
- Familiær risiko for kreft, som ved arvelig tykktarmskreft eller tidligere funn av polypper
- Avvik på billeddiagnostikk, som krever videre kartlegging av tarmens innsidestrukturer
I slike tilfeller brukes endoskopi både for å stille en diagnose og for å ta vevsprøver. I noen tilfeller kan behandlingen utføres samtidig som undersøkelsen – for eksempel ved å fjerne polypper eller stanse en blødning.
Endoskopets oppbygning

For å forstå hvordan endoskopiske undersøkelser fungerer, må man vite litt om selve instrumentet som brukes – endoskopet.
Et moderne endoskop består av flere lag med funksjonelle komponenter, pakket inn i et fleksibelt, sterkt og tøyelig ytre:
- Kamerahode og lys
I tuppen av endoskopet sitter et lite videokamera og en lyskilde – vanligvis LED eller fiberoptisk lys. Dette gjør det mulig å se innsiden av kroppen i sanntid på en skjerm, med overraskende høy oppløsning. Bildet forstørres og gir god oversikt over slimhinner, årer og eventuelle lesjoner. - Kanal for instrumenter
Gjennom endoskopet går det én eller flere arbeidskanaler som gjør det mulig å føre inn instrumenter, som tang for å ta vevsprøver, slynger for å fjerne polypper eller sprøyter for å injisere væske. Disse kanalene kan også brukes til å suge opp væske eller blåse inn luft for å utvide tarmen. - Styringsmekanisme
Endoskopet styres ved hjelp av en kontrollenhet, som vanligvis holdes i hånden av undersøker. Med tommel og fingre kan man bøye tuppen av skopet i ulike retninger. Dette gjør det mulig å navigere gjennom svinger, folder og anatomiske trange partier i mage-tarmkanalen. - Luft og vann
Endoskopet har innebygde systemer for å blåse inn luft eller CO₂ for å utvide tarmen og gi bedre sikt, samt vann for å skylle bort slim, blod eller avføring. Dette gir bedre oversikt og gjør det lettere å identifisere små lesjoner. - Sugefunksjon
Undersøkeren kan bruke en sugeknapp til å trekke ut væske eller luft via arbeidskanalen – for eksempel for å tømme overskudd av gass eller blod fra synsfeltet.
Til sammen gjør disse komponentene endoskopet til et kraftig og presist verktøy for både diagnostikk og behandling, og det er et sentralt hjelpemiddel i hverdagen til gastroenterologer.
Hvordan foregår gastroskopi og koloskopi?
Her tar vi for oss hvordan henholdsvis gastroskopi og koloskopi gjennomføres i klinisk praksis.
Gastroskopi – et vindu inn i øvre GI-tractus
Ved gastroskopi føres et tynt, bøyelig endoskop inn gjennom munnen, ned gjennom spiserøret og videre ned i magesekken og tolvfingertarmen. Undersøkelsen tar vanligvis 5–10 minutter og gir detaljert innsikt i slimhinnene i øvre mage-tarmkanal.
Før prosedyren: Pasienten skal møte fastende – vanligvis fra midnatt, eller minst 6–8 timer før undersøkelsen. Før skopet føres inn, sprayes bak i svelget med lokalbedøvelse (Xylocain), og mange pasienter får også beroligende og smertestillende intravenøst – for eksempel midazolam og alfentanil.
Under prosedyren: Endoskopet føres forsiktig ned gjennom spiserøret mens pasienten ligger på venstre side. Legen inspiserer slimhinnene og ser etter sår, betennelse, polypper, svulster eller anatomiske trange partier. Det kan også tas biopsier – vevsprøver – selv om slimhinnen ser normal ut, for eksempel ved mistanke om cøliaki.
Ved behov kan det også utføres terapi samtidig, for eksempel:
- Stanse en blødning
- Fjerne fremmedlegeme
- Fjerne polypper eller overfladiske svulster
Koloskopi – kartlegging av tykktarmen
Ved koloskopi undersøkes endetarmen, hele tykktarmen og ofte også de nederste centimeterne av tynntarmen (terminal ileum). Dette gir god oversikt over områder som ofte rammes av polypper, betennelse eller kreft.
Forberedelse – viktig og krevende: Før koloskopi må tarmen tømmes. Dette gjøres med tarmtømmingsmidler – vanligvis 4 liter væske med polyetylenglykol – kombinert med tabletter som stimulerer tarmens bevegelse. En vellykket rens er helt avgjørende for å kunne se slimhinnen tydelig.
Under prosedyren: Pasienten ligger på venstre side. Koloskopet føres inn via endetarmen og gradvis videre gjennom hele tykktarmen. Det kan være noe ubehag underveis, særlig ved svinger, men beroligende medisiner og god teknikk reduserer dette betraktelig.
Undersøkelsen varer vanligvis mellom 15 og 45 minutter, avhengig av funn og behov for vevsprøver eller fjerning av polypper.
Terapeutiske muligheter
Både gastroskopi og koloskopi brukes ikke bare til å stille diagnoser, men også til behandling. De vanligste endoskopiske behandlingene inkluderer:
- Fjerning av polypper (polypektomi)
- Stansing av blødninger ved hjelp av klips, strikk, varme eller injeksjon
- Utvidelse av trange områder (strikturer) med ballong eller stent
- Fjerning av fremmedlegemer
- Drenering av puss eller væske via spesialstenter
- Fjerning av forstadier til kreft og tidlige kreftlesjoner
Mye av det som tidligere krevde kirurgi, kan i dag håndteres endoskopisk – noe som gir mindre risiko, kortere sykehusopphold og raskere bedring.
Typiske funn ved gastroskopi og koloskopi
Funn ved gastroskopi
Ved gastroskopi vurderer man tre hovedområder: spiserør (øsofagus), magesekk (ventrikkel) og tolvfingertarm (duodenum).
Spiserøret:
- Refluksøsofagitt: inflammasjon i nedre øsofagus grunnet magesyre. Klassifiseres ofte etter det som heter Los Angeles-skalaen.
- Barretts øsofagus: metaplastisk epitel som følge av kronisk refluks – økt risiko for adenokarsinom.
- Øsofaguscancer: kan gi innsnevring, ulcere og rigid vegg.
Magesekken:
- Gastritt: rød, ujevn og ofte granulert slimhinne. Årsaker inkluderer H. pylori og NSAID-bruk.
- Magesår: dype erosjoner, ofte i corpus eller antrum. Kan blø eller perforere.
- Polypper: vanligvis benigne, men enkelte typer (f.eks. adenomer) har malignitetspotensial.
- Magekreft: ofte sent oppdaget – gir fortykkelser, sårdannelse eller massesuspekte forandringer.
Tolvfingertarm:
- Duodenalsår: svært vanlig, ofte forbundet med H. pylori.
- Cøliaki: gir typisk en glatt og atrofisk slimhinne med tap av tarmtotter – bekreftes med biopsi.
- Polypper eller sjeldne svulster: som karsinoider (karnøster).
Funn ved koloskopi
Koloskopi gir innsyn i hele tykktarmen, og brukes særlig for å oppdage forstadier til kreft, betennelser og blødningskilder.
Typiske funn inkluderer:
- Polypper: utvekster i tarmslimhinnen, ofte benigne adenomer. Viktig å fjerne for å forebygge kreft.
- Kolorektal kreft: sees som ulcererende, blødende eller stenoserende forandringer, ofte i sigmoideum eller rektum.
- Divertikler og divertikulitt: små utposninger, vanlig i sigmoideum. Kan bli betente og gi magesmerter og feber.
- Angiodysplasier: overfladiske karforandringer som lett blør. Vanlig hos eldre.
- Inflammatorisk tarmsykdom (IBD):
- Ulcerøs kolitt: kontinuerlig inflammasjon fra rektum og oppover.
- Crohns sykdom: flekkvise, dype sår og betennelse i alle lag. Kan også ramme terminal ileum.
- Hemoroider: kan visualiseres i rektum og gi blødning, men vurderes ofte klinisk og proktoskopisk.
Mange funn krever biopsi for endelig diagnose, og selv “normale” funn har verdi i utredning – for eksempel hos en pasient med anemi hvor blødning fra GI-traktus mistenkes, men utelukkes ved normal koloskopi og gastroskopi.
Kapselendoskopi og enteroskopi – når tynntarmen må undersøkes
Mens gastroskopi gir god oversikt over spiserøret, magesekken og tolvfingertarmen, og koloskopi dekker hele tykktarmen, forblir tynntarmen en diagnostisk utfordring. Denne delen av mage-tarmkanalen strekker seg over flere meter og slynger seg mellom andre organer i bukhulen, noe som gjør den vanskelig å nå med vanlige endoskop. Likevel er det nettopp her mange pasienter med uklare blødninger, mistenkte svulster eller kroniske betennelsestilstander kan ha sykdom. Derfor er det utviklet egne teknikker for å inspisere tynntarmen: kapselendoskopi og enteroskopi.
Kapselendoskopi

Kapselendoskopi er en skånsom og ikke-invasiv undersøkelsesmetode som gjør det mulig å se innsiden av hele tynntarmen. Pasienten svelger en liten kapsel på størrelse med en stor vitaminpille (ca. 2 x 1 cm), som inneholder et miniatyrkamera. Dette kameraet tar flere bilder i sekundet mens kapselen naturlig passerer gjennom mage-tarmkanalen.
Bildene sendes trådløst til en mottaker som pasienten bærer på magen. Hele reisen tar omtrent ni timer, og etterpå lastes bildene inn på en datamaskin for nøye gjennomgang. Prosedyren krever ingen sedasjon, og pasienten kan som regel gå hjem kort tid etter oppstart.
Kapselendoskopi brukes særlig ved uklare tilfeller av blødning, der både gastroskopi og koloskopi er normale. Det er også nyttig ved jernmangelanemi uten kjent årsak, og ved mistenkt Crohns sykdom som ikke gir funn i terminal ileum.
Fordelene er mange: det er en fullstendig gjennomgang av tynntarmen uten behov for inngrep, og pasienten slipper både slanger og sedasjon. Men metoden har også begrensninger. Man kan ikke ta vevsprøver eller utføre behandling, og det finnes en risiko for at kapselen stanser opp i trange partier – som ved Crohns sykdom med strikturer. Derfor må pasientens anatomi vurderes på forhånd, og i noen tilfeller utføres en test med en “dummy-kapsel” først.
Enteroskopi – direkte tilgang til tynntarmen
Enteroskopi er en mer avansert og intervensjonell metode, der et langt og fleksibelt endoskop føres aktivt inn i tynntarmen – enten via munnen eller via endetarmen. Denne metoden gir ikke bare mulighet til å se slimhinnen, men også til å ta biopsier og utføre behandling.
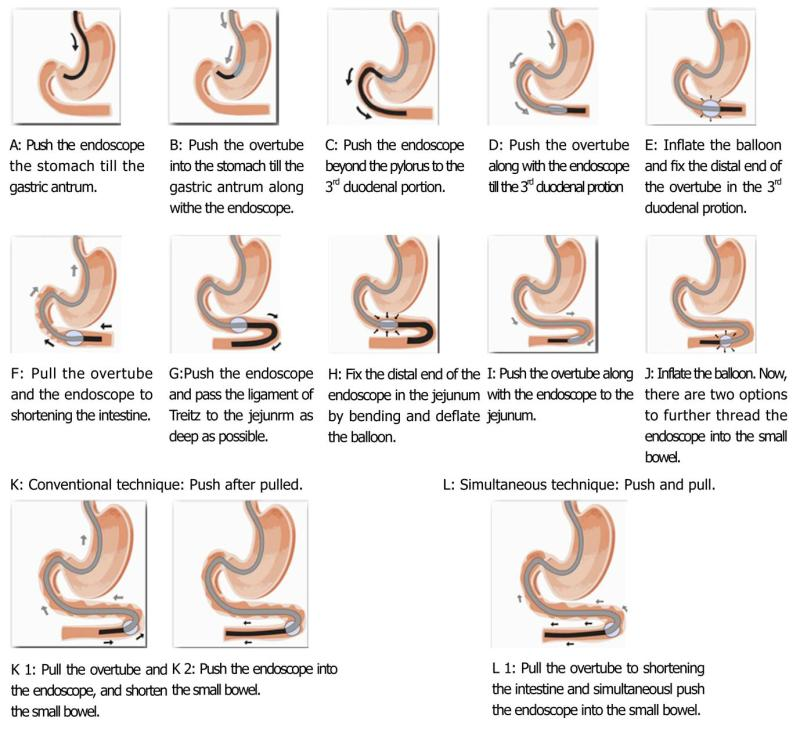
Enteroskopi brukes ofte målrettet, etter at kapselendoskopi har avdekket et mistenkelig funn. For å nå dypt inn i tynntarmen benyttes spesialutstyr, blant annet:
- Ballongenteroskopi, hvor én eller to ballonger blåses opp og griper tak i tarmen slik at den kan trekkes over skopet i små etapper
- Overtube, som er et ekstra ytre rør som gir stabilitet og hjelper fremdriften
Selve undersøkelsen er teknisk krevende og utføres av erfarent personell. Den kan ta alt fra 30 minutter til over en time, avhengig av hvor langt inn man skal og hva man finner.
Vanlige funn ved enteroskopi inkluderer:
- Angiodysplasier, som er overfladiske, lettblødende karnøster – vanlig hos eldre
- Kronisk betennelse, særlig ved Crohns sykdom
- Polypper og sjeldne svulster, som kan være vanskelig å oppdage med annen billeddiagnostikk
- Blødningskilder hos pasienter som bruker blodfortynnende
Behandling kan utføres direkte under enteroskopien. For eksempel kan man bruke argon plasma koagulasjon (APC) for å stanse blødninger, fjerne polypper eller ta målrettede vevsprøver fra betente områder.
ERCP og endoskopisk ultralyd (EUS) – tilgang til galleveier og pankreas
Mens gastroskopi og koloskopi gir tilgang til hulrommene i mage-tarmkanalen, finnes det også endoskopiske teknikker som gjør det mulig å undersøke og behandle organer utenfor tarmlumen – som galleganger, lever og bukspyttkjertel. De to viktigste metodene for dette er ERCP (endoskopisk retrograd cholangiopankreatografi) og EUS (endoskopisk ultralyd).
ERCP – endoskopi møter røntgen
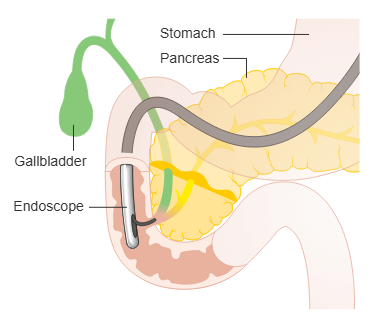
ERCP er en spesialisert metode som kombinerer endoskopi med røntgen, og brukes primært for å undersøke og behandle galleveier og pankreasganger.
Et sideoptisk endoskop føres ned til duodenum, og her lokaliseres den lille åpningen der gallegangen og pankreasgangen tømmer seg: papilla Vateri.
Gjennom denne åpningen kan man føre inn kontrast og injisere den i gallegangene, slik at man under røntgengjennomlysning kan se etter trange partier, steiner, lekkasjer eller svulster.
Vanlige indikasjoner for ERCP inkluderer:
- Galleveislidelser, som stein i felles gallegang (choledocholithiasis)
- Gulsott med mistanke om gallegangsobstruksjon
- Kronisk pankreatitt med strikturer eller kalk
- Maligne tilstander, som gallesystemkreft eller pankreaskreft
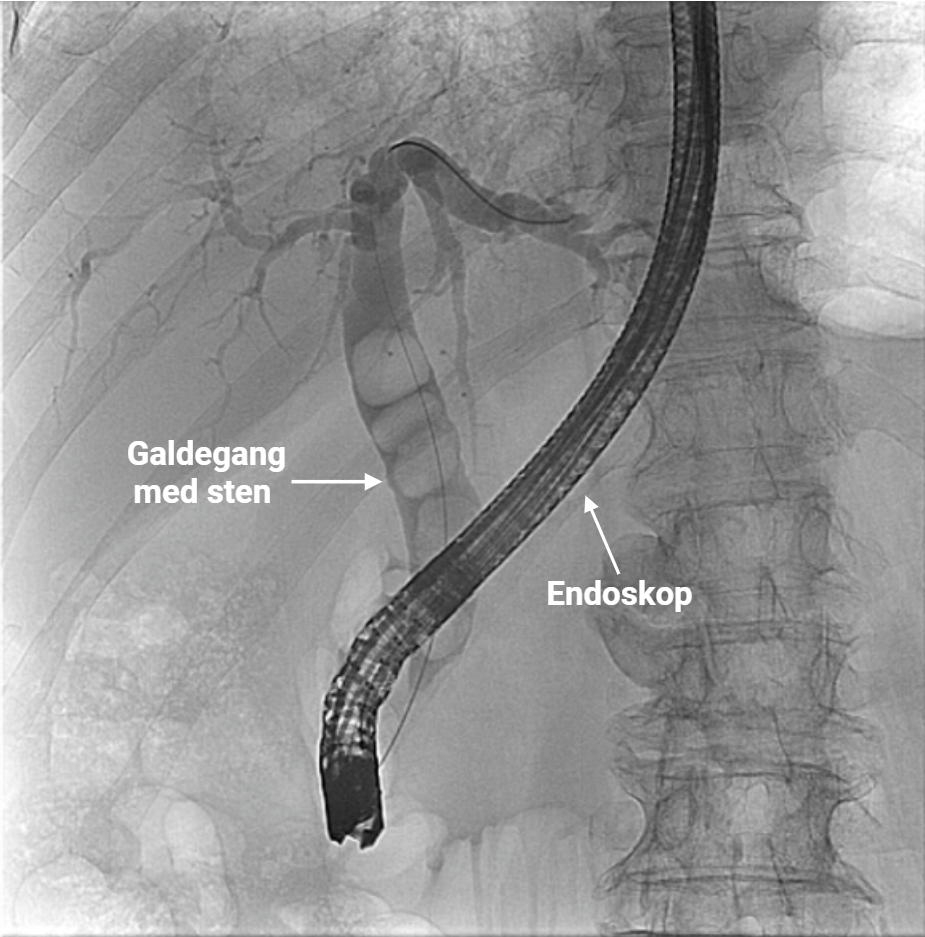
Behandlingsmulighetene er mange:
- Fjerning av steiner fra gallegang
- Utvidelse av trange områder (strikturer)
- Innløp av stent for å holde gallegangen åpen
- Drenering ved lekkasjer
ERCP krever høy kompetanse og utføres kun på spesialiserte sentre. Det er en svært nyttig, men også invasiv prosedyre med risiko for komplikasjoner – særlig pankreatitt, som kan oppstå i opptil 5–10 % av tilfellene. Derfor er undersøkelsen forbeholdt pasienter man samtidig kan behandle. Om man ønsker å se gallegangene uten behandling bruker man heller MR og CT.
Endoskopisk ultralyd (EUS) – innvendig bilde av nærliggende strukturer
Endoskopisk ultralyd (EUS) kombinerer et fleksibelt endoskop med et ultralydhode i tuppen. Dette gjør det mulig å få svært detaljerte bilder av strukturer like utenfor tarmveggen – som pankreas, galleveier, binyrer, lymfeknuter og kar.
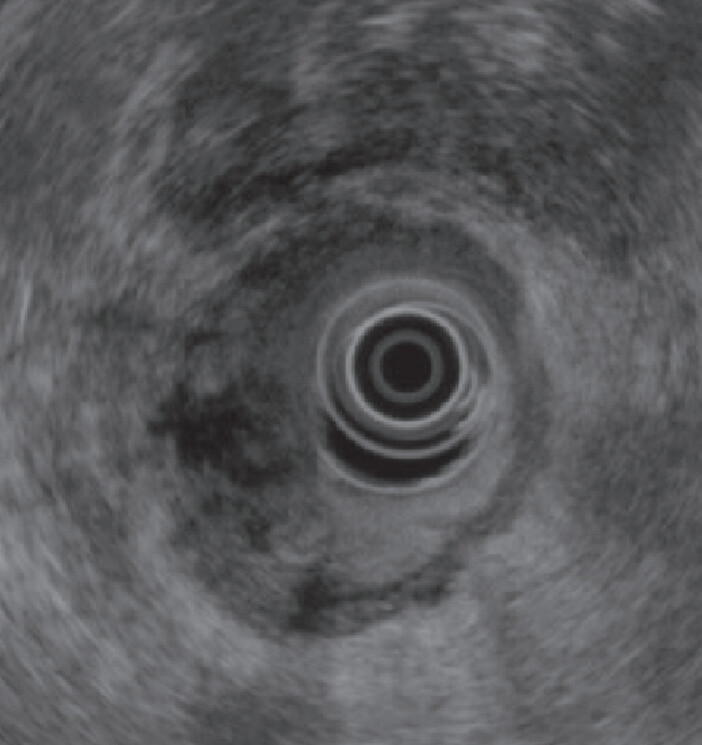
EUS gir langt høyere oppløsning enn vanlig ultralyd gjennom bukveggen, fordi ultralydhodet er i direkte kontakt med tarmveggen uten fett og gass imellom.
Indikasjoner for EUS inkluderer:
- Utredning av pankreastumor eller cystiske forandringer
- Staging av kreft – hvor dypt den vokser og om det er spredning
- Kartlegging av submukøse lesjoner i mage og tarm
- Drenering av abscesser eller pseudocyster
En stor fordel med EUS er at man kan ta målrettede vevsprøver (FNA – fin-nål aspirasjon) underveis, ofte fra svært små lesjoner.
Det finnes også terapeutisk EUS, der man kan drenere væskeansamlinger, legge stenter eller gi lokal behandling til svulster – for eksempel injeksjon av cellegift eller radiofrekvensablasjon.
Tarmscreening – fange kreft før den oppstår
Forebygging er alltid bedre enn behandling, og i kampen mot tykktarmskreft er tidlig oppdagelse helt avgjørende. Dette er bakgrunnen for det norske screeningprogrammet for tarmkreft, som startet opp i 2022 og trappes gradvis opp nasjonalt.
Målgruppen for screening er menn og kvinner fra 55 år, og hovedverktøyet er en avføringsprøve for usynlig blod (iFOBT) som utføres hjemme hvert andre år. Dersom testen er positiv, henvises pasienten til koloskopi for nærmere undersøkelse.
Målet med screening er å:
- Oppdage forstadier til kreft, som polypper og adenomer
- Finne kreft tidlig, når den kan behandles kurativt
- Redusere dødelighet og behandlingsbyrde ved tarmkreft
Erfaring fra andre land viser at screening reduserer dødeligheten og sparer både liv og helsekostnader. For medisinstudenter er det viktig å kjenne til dette programmet og kunne forklare det til pasienter på en trygg og forståelig måte.
Oppsummering – hva bør du kunne om endoskopi som medisinstudent?
Endoskopi er et diagnostisk og terapeutisk verktøy du garantert vil møte i både sykehus- og allmennpraksis. Som medisinstudent er det viktig å:
- Forstå indikasjonene for gastroskopi og koloskopi
- Kjenne til hvordan undersøkelsene gjennomføres og hva pasienten opplever
- Kunne gjenkjenne vanlige funn: fra refluksøsofagitt og cøliaki, til polypper og kreft
- Vite hvilke behandlingsmuligheter som finnes – f.eks. polypektomi, blødningsstans og stenting
- Kjenne til spesialundersøkelser som kapselendoskopi, enteroskopi, ERCP og EUS
- Ha oversikt over tarmscreeningprogrammet, og kunne formidle det til pasienter
Klinisk relevans
Øsofagusvaricer – åreknuter i spiserøret ved skrumplever
Når leveren blir syk og arrvev erstatter det normale levervevet – en tilstand kjent som skrumplever (levercirrhose) – oppstår det økt motstand i blodstrømmen gjennom leveren. Blodet fra tarmen, milten og pankreas dreneres normalt via portvenen inn i leveren. Når denne strømmen hindres av cirrhose, bygger trykket seg opp bakover – en tilstand som kalles portal hypertensjon.
For å omgå motstanden, ledes blodet i stedet gjennom alternative årer – såkalte kollateraler – blant annet gjennom vener i spiserøret. Disse venene er ikke laget for å håndtere det høye trykket, og de utvider seg og blir til skjøre, overfladiske øsofagusvaricer, altså åreknuter i spiserøret.
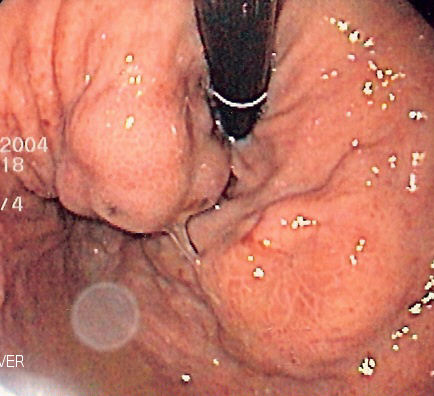
Hvorfor er dette farlig?
Varicene kan sprekke og gi store, livstruende blødninger. Pasienten kaster da opp friskt eller kaffegrut-liknende blod, eller får sort avføring (melena). Dette er en medisinsk nødsituasjon.
Diagnostikk og behandling
Endoskopi (gastroskopi) er både diagnostisk og terapeutisk:
- Diagnostikk: Varicene ses som slyngede, utstående blodkar i nedre del av øsofagus (som på bildet).
- Akutt behandling: Ved blødning settes det strikk rundt varicene via gastroskopet, såkalt endoskopisk ligatur (bildet øverst til høyre viser verktøyet).
- Profylakse: Hos pasienter med kjent skrumplever gjøres screening-gastroskopi jevnlig for å oppdage og behandle varicer før de sprekker.
I tillegg får pasientene ofte ikke-selektive betablokkere (som propranolol) for å senke portaltrykket og redusere risikoen for blødning.
Angiodysplasier
Angiodysplasier er små, overfladiske blodkarnett i slimhinnen i mage-tarmkanalen. De er ofte utvidede, tynnveggede og lettblødende, og omtales gjerne som «karnøster».
De kan oppstå hvor som helst i tarmen, men finnes hyppigst i tykktarmen (særlig cøkum og kolon ascendens).
Disse karforandringene er vanligst hos eldre pasienter, og forekomsten øker med alderen. De er ofte asymptomatiske, men kan også være en årsak til kronisk jernmangelanemi eller intermitterende, mild eller alvorlig gastrointestinal blødning.
Tykktarmskreft
Tykktarmskreft, også kalt kolorektal kreft, er en av de vanligste kreftformene i Norge og den tredje hyppigste dødsårsaken blant kreftsykdommer. Sykdommen rammer oftest personer over 60 år, og utvikles som regel gradvis fra godartede polypper (adenomer) i slimhinnen som over tid får celleforandringer.
Ifølge Kreftregisteret får rundt 4 600 nordmenn diagnosen hvert år, og omtrent 1 av 20 nordmenn vil utvikle sykdommen i løpet av livet
Hvordan oppstår tykktarmskreft?
I de fleste tilfeller oppstår kreften gjennom adenom–karsinomsekvensen – en prosess som kan ta 10–15 år. Det starter med små utvekster i tarmen, kalt adenomatøse polypper, som etter hvert kan få genetiske mutasjoner og vokse inn i tarmveggen. Risikoen øker med:
- Størrelse og antall polypper
- Histologisk type (villøse adenomer har høyere risiko enn tubulære)
- Familiær risiko og arvelige syndromer (f.eks. FAP og Lynch)
En annen utviklingsvei er gjennom kronisk betennelse, som ved langvarig ulcerøs kolitt eller Crohns sykdom – kjent som inflammatorisk kreftutvikling.
Symptomer
Tykktarmskreft kan være asymptomatisk i tidlige faser, men gir etter hvert:
- Endret avføringsmønster (diaré/forstoppelse)
- Blod i avføring eller jernmangelanemi
- Magesmerter og oppblåsthet
- Følelse av ufullstendig tømming
- Vekttap og tretthet
Høyresidig kreft gir ofte anemi og tretthet (lite synlig blødning), mens venstresidig kreft gir mer tydelig endret avføring og synlig blod.
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3
❓ Test deg selv
Obs, tomt! Kommer etterhvert <3
📚 Kilder
📚 Kilder
- Kunnskapssenteret for helsetjenesten (Helsebiblioteket): https://www.helsebiblioteket.no/
- UpToDate: Esophageal varices in patients with cirrhosis – diagnosis and management
- Den norske legeforening: Legevakthåndboken
- Runyon, B. A. (2013). Management of adult patients with ascites due to cirrhosis: An update. Hepatology, 57(4), 1651–1654.
- https://sml.snl.no/angiodysplasi
- https://www.legemiddelhandboka.no/T12.3.3.3/%C3%98sofagusvaricer
- https://bestpractice.bmj.com/topics/en-gb/803
- Kreftregisteret. Statistikk for tarmkreft i Norge
- https://www.kreftregisteret.no/Generelt/Statistikk/Tykktarmskreft/
- Helsebiblioteket. Tykktarmskreft – nasjonalt handlingsprogram med retningslinjer
- https://www.helsebiblioteket.no/retningslinjer/kreft-i-tykktarm-og-endetarm
- UpToDate. Clinical presentation, diagnosis, and staging of colorectal cancer
- https://www.uptodate.com (krever tilgang)