Ta på deg beltet, for dette blir en lang reise.
Bukhulen, også kalt cavitas abdominalis, er kroppens største hulrom. Den ligger mellom diafragma og bekkenbunnen og inneholder de fleste organene som inngår i fordøyelsessystemet, samt flere strukturer med immunologisk, metabolsk og endokrin funksjon. Å forstå hvordan bukhulen er organisert – både anatomisk og funksjonelt – er helt grunnleggende for å forstå sykdommer, kirurgi og bildediagnostikk i abdomen.
Hva inneholder bukhulen?
Bukhulen inneholder blant annet:
- Fordøyelsesorganer: magesekk, tynntarm, tykktarm, lever, galleblære, bukspyttkjertel
- Andre organer: milt, nyrer, binyrer, urinledere, store blodkar (aorta, v. cava inferior)
- Peritoneum: en serøs hinne som kler både bukhule og bukorganer
Hos kvinner kommuniserer bukhulen indirekte med utsiden via egglederne og livmoren, mens den hos menn er et lukket hulrom.
Bukveggen
Det er også viktig å kjenne til alle lag av bukveggen.
Bukveggen – lag for lag
Bukveggen består av flere lag som sammen beskytter og støtter organene i bukhulen. Den anatomiske strukturen varierer litt avhengig av hvor i bukveggen man befinner seg, men i den anterolaterale delen – altså foran og på siden – finner vi en tydelig og regelmessig laginndeling fra ytterst til innerst:
1. Hud
Det ytterste laget er huden, bestående av overhuden (epidermis) og lærhuden (dermis). Denne danner den første fysiske barrieren mot omverdenen.
2. Subkutant vev (underhud)
Under huden ligger underhudsfettet, som består av to lag:
- Camper’s fascia: et ytre fettlag.
- Scarpa’s fascia: et indre, mer fibrøst lag.
Scarpa’s fascia er viktig fordi den er kirurgisk relevant – den kan sutureres (sys) og danne glidesjikt, i motsetning til Camper’s.
3. Muskellagene
Bukveggen består av tre muskellag som går i ulike retninger og gir styrke, fleksibilitet og bevegelse:
- m. obliquus externus abdominis – den ytterste, med fibre skrått nedover og fremover.
- m. obliquus internus abdominis – under den ytre, med fibre skrått oppover og fremover.
- m. transversus abdominis – den innerste, med horisontale fibre.
Disse musklene har seneplater – aponevroser – som møtes i midtlinjen og bidrar til å danne rektusskjeden, som vi snart kommer tilbake til.
4. Fascia transversalis
Et tynt, men viktig bindevevslag som ligger på innsiden av m. transversus abdominis. Dette laget skiller muskellagene fra det peritoneale hulrommet, og utgjør et svakere punkt i bukveggen.
5. Ekstraperitonealt fett
Mellom fascia transversalis og bukhinnen finnes et varierende lag av fettvev. Mengden varierer fra person til person og øker ved vektøkning.
6. Parietalt peritoneum
Til slutt finner vi bukhinnen – et glatt, serøst membranlag som kler innsiden av bukveggen. Det er dette laget som i kirurgi åpnes sist for å få tilgang til bukhulen.
Rektusskjeden
Midt på magen, mellom de tre flankemusklene og midtlinjen (linea alba), ligger m. rectus abdominis – den rette bukmuskelen. Denne er ikke bare omgitt av muskelvev, men er innkapslet i en struktur som kalles rektusskjeden (rectus sheath). Denne skjeden er dannet av aponevrosene til de tre flankemusklene, og beskytter og støtter m. rectus abdominis på sin vei mellom brystkassen og symfysen.
For å si det enda enklere er rektusskjeden en slags hylse eller “innpakning” av sterkt bindevev som ligger rundt den lange magemuskelen som går rett ned på magen – den som lager “sixpack” og heter m. rectus abdominis.
Du kan se for deg at muskelen ligger inni en slags pølsebrød, og det brødet er laget av senevev som kommer fra de tre skrå magemusklene på siden av magen. Disse musklene sender seneplatene sine inn mot midten, og sammen former de rektusskjeden. Magen har jo ikke bein som holder alt på plass, slik som brystkassen har ribbein. Derfor trenger den andre strukturer – som rektusskjeden – for å beskytte, støtte og holde musklene samlet.
Men: sammensetningen av rektusskjeden endres avhengig av om du er over eller under linea arcuata, som er en bueformet grense omtrent 4 cm under navlen.
Linea arcuata er en usynlig bueformet overgang på innsiden av magen. Over denne buen er magemuskelen (m. rectus abdominis) pakket inn med bindevev både foran og bak. Under linea arcuata: da endrer det seg – alt bindevevet går foran, og bak er det bare en tynn hinne. Det gjør at området under linea arcuata er svakere, og derfor et vanlig sted for brokk.
Du kan se på linea arcuata som punktet der rektusskjeden «slutter» å være en ordentlig skjede bak muskelen.
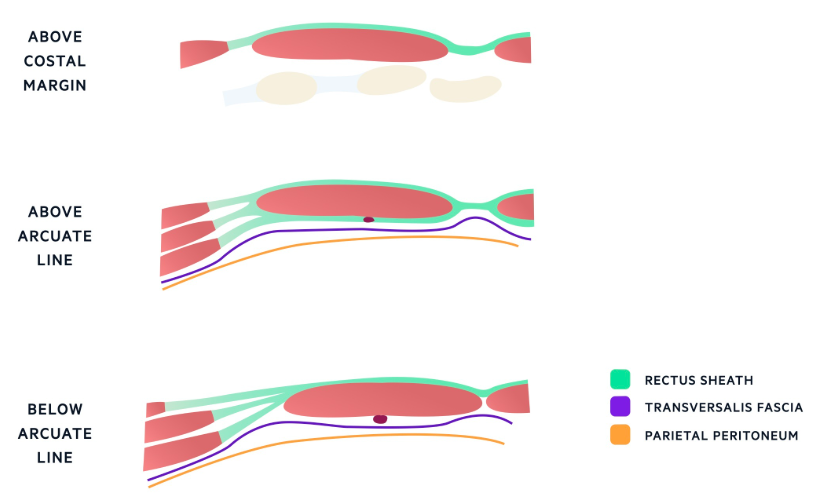
Over linea arcuata
Fremre rektusskjede:f
Den fremre delen av rektusskjeden over linea arcuata dannes av aponevrosen til m. obliquus externus og den fremre delen av aponevrosen til m. obliquus internus. Disse seneplatene ligger like under subkutant vev og utgjør det første solide bindevevslaget over m. rectus abdominis. Sammen med hud og underhud danner de den fremre bukveggen.
Bakre rektusskjede:
Den bakre delen av rektusskjeden over linea arcuata dannes av den bakre delen av aponevrosen til m. obliquus internus, samt aponevrosen til m. transversus abdominis. Denne delen ligger mellom m. rectus abdominis og det dype laget av bukveggen – altså fascia transversalis og peritoneum. Her er muskelen altså godt beskyttet både foran og bak, og bukveggen er solid og stabil i dette området.
Under linea arcuata
Fremre rektusskjede:
Under linea arcuata skjer det en viktig endring: her går alle tre aponevrosene – fra m. obliquus externus, internus og transversus – foran m. rectus abdominis. Det betyr at hele rektusskjeden under muskelen er borte, og alt bindevev ligger på fremsiden. Den fremre bukveggen er derfor tykkere og sterkere her, mens baksiden er tynn og svak.
Bakre rektusskjede:
Det finnes ingen bakre rektusskjede under linea arcuata. Bak m. rectus abdominis finner man bare den tynne fascia transversalis, og deretter ekstraperitonealt fett og peritoneum. Dette gjør dette området av bukveggen mye mer sårbart for trykk og brokkdannelse.
Peritoneum: kroppens indre sekk
Bukhulen er kledd innvendig av en tynn og glatt membran kalt peritoneum. Dette deles i to lag:
- Parietalt peritoneum: Kler innsiden av bukveggen.
- Visceralt peritoneum: Kler overflaten på mange av bukorganene.
Mellom disse lagene finnes peritonealhulen, som normalt inneholder en liten mengde serøs væske. Denne væsken gjør at organene kan gli friksjonsfritt mot hverandre når vi beveger oss, puster og fordøyer mat.
Peritoneum er mer enn bare en hinne – den danner strukturer som krøs, ligamenter og omenter som bidrar til oppheng, stabilisering og blodtilførsel til organene.
Organers peritoneale plassering
Bukorganene deles ofte inn etter hvordan de forholder seg til peritoneum:
- Intraperitoneale organer: Ligger helt omsluttet av visceralt peritoneum og er festet med krøs (f.eks. magesekk, jejunum, ileum, milt).
- Retroperitoneale organer: Ligger bak peritoneum og er kun kledd av det på forsiden (f.eks. nyrer, duodenum, pancreas).
- Subperitoneale organer: Ligger under peritoneum, ofte i bekkenet (f.eks. urinblære og uterus).
Denne inndelingen er klinisk viktig, spesielt når vi vurderer sykdomsspredning, væskeansamlinger og kirurgisk tilgang.
Topografisk inndeling av bukhulen
Bukhulen inneholder en rekke organer med ulike funksjoner, og disse ligger ikke tilfeldig plassert – de har en velordnet topografi som klinikere forholder seg til hver dag. For å kunne beskrive og undersøke denne regionen på en presis og systematisk måte, brukes to ulike kartleggingssystemer: kvadrantinndeling og regionsinndeling. Disse modellene gjør det mulig å knytte bestemte symptomer, kliniske funn og bildediagnostiske observasjoner til underliggende anatomiske strukturer.
Kvadrantinndeling – en rask og klinisk nyttig modell
Den enkleste måten å dele inn bukhulen på, er ved hjelp av kvadrantinndelingen. Dette er spesielt nyttig i akutte situasjoner, som ved vurdering av magesmerter i mottak eller på legevakt. Her trekker man to linjer over abdomen – én vertikal midtlinje fra brystbeinet til symfysen, og én horisontal linje tvers gjennom navlen. Resultatet er fire kvadranter:
- Øvre høyre kvadrant (ØHK)
- Øvre venstre kvadrant (ØVK)
- Nedre høyre kvadrant (NHK)
- Nedre venstre kvadrant (NVK)
Innenfor hver kvadrant finner vi spesifikke organer. I ØHK ligger for eksempel store deler av leveren og galleblæren, mens NHK rommer caecum og ofte appendix. ØVK inneholder milten og deler av ventrikkelen, mens NVK typisk inkluderer sigmoideum og nedre del av colon descendens. Smerter, palpasjonsømhet eller patologiske funn i en bestemt kvadrant gir altså viktige pekepinner om hvilket organ som kan være affisert.
Regionsinndeling
Når man trenger en mer presis lokalisering – for eksempel i kirurgi, radiologi eller avansert klinisk vurdering – benyttes en mer finmasket modell. Bukhulen deles da inn i ni regioner, ved hjelp av fire linjer:
- To horisontale linjer, én som går langs nederste ribbensbue (subkostalplanet), og én som følger overgangen mellom hoftekam og bekken (intertuberkulærplanet).
- To vertikale linjer, som begge følger midtklavikkellinjen – altså en tenkt linje fra midten av kragebeinet og rett ned mot lysken.
Disse linjene skaper ni anatomiske regioner:
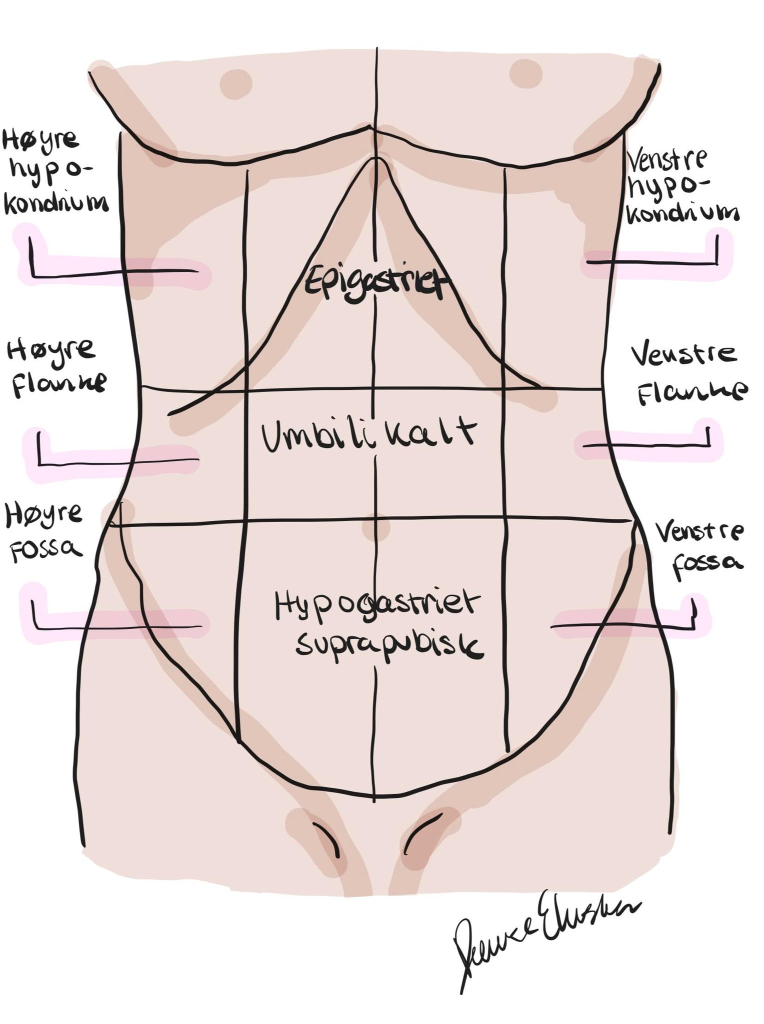
Epigastriet befinner seg øverst midt i abdomen og inneholder blant annet store deler av ventrikkel, leverens venstre lapp og pankreashodet.
Høyre hypokondrium rommer lever og galleblære, mens venstre hypokondrium inneholder milten.
Umbilicalregionen dekker området rundt navlen og inneholder store deler av tynntarmen og aorta.
I hypogastriet, også kalt suprapubisk region, finner vi urinblæren og deler av tarmen. De to fossae på hver side av nedre abdomen inneholder blant annet appendix, colon og urinledere.
Test deg selv
Fortarm, midttarm og baktarm – utvikling, blodforsyning og klinikk
Selv om vi i voksen anatomi tenker på tarmen som én lang sammenhengende slange, gir det stor forståelse å dele den inn slik kroppen selv har gjort det: i fortarm, midttarm og baktarm. Denne inndelingen har sitt opphav i fosterutviklingen, men er også høyst relevant for klinisk praksis – fordi de ulike delene har ulik blodforsyning, lymfedrenasje, innervasjon og sykdomsdisposisjon.
Embryologisk opprinnelse
Under fosterutviklingen dannes det primitive tarmrøret som en utbuktning av endodermlaget. Dette deles raskt inn i tre hoveddeler:
- Fortarmen (foregut)
- Midttarmen (midgut)
- Baktarmen (hindgut)
Hver del gir opphav til bestemte organer, og forbindes med én hovedarterie fra aorta abdominalis. På denne måten får man en funksjonell tredeling av tarmen som også speiler dens blodforsyning.
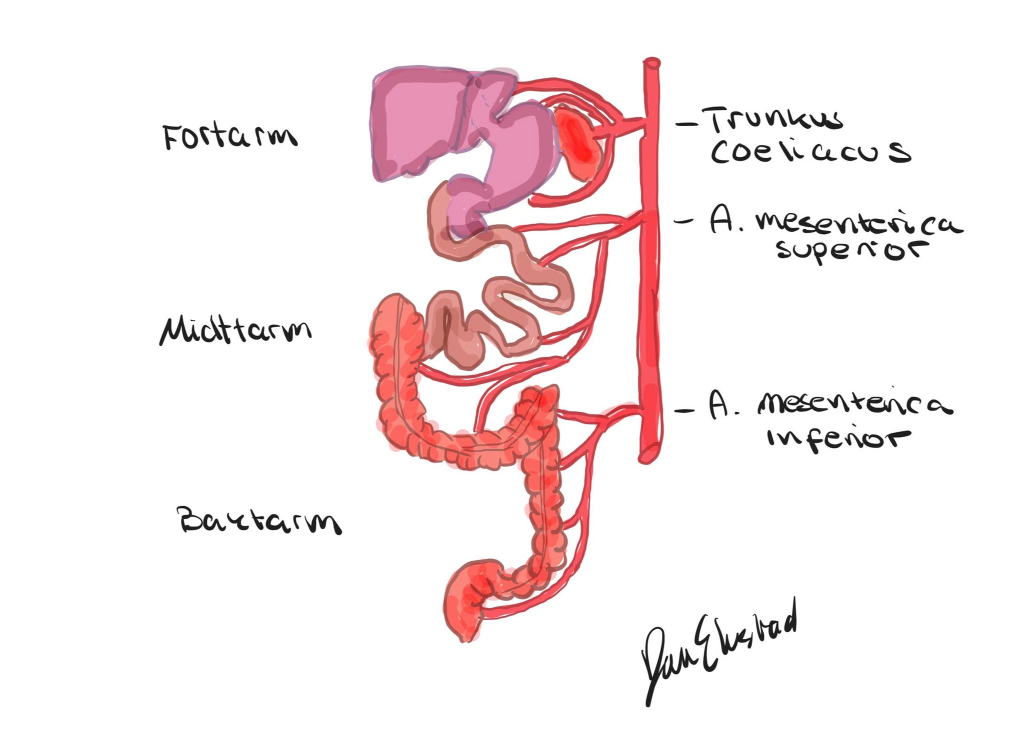
Fortarmen – fordøyelsens forkammer
Fortarmen er den fremste delen av det primitive tarmrøret og utvikler seg til å danne øvre del av fordøyelsessystemet.
Dette inkluderer spiserøret, magesekken, leveren, galleblæren, bukspyttkjertelen og første del av tolvfingertarmen.
Selv om milten ikke stammer fra fortarmen embryologisk, ligger den i samme region og får sin blodforsyning fra samme arterie – og regnes derfor med i denne anatomiske inndelingen.
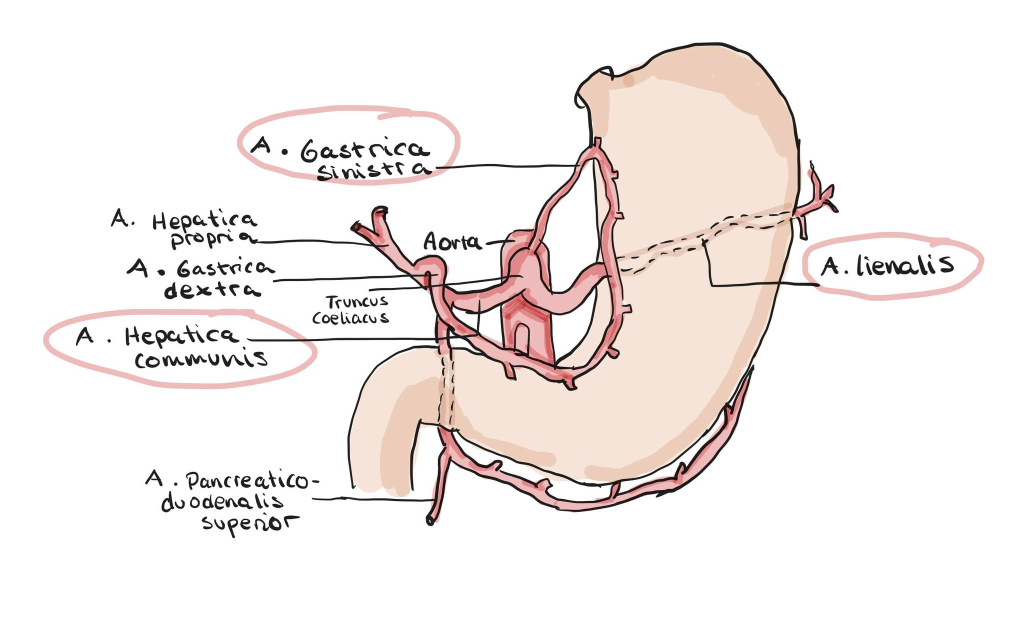
Organene i fortarmen forsynes av truncus coeliacus – den første store grenen fra aorta abdominalis.
Denne forgreiner seg videre til arterier som går til magesekken, leveren, milten og pancreas.
Nerveforsyningen er også karakteristisk: fortarmen innerveres parasympatisk av nervus vagus, mens den sympatiske innerveringen kommer fra det coeliake plexus.
Klinisk sett er fortarmen sete for en rekke sykdommer som ofte gir smerter sentralt i epigastriet – for eksempel magesår, gallestein og pankreatitt.
Fordi disse organene har felles opprinnelse, forsyning og innervasjon, kan sykdommer i ett organ ofte påvirke flere.
Midttarmen – tarmens lange løkke
Midttarmen utvikles som en lang, U-formet sløyfe som vokser ut i navlestrengen og roterer under fosterutviklingen. Dette gir midttarmen en karakteristisk anatomi – den strekker seg fra andre halvdel av duodenum, gjennom hele tynntarmen, blindtarmen og opp gjennom colon ascendens, helt til to tredjedeler ut i colon transversum.
Arterielt forsynes hele midttarmen av arteria mesenterica superior, som følger tarmslyngene i deres krøss og forgrener seg i mange små grener ut til tarmens ulike deler.
Nervene følger samme vei – den parasympatiske forsyningen kommer fortsatt fra nervus vagus, mens sympatisk innervasjon går via plexus mesentericus superior.
Midttarmen er spesielt sårbar for forstyrrelser i blodtilførselen, og trombose i arteria mesenterica superior er en dramatisk og livstruende tilstand. I tillegg er midttarmen sete for mange vanlige tilstander som appendisitt og Crohns sykdom, og fordi midttarmen har sitt referanseområde rundt navlen, gir sykdom her ofte periumbilikale smerter i tidlig fase.
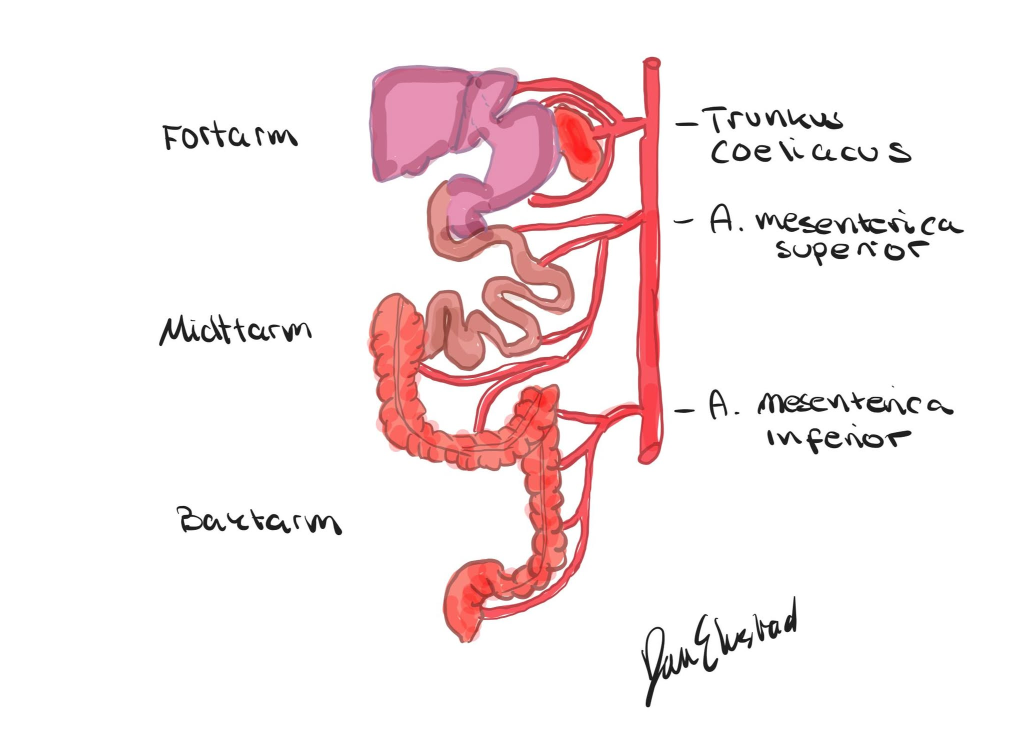
Baktarmen – fordøyelsens sluttstykke
Baktarmen er den mest kaudale delen av tarmrøret og utvikler seg til å danne siste del av tarmen: nedre del av colon transversum, colon descendens, colon sigmoideum, øverste del av rectum og øvre del av analkanalen. Her begynner også et funksjonelt skille, både i sirkulasjon og i nervesystem.
Baktarmen forsynes av arteria mesenterica inferior, som avgir grener til de mer distale delene av tarmen.
Her skjer det også en overgang i den parasympatiske innervasjonen: vagusnerven slipper taket, og styringen overtas av nervi pelvici splanchnici (S2–S4).
Dette gir konsekvenser både for refleksaktivitet, smerteopplevelse og kirurgisk tilgang.
Klinisk er baktarmen et vanlig område for både inflammatoriske og vaskulære tilstander. Divertikkelsykdom og blødning oppstår ofte i colon sigmoideum, mens ulcerøs kolitt og kolorektal kreft hyppig rammer denne regionen. På grunn av endringen i innervering og drenasje, har sykdommer i baktarmen ofte et annet smertemønster og et annet mønster for spredning enn de som rammer resten av tarmen.
Blodforsyning og venøs drenasje i abdomen
Blodtilførselen til bukorganene er rik og nøye organisert. Organene i abdomen krever store mengder oksygen og næringsstoffer, samtidig som de spiller en sentral rolle i å filtrere, metabolisere og håndtere det som tas opp fra tarmen. For å ivareta dette har kroppen utviklet en avansert vaskulær infrastruktur, med en tett kobling mellom arterielt inflow og venøst outflow. Det mest karakteristiske særtrekket i bukhulens sirkulasjon er tilstedeværelsen av portåresystemet, som samler blod fra fordøyelsesorganene og fører det til leveren for videre bearbeiding før det går ut i den systemiske sirkulasjonen.
Abdominalaorta – hovedpulsåren i buken
Abdominalaorta er den store arterien som fortsetter ned fra thorax gjennom hiatus aorticus i diafragma og løper retroperitonealt langs venstre side av columna. Langs denne ruten avgir den tre uparige viscerale grener som forsyner tarmen etter embryologisk opprinnelse:
- Truncus coeliacus: forsyning til fortarmsderiverte organer
- Arteria mesenterica superior: forsyning til midtarmen
- Arteria mesenterica inferior: forsyning til baktarmen
Disse tre hovedgrenene fordeler blod til praktisk talt hele fordøyelseskanalen, fra spiserør til øvre endetarm. I tillegg avgir aorta flere parige grener, som a. renalis til nyrene og a. suprarenalis til binyrene, men disse omtales på egne sider.
Portåresystemet – kroppens metabolsk bro
Et av de mest fascinerende og klinisk viktige systemene i abdomen er v. portae hepatis – portvenen. I stedet for å gå rett tilbake til hjertet, går blodet som drenerer fra tarm, ventrikkel, pankreas og milt først til leveren. Dette gjør leveren i stand til å:
- Fjerne toksiner og medikamenter
- Regulere næringsstoffer etter behov
- Bryte ned hormoner
- Filtrere bakterier og fremmedstoffer
Portvenen dannes ved samløp av tre hovedårer:
- V. mesenterica superior: fører med seg blod fra midttarmens organer (tynntarm, høyre colon)
- V. splenica: drenerer milten og får tilført blod fra v. mesenterica inferior (baktarmen)
- V. gastrica sinistra og v. gastrica dextra fører blod fra magesekken
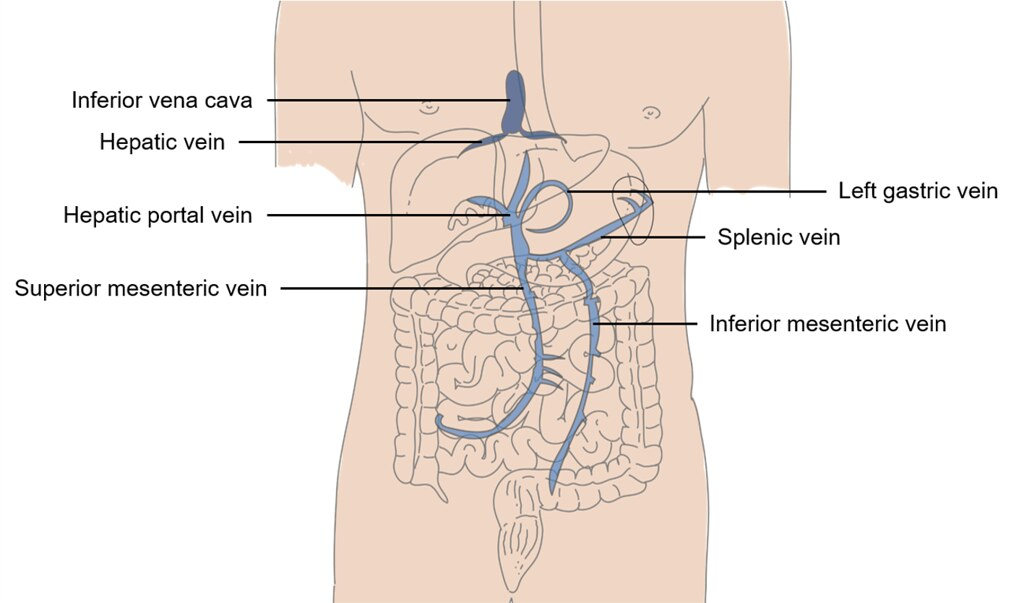
Denne sammenslåingen skjer vanligvis bak collum pancreatis, og den resulterende portvenen går inn i leveren ved porta hepatis sammen med leverarterien og gallegangen – det såkalte «portatriade-komplekset».
Klinisk viktig: portosystemiske anastomoser
Under normale forhold går alt blod fra tarmen via portvenen til leveren før det når systemkretsløpet. Men når trykket i portvenen blir for høyt – som ved levercirrhose – kan blodet begynne å ta alternative ruter tilbake til systemiske vener.
Dette kalles portosystemiske anastomoser, og det finnes flere viktige områder der slike forbindelser eksisterer:
- Ved nedre øsofagus: mellom v. gastrica sinistra (portal) og v. azygos (systemisk) → kan gi øsofagusvaricer
- Ved endetarmen: mellom v. rectalis superior (portal) og vv. rectales media/inferior (systemisk) → kan gi indre hemoroider
- Ved umbilicus: mellom små navlevener (portal) og vv. epigastricae (systemisk) → gir det klassiske tegnet caput medusae
- Retroperitonealt: via små årer bak tarm og pancreas
Disse anastomosene er kroppens nødutganger – men når de aktiveres, utgjør de en stor risiko for blødning og komplikasjoner. Blødning fra øsofagusvaricer er en dramatisk og ofte dødelig tilstand, og en av hovedårsakene til at pasienter med levercirrhose må overvåkes nøye.
Systemisk venedrenasje
Organer som ikke tilhører fordøyelsessystemet – som nyrene, binyrene og muskulatur i bukveggen – dreneres direkte til vena cava inferior, den store vena som returnerer blod til høyre atrium i hjertet. V. cava inferior løper til høyre for aorta og mottar blant annet:
- Vv. renales (fra nyrene)
- Vv. hepaticae (fra leveren)
- Vv. iliacae (fra underekstremiteter og bekken)
På denne måten opprettholdes en dobbel venedrenasje i abdomen: én vei gjennom portvenen til leveren, og én direkte til hjertet via vena cava inferior.
Spiserøret (oesophagus)
Spiserøret er et ca. 25 cm langt, muskulært rør som forbinder svelget (pharynx) med magesekken. Det starter ved nedre kant av cartilago cricoidea (C6) og løper nedover i bakre mediastinum, gjennom thorax og diafragma, før det ender i cardia, der det tømmer innholdet sitt i ventrikkelen.
Spiserøret er ikke et helt jevnt rør. Det har naturlige innsnevringer som har klinisk betydning, særlig ved svelgevansker, fremmedlegemer, og ved plassering av sonde eller gastroskop:
- Ved overgangen fra svelg til øsofagus (øvre øsofagussfinkter)
- Der aorta og venstre hovedbronkus krysser øsofagus
- Ved hiatus oesophageus i diafragma
Det meste av øsofagus ligger retroperitonealt og har både tverrstripet og glatt muskulatur.
Øvre tredel er tverrstripet og viljestyrt, mens nedre del er glatt og styrt av det autonome nervesystemet.
Innmunningen til magesekken er beskyttet av den nedre øsofagussfinkteren (LES), som ikke er en anatomisk struktur, men snarere en fysiologisk høytrykksone. Dersom dette trykket er utilstrekkelig, kan magesyre presses tilbake opp i spiserøret og gi refluks – en av de vanligste tilstandene i primærhelsetjenesten.
Magesekken (ventrikkel)
Magesekken fungerer som kroppens midlertidige lagringsplass for mat, og som en kjemisk og mekanisk eltemaskin.
Den ligger i epigastriet og venstre hypokondrium, like under diafragma, og kan romme opptil 1,5 liter.
Anatomisk deles magesekken inn i flere regioner:
- Cardia: overgangen fra øsofagus
- Fundus: kuppelformet øvre del som ofte fylles med luft
- Corpus: hoveddelen
- Antrum og pylorus: nederst, før overgangen til duodenum
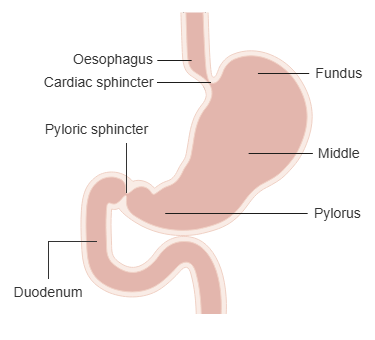
Overgangen til duodenum skjer ved pylorus, som har en tydelig ringformet lukkemuskel – pylorussfinkteren – som regulerer tømmingen av mageinnhold.
Magesekken er intraperitoneal og dekket av visceralt peritoneum. På innsiden har den dype folder kalt rugae, som tillater utvidelse.
Slimhinnen i magesekken inneholder flere celletyper, med hver sin funksjon:
- Parietalceller: produserer saltsyre og intrinsic factor (viktig for B12-opptak)
- Hovedceller: skiller ut pepsinogen, forløperen til proteinspaltende pepsin
- Slimproduserende celler: beskytter slimhinnen mot syre
Sår i ventrikkelen, såkalt ulcus ventriculi, oppstår typisk i corpus og kan gi smerter i epigastriet, særlig i forbindelse med matinntak.
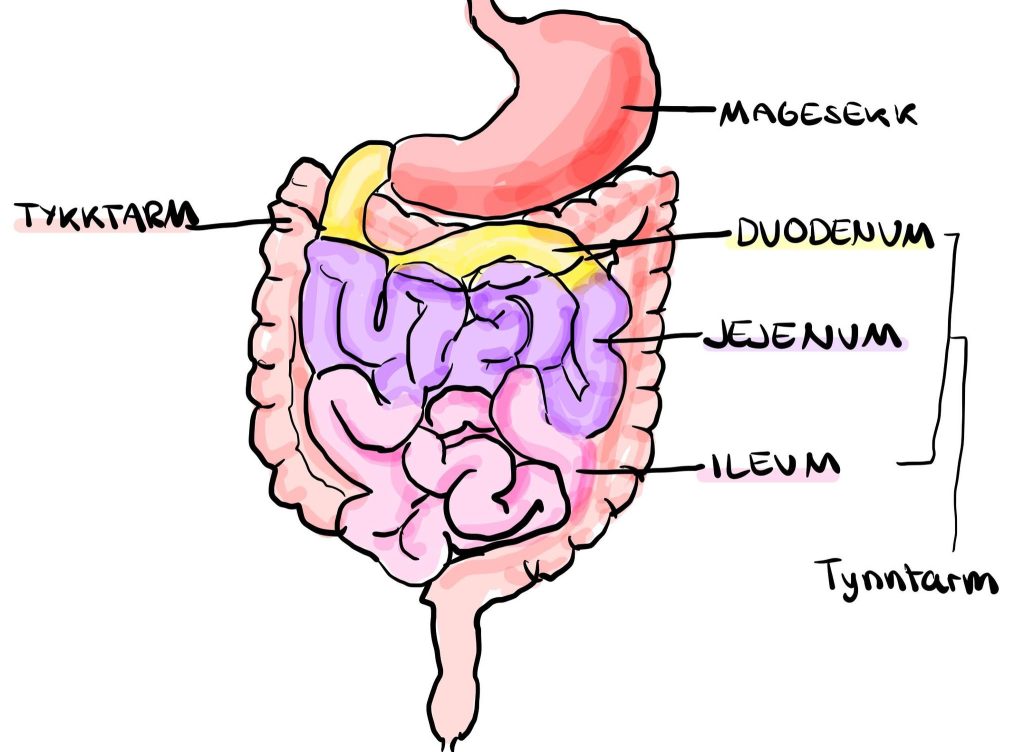
Duodenum
Duodenum, eller tolvfingertarmen, er den første og mest komplekse delen av tynntarmen. Den utgjør overgangen mellom magesekken og resten av tarmen, og fungerer som en slags kontrollstasjon der mageinnhold blandes med galle og bukspytt før det slippes videre til næringsopptak i jejunum. Duodenum er omtrent 25–30 cm lang – omtrent bredden på tolv fingre, derav navnet – og er C-formet, krummer seg rundt hodet på bukspyttkjertelen, og ligger hovedsakelig retroperitonealt, med unntak av aller første centimeter.
Inndeling og plassering
Duodenum deles anatomisk inn i fire deler:
- Pars superior: begynner ved pylorus og går horisontalt mot høyre. Den første delen, kalt duodenalbulbus, er intraperitoneal og er et vanlig sted for sår (ulcus duodeni).
- Pars descendens: løper nedover langs høyre side av columna, og det er her papilla Vateri (ampulla hepatopancreatica) munner inn. Dette er det anatomiske stedet hvor galle og bukspytt tømmes inn i tarmen.
- Pars horizontalis: krysser fra høyre til venstre foran aorta og vena cava inferior.
- Pars ascendens: løper opp mot venstre og bøyer seg anteriort og superiort for å gå over i jejunum ved flexura duodenojejunalis.
Denne siste overgangen holdes oppe av ligamentum suspensorium duodeni, også kjent som Treitz’ ligament. Dette ligamentet brukes klinisk til å skille mellom øvre og nedre gastrointestinal blødning.
Funksjon og sekreter
Selv om duodenum ikke er spesialisert for opptak av næring i like stor grad som jejunum og ileum, har det en helt avgjørende rolle i å forberede maten til opptak:
- Her skjer nøytralisering av det sure mageinnholdet ved hjelp av bikarbonat fra pankreas og slimproduserende celler i tarmveggen.
- Det skilles ut hormoner som sekretin og CCK (cholecystokinin), som henholdsvis stimulerer pankreas og galleblære til å skille ut fordøyelsesenzymer og galle.
- Galle og pankreasjuice tømmes inn gjennom ductus choledochus og ductus pancreaticus, som møtes og danner ampulla Vateri, en sentral anatomisk struktur i duodenum.
Pancreas
Bukspyttkjertelen, eller pancreas, er et langstrakt, kilformet organ som ligger dypt i øvre del av buken, bak magesekken og foran columna. Den strekker seg diagonalt fra duodenum mot milten, og er nært koblet til både fordøyelse og hormonregulering. Selv om den kun veier rundt 100 gram, er pancreas et av kroppens mest avanserte og livsnødvendige organer. Den har både en eksokrin funksjon – produksjon av fordøyelsesenzymer – og en endokrin funksjon, der hormoner som insulin og glukagon regulerer blodsukkeret.
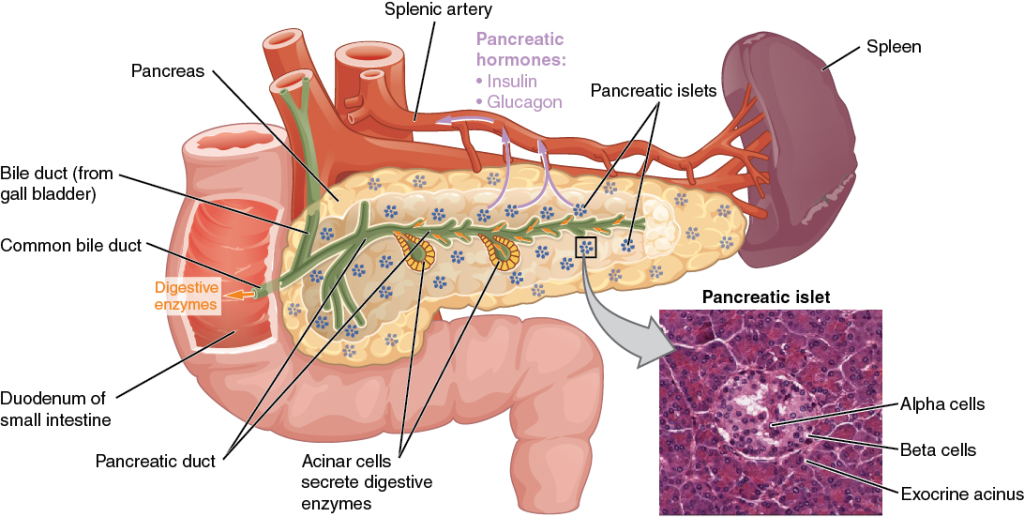
Anatomisk plassering og oppbygning
Pancreas er delt inn i fem anatomiske deler:
- Caput (hodet): ligger innerst i duodenums C-form og omkranses av tarmveggen.
- Collum (halsen): en smal overgang mellom caput og corpus.
- Corpus (kroppen): hoveddelen, som ligger an mot aorta og vena cava.
- Cauda (halen): peker mot milten og er eneste del som er intraperitoneal.
- Uncatus-prosessen: en hakeformet utstikker fra caput, som ligger bak arteria og vena mesenterica superior.
Pancreas er hovedsakelig retroperitoneal, og dens nære relasjoner til store blodkar og galleganger gjør den klinisk utfordrende å undersøke og operere.
Eksokrin funksjon – fordøyelsessekret
Omtrent 85 % av pancreas består av eksokrine kjertellapper som produserer pankreassaft. Denne væsken er rik på:
- Fordøyelsesenzymer, som amylase (karbohydrater), lipase (fett), og inaktive forløpere til proteaser som trypsinogen og chymotrypsinogen.
- Bikarbonat, som nøytraliserer surt mageinnhold.
Enzymene produseres inaktivt og aktiveres først i tarmen for å beskytte vevet mot selvfordøyelse. Sekresjonen reguleres av vagusnerven og hormonene CCK (enzymsekresjon) og sekretin (bikarbonat).
Eksokrin pankreas er altså helt essensiell for nedbrytning og opptak av næringsstoffer. Svikt i denne funksjonen, som ved kronisk pankreatitt, fører til malabsorpsjon, vekttap og fettrik avføring (steatoré).
Endokrin funksjon – hormonproduksjon
Spredt mellom de eksokrine kjertelcellene finnes små, lyse øyer kalt Langerhanske øyer. Disse inneholder ulike celletyper som produserer hormoner:
- Alfa-celler: produserer glukagon, som øker blodsukkeret ved å stimulere glykogenolyse og glukoneogenese.
- Beta-celler: produserer insulin, som senker blodsukkeret ved å fremme glukoseopptak i vev.
- Delta-celler: produserer somatostatin, som hemmer både insulin- og glukagonsekresjon.
Disse hormonene slippes direkte inn i blodbanen og er avgjørende for kroppens glukosehomeostase. Skade på betacellene, som ved type 1-diabetes, fører til insulinmangel og livslang behandlingsbehov.
Leveren
Leveren er det største indre organet i kroppen og veier rundt 1,5 kg hos voksne. Den ligger høyt oppe i høyre side av bukhulen, beskyttet av ribbena i høyre hypokondrium og strekker seg ofte inn i epigastriet. Den er festet til diafragma og beveger seg rytmisk med respirasjonen.
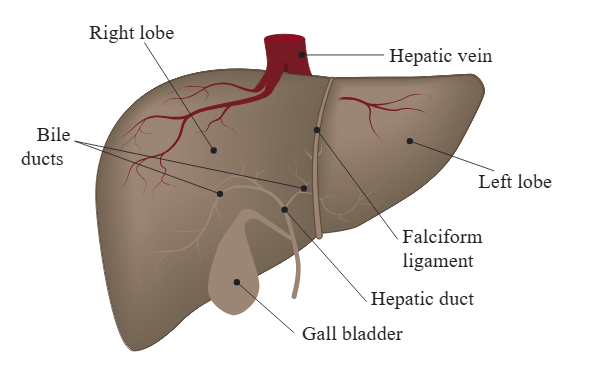
Plassering og anatomi
Leveren er formet som en trekantet kuppel og ligger intraperitonealt, med nesten hele overflaten dekket av bukhinne. På undersiden finnes porta hepatis – leverporten – hvor tre strukturer kommer og går: v. portae (blod inn), a. hepatica propria (oksygenrikt blod inn), og ductus hepaticus (galle ut). Disse tre danner den såkalte levertriaden, og denne strukturen går inn i leveren sammen med nerver og lymfeårer.
Leveren deles tradisjonelt inn i en høyre og en venstre anatomi-lapp, men funksjonelt deles den inn i åtte segmenter etter grenene fra vena portae og a. hepatica – en inndeling som er essensiell ved kirurgi og bildediagnostikk.
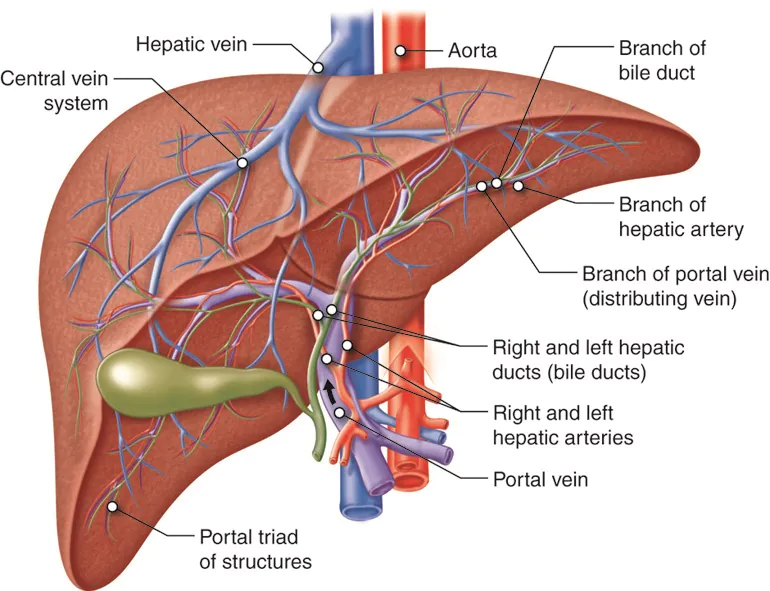
Blodforsyning og drenasje
Leveren mottar en unik dobbelt blodforsyning:
- Omtrent 75 % av blodet kommer fra v. portae, som samler blod fra hele fordøyelsessystemet.
- De resterende 25 % kommer fra a. hepatica, som fører oksygenrikt blod direkte fra aorta.
Alt blod fra leveren dreneres via vv. hepaticae til vena cava inferior, og går dermed tilbake til hjertet uten å passere resten av det systemiske kretsløpet først.
Milt (splen)
Selv om milten ofte får mindre oppmerksomhet enn leveren og tarmen, spiller den en helt sentral rolle i kroppens forsvarssystem og blodomløp. Miltens oppgaver omfatter både immunovervåkning, filtrering av blod, destruksjon av gamle blodceller og lagring av blodplater. Anatomisk sett er den et intraperitonealt organ med et rikt blodnettverk – og den er like vakker i sin kompleksitet som den er skjør ved skade.
Anatomisk plassering og relasjoner
Miltens latinske navn, splen, stammer fra gresk og peker på dens spesialiserte rolle i blodet. Den ligger i øvre venstre kvadrant av buken – regio hypochondriaca sinistra – beskyttet av ribben IX–XI. Normalt er milten omtrent 12 cm lang, 150–200 gram tung og har en avlang, bønneformet struktur.
Milten ligger i nær relasjon til:
- Ventrikkelens fundus (anteriort)
- Pancreas’ hale (medialt)
- Venstre nyre og binyre (posteroinferiort)
- Diafragma (dorsalt og superiort)
- Colon flexura sinistra (inferiort)
Hilum splenicum ligger medialt og fungerer som inn- og utgang for:
- a. og v. splenica (fra truncus coeliacus og til v. portae)
- Lymfeårer og miltens autonome nerver
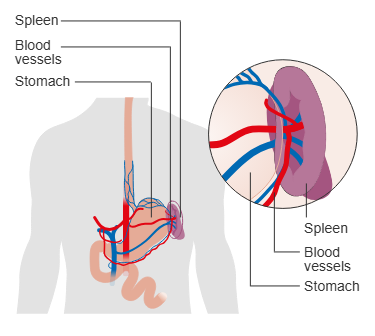
Blodforsyning
Milten har en av kroppens rikeste blodtilførsler:
- Arterie: a. splenica (fra truncus coeliacus) – deler seg før den går inn i milthilus
- Vene: v. splenica, som drenerer til v. portae
Dette betyr at alt blod fra milten til slutt går til leveren – og at milten er en del av portalkretsløpet.
Galleblæren og gallegangene
Selv om leveren produserer galle kontinuerlig, trenger kroppen en måte å lagre og dosere denne væsken på – særlig ettersom galle er mest nødvendig under og etter måltid. Løsningen er galleblæren og det tilhørende gangsystemet, som sammen utgjør det som kalles de ekstrahepatiske gallegangene. Anatomien i dette området er tett, variabel og klinisk viktig – både ved kirurgi, galleblærebetennelse og ikterus.
Galleblæren (vesica biliaris)
Galleblæren er en liten, pæreformet sekk som ligger innleiret på leverens underside – i en liten fordypning under høyre leverlapp, like ved segment IV og V. Den er vanligvis rundt 7–10 cm lang, og har en kapasitet på omtrent 30–50 ml galle.
Galleblæren består av tre anatomiske deler:
- Fundus: den fremre, rundede enden som noen ganger kan palperes ved inflammasjon.
- Corpus: hoveddelen av galleblæren, som ligger i direkte kontakt med leveren.
- Collum (halsen): den smale enden som går over i ductus cysticus.
Veggstrukturen består av glatt muskulatur, som kontraheres når hormonet CCK (cholecystokinin) frigjøres i tarmen etter et måltid. Dette presser galle ut i gallegangene og ned i duodenum.
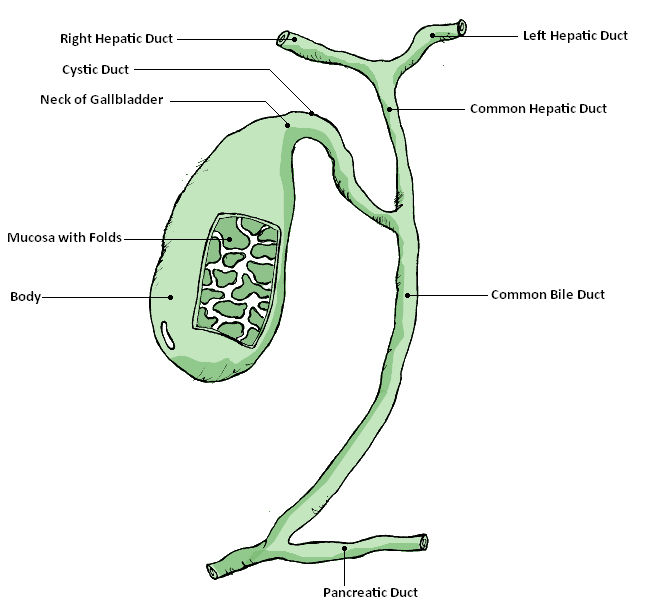
Gallegangssystemet – de ekstrahepatiske gangene
Galle som produseres av hepatocyttene dreneres først inn i intrahepatiske galleganger, som etter hvert samles i to hovedgrener:
- Ductus hepaticus dexter og sinister, fra henholdsvis høyre og venstre leverlapp.
Disse to går sammen til å danne:
- Ductus hepaticus communis, som ligger like ved porta hepatis og er starten på det ekstrahepatiske systemet.
Fra galleblæren går:
- Ductus cysticus, som forbinder blæren med felles gallevei.
Når ductus hepaticus communis og ductus cysticus møtes, dannes:
- Ductus choledochus (felles gallegang), som leder gallen nedover mot tarmen.
Denne gangen går sammen med ductus pancreaticus (bukspyttkjertelens utførselsgang), og de to munner ofte sammen i den felles strukturen:
- Ampulla hepatopancreatica (ampulla Vateri), som åpner seg i duodenum på papilla duodeni major.
Ved denne åpningen finnes en sfinkter – sfinkter Oddi – som regulerer strømmen av både galle og bukspytt. Når denne slapper av, strømmer gallen ut i tarmen.
Jejunum og ileum
Etter at mageinnholdet har passert gjennom duodenum og blandet seg med galle og bukspytt, føres det videre inn i de lengre delene av tynntarmen – jejunum og ileum. Her skjer det aller meste av opptaket av næringsstoffer, væske og elektrolytter. Samlet utgjør de to delene over 5 meter av fordøyelseskanalen, og overflaten er enorm takket være folder, villi og mikrovilli. Dette gjør jejunum og ileum til kroppens primære opptaksorgan – en funksjon som reflekteres i deres rike blodforsyning og spesialiserte slimhinne.
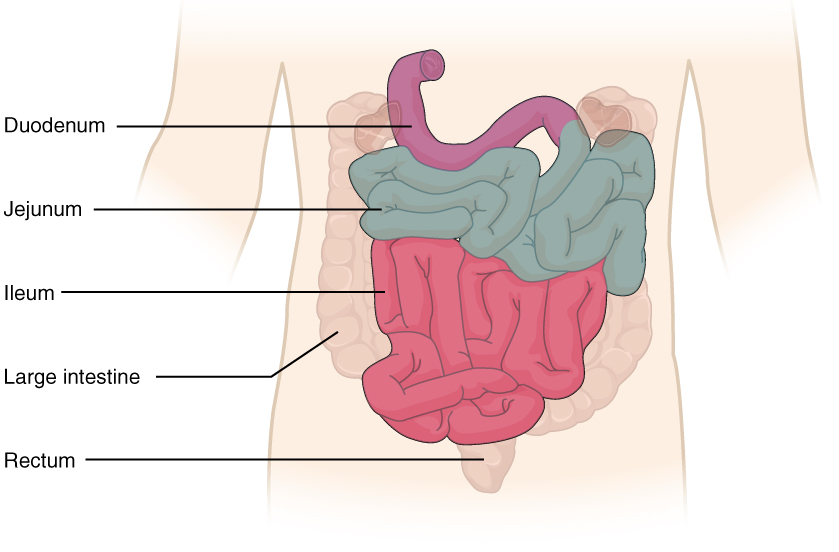
Anatomisk plassering og overganger
Jejunum utgjør den øverste to femtedeler av den mobile delen av tynntarmen og starter ved flexura duodenojejunalis, der duodenum går over i jejunum. Denne overgangen holdes oppe av ligamentum Treitz, og er samtidig overgang fra retroperitoneal til intraperitoneal tarm.
Ileum følger etter jejunum og utgjør de siste tre femtedelene før den går over i caecum via ostium ileale i valva ileocaecalis (ileocekalvalv). Denne ventilen bidrar til å hindre tilbakestrømning av innhold fra tykktarmen og markerer overgang til baktarmsderivert tarm.
Jejunum ligger hovedsakelig i øvre venstre kvadrant, mens ileum fyller høyre nedre kvadrant og ofte strekker seg inn i bekkenet.
Struktur og histologi
Selv om overgangen mellom jejunum og ileum er glidende, finnes det klare anatomiske forskjeller som reflekterer deres spesialiserte funksjoner:
| Egenskap | Jejunum | Ileum |
|---|---|---|
| Diameter | Større | Mindre |
| Veggtykkelse | Tykk | Tynnere |
| Kar og folder | Lange villi og plica circulares | Få og små folder |
| Fett i mesenteriet | Lite | Mye fettvev |
| Lymfoid vev | Lite | Mye (Peyerske plakker) |
Jejunum er dermed primært fokusert på opptak av karbohydrater, proteiner og lipider, mens ileum overtar spesialiserte funksjoner som absorpsjon av gallesalter og vitamin B₁₂ – noe som gjør ileum helt essensiell for normal ernæringsstatus.
Blodforsyning og krøs
Både jejunum og ileum er intraperitoneale og henger i et felles krøs, mesenteriet, som inneholder blodårer, lymfe, nerver og fett.
De får blod fra arteria mesenterica superior, som avgir en rekke grener som danner arkader og vasa recta. Det er noen klinisk nyttige forskjeller her også:
- Jejunum: færre, større arkader og lange vasa recta
- Ileum: flere arkader og kortere vasa recta
Dette påvirker også kirurgisk tilgang og vurdering av blodforsyning ved for eksempel tarmreseksjon.
Caecum og appendix
I overgangen mellom tynntarm og tykktarm finner vi caecum, den første delen av colon, og dens karakteristiske vedheng: appendix vermiformis, også kjent som blindtarmen. Selv om caecum hovedsakelig er en passasjestruktur for tarminnholdet, har den og særlig appendix klinisk betydning – både som sted for bakterieflora og som kilde til akutte buksmerter ved betennelse.
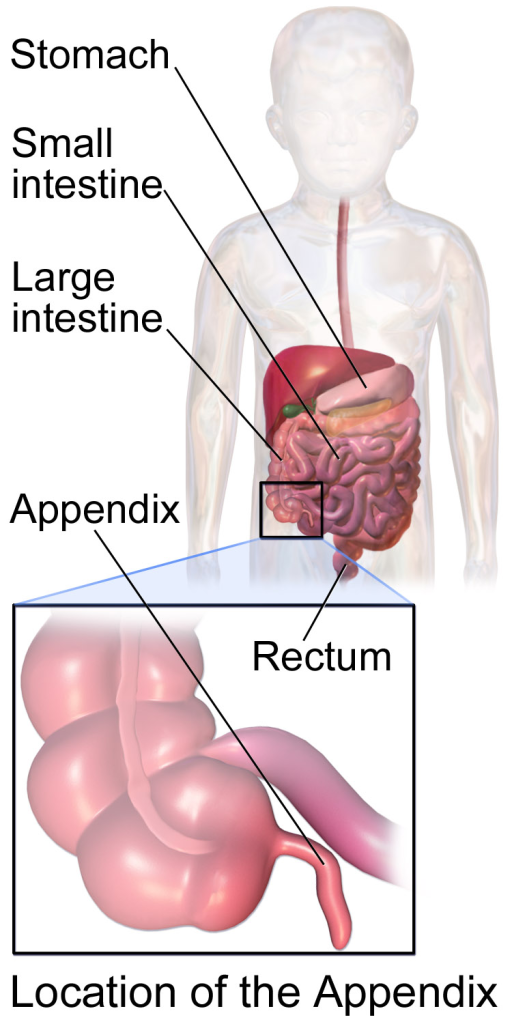
Caecum – tykktarmens utvidede startkammer
Caecum er en utvidet sekkformet struktur som ligger i høyre fossa iliaca, altså nedre høyre kvadrant. Den er omtrent 6–9 cm lang og åpen mot colon ascendens. Øverst finner vi overgangen til colon, og medialt munner ileum inn i caecum gjennom ostium ileale, omgitt av valva ileocaecalis (ileocekalvalv), som begrenser tilbakeløp fra colon til tynntarm.
Caecum er dekket av peritoneum og har vanligvis en fri bevegelighet, men er ikke festet i noe eget krøs. Det gjør at den lett kan distendere ved f.eks. obstruksjon eller ileus.
Appendix vermiformis – det lille, men potente vedhenget
Appendix er et 5–10 cm langt, smalt rør som utgår fra den posteromediale veggen av caecum, omtrent 2 cm under ostium ileale. Det varierer mye i lengde og plassering, og dette kan gjøre diagnostikk vanskelig. Vanlige leievarianter inkluderer:
- Retrocaekalt (hyppigst): bak caecum
- Pelvint: hengende ned i bekkenet
- Subcaekalt, preilealt, postilealt – avhengig av retning og krøs
Appendix har sitt eget krøs – mesoappendix – som inneholder a. appendicularis, en gren fra a. ileocolica (fra a. mesenterica superior). Dette er eneste blodforsyning, noe som gjør appendix sårbar for iskemi og nekrose ved obstruksjon eller betennelse.
Histologisk er appendix rikt på lymfoid vev, noe som har ført til teorier om at den fungerer som et immunologisk organ og som «reservoar» for normalfloraen i tarmen.
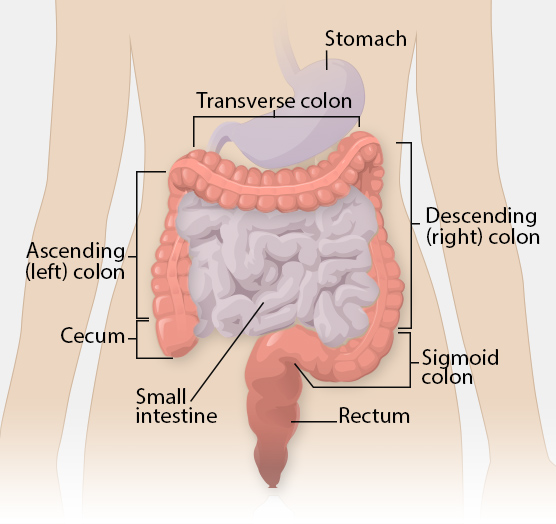
Colon ascendens og colon transversum – første del av tykktarmens rute
Tykktarmen (colon) har som hovedoppgave å absorbere vann og salter fra tarminnholdet, komprimere det til fast avføring, og samtidig huse store deler av kroppens bakterieflora. Tykktarmen begynner ved caecum og går i en rammeformet bue rundt hele bukhulen før den ender i rectum. De første to delene vi møter etter appendix er colon ascendens og colon transversum – og disse har tydelige anatomiske og funksjonelle særpreg.
Colon ascendens – stiger langs høyre flanke
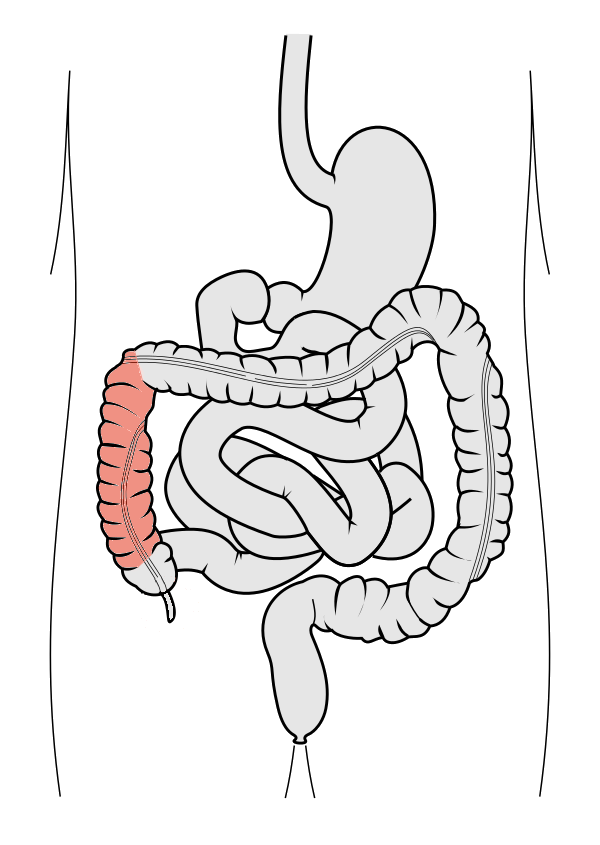
Colon ascendens går vertikalt oppover fra caecum, langs høyre side av abdomen. Den starter like over ileocekalåpningen og strekker seg opp til flexura coli dextra (også kalt flexura hepatica), som ligger under leveren. Her gjør colon en skarp bøy fremover og mot venstre for å bli colon transversum.
Colon ascendens er omtrent 15 cm lang og ligger retroperitonealt – det vil si at den er festet direkte til bakre bukvegg, og ikke henger i et krøs. Dette gir mindre bevegelighet, men gjør også at den er mer utsatt ved traumer eller kirurgiske inngrep.
Overflaten preges av:
- Haustra coli – sekkelignende utvidelser
- Taeniae coli – tre langsgående bånd av glatt muskulatur som løper fra appendix til rectum
- Appendices epiploicae – små fettfylte utposninger på overflaten
Funksjonelt tar colon ascendens imot væskeholdig tarminnhold fra ileum og starter prosessen med vannabsorpsjon og bakteriefermentering.
Colon transversum – tverrgående bro mellom høyre og venstre flanke
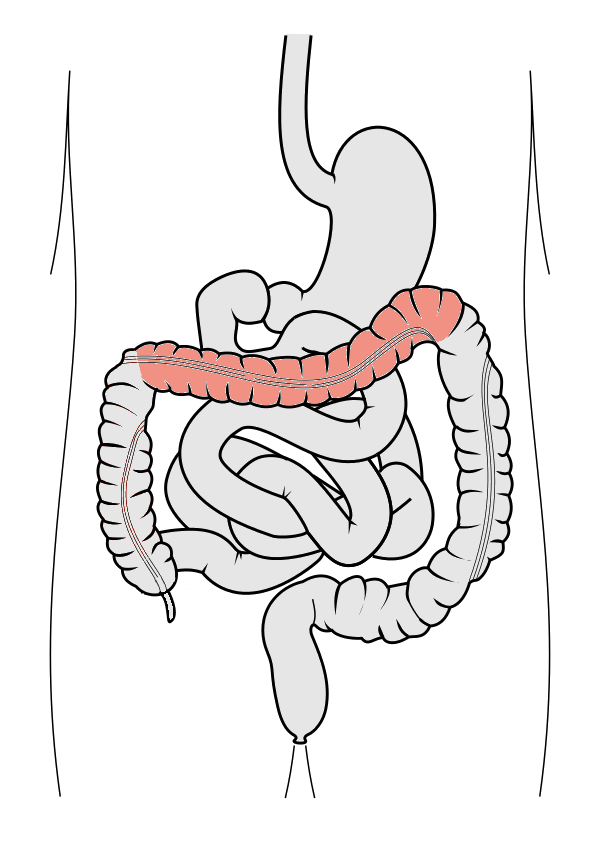
Colon transversum er den lengste og mest mobile delen av tykktarmen. Den starter ved flexura hepatica og løper horisontalt over bukhulen til flexura coli sinistra (også kalt flexura splenica), som ligger oppunder milten. Denne bøyen er skarp og ligger høyere og fastere enn høyre flexur, og holdes oppe av ligamentum phrenicocolicum – et bånd fra diafragma til colon.
Colon transversum er intraperitoneal og henger i et stort og løst krøs: mesocolon transversum. Dette gjør at den er svært bevegelig og kan variere mye i beliggenhet – fra øvre del av abdomen til lavt nede ved navlen. Mesocolon transversum inneholder blodårer, nerver og lymfe, og er også kirurgisk viktig da det deler bukhulen i en øvre og nedre etasje.
Blodforsyningen er hovedsakelig fra:
- A. colica dextra (fra a. mesenterica superior) til høyre del
- A. colica media (også fra a. mesenterica superior) til midtre del
- A. colica sinistra (fra a. mesenterica inferior) til venstre del
Denne delingen skaper en såkalt vaskulær watershed-sone rundt flexura coli sinistra, som er utsatt for iskemi ved lav perfusjon.
Colon descendens og colon sigmoideum – nedstigning og svung før endetarmen
Etter den horisontale passasjen via colon transversum, fortsetter tykktarmen sin ferd ned langs venstre flanke. Her går den over i colon descendens, som så fortsetter inn i bekkenet som colon sigmoideum. Sammen utgjør disse to delene siste del av colon før innløpet til rectum. De er ansvarlige for ytterligere vannabsorpsjon og for oppsamling og transport av avføring til endetarmen.
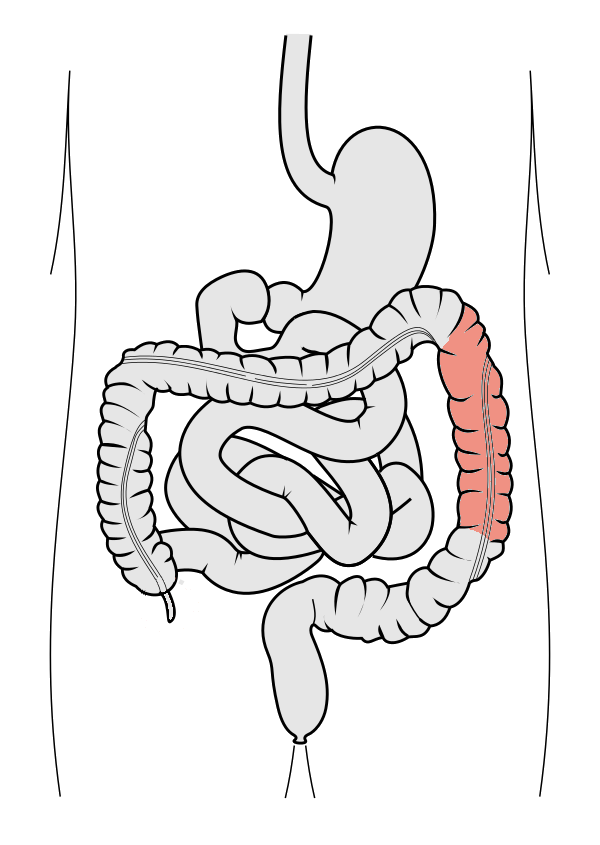
Colon descendens – den faste nedstigningen
Colon descendens begynner ved flexura coli sinistra (flexura splenica), hvor colon gjør en skarp bøy nedover i venstre side av buken. Den løper retroperitonealt nedover i venstre flanke, fra øvre venstre kvadrant og ned mot bekkeninngangen, der den går over i colon sigmoideum.
Colon descendens er:
- Retroperitoneal: den ligger tett inntil bakre bukvegg og er ikke spesielt mobil
- Preget av vanlige colonkjennetegn: taeniae coli, haustra og appendices epiploicae
Funksjonelt fortsetter colon descendens den pågående vann- og elektrolyttabsorpsjonen, og tarminnholdet blir mer og mer fast jo lenger ned man kommer.
Blodforsyningen kommer hovedsakelig fra:
- A. colica sinistra – en gren fra a. mesenterica inferior Venøs drenasje følger tilsvarende vener til v. mesenterica inferior og v. portae.
Colon sigmoideum
Colon sigmoideum er den S-formede delen av tykktarmen som går fra overgangen til colon descendens og ned til rectum ved nivå av S3.
Dette segmentet er intraperitonealt og har et langt og mobilt krøs kalt mesocolon sigmoideum. Dette gir sigmoideum betydelig bevegelighet og gjør det utsatt for vridning.
Colon sigmoideum:
- Har typisk en lengde på 40 cm, men varierer mye
- Henger i krøs og kan dermed endre posisjon, særlig ved forstoppelse eller i alderdom
- Tømmer seg i rectum i det som kalles junction rectosigmoidea
Blodforsyning:
- Kommer hovedsakelig fra aa. sigmoideae, grener fra a. mesenterica inferior
Rectum og analkanalen – fra lagring til kontrollert utskillelse
Etter at tarminnholdet har passert gjennom colon sigmoideum, når det frem til den siste delen av fordøyelseskanalen: rectum og canalis analis. Dette er ikke bare passive transportkanaler – de har spesialiserte strukturer som gjør dem i stand til å lagre, kontrollere og tømme avføring på en koordinert og viljestyrt måte. Både anatomisk, nevrologisk og funksjonelt skiller disse segmentene seg markant fra resten av tarmen.
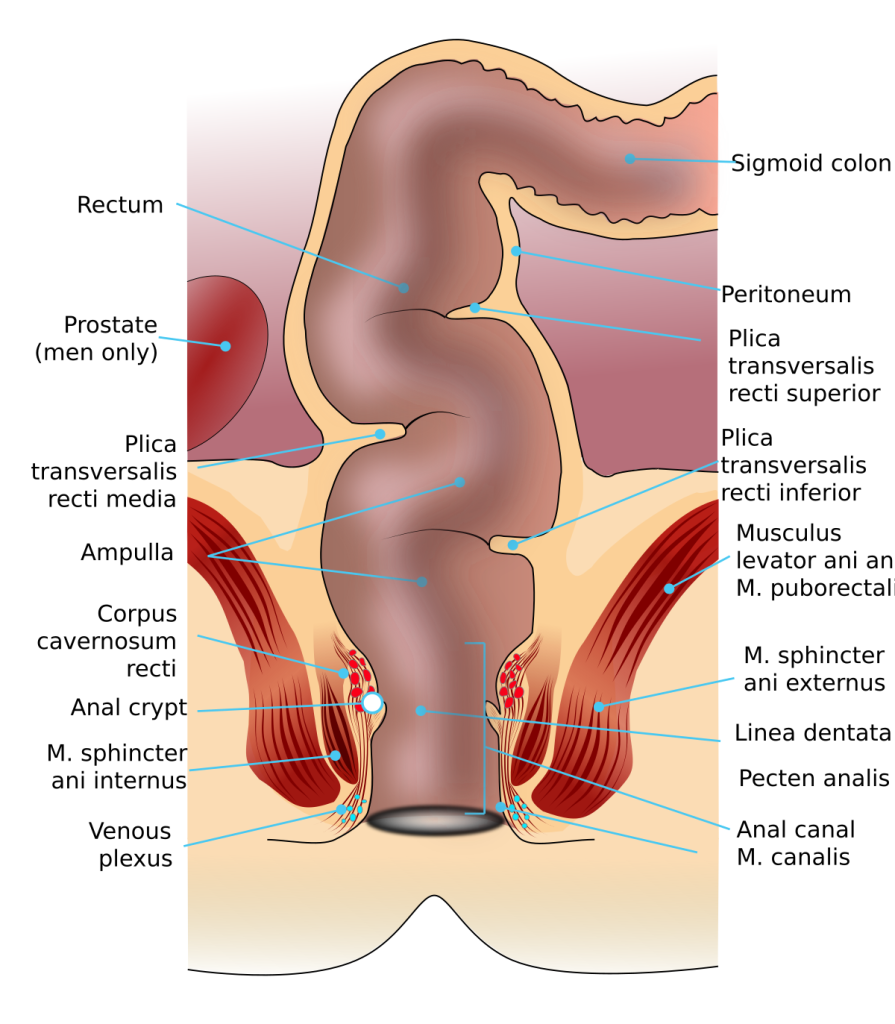
Rectum – kroppens lagringskammer
Rectum er omtrent 12–15 cm lang og ligger i bekkenhulen, foran os sacrum og coccygis. Det starter ved nivå S3, der sigmoideum mister sitt krøs, og går ned til analkanalen. Selv om navnet tilsier at rectum er «rett» (latin: rectus), har det faktisk flere bøyinger:
- Flexura sacralis: en posterior bue i takt med os sacrum
- Flexura perinealis: en fremoverbøyning der rectum bøyer seg ned mot perineum
På innsiden er rectum delt inn i tre tverrfolder – plica transversae recti – hvorav den mest markante er Kohlrauschs fold (midtpartiet). Disse folderne gir støtte til avføringen og bidrar til lagringskapasitet.
Rectum er retroperitoneal i øvre del, og gradvis blir det subperitonealt mot bunnen.
Analkanalen – viljestyrt ventil
Canalis analis er 3–4 cm lang og utgjør den siste delen av tarmen. Den går gjennom bekkenbunnen og ender i anus. Den viktigste oppgaven er å kontrollere avføringsutslipp – og dette skjer gjennom et avansert samspill mellom:
- Slimhinnefoldene, som danner analkrypter og søyler
- Sfinktermuskulatur
- Sensorisk registrering av avføring og gass
To sfinktere sørger for kontinens:
- M. sphincter ani internus: glatt muskulatur, tonisk kontrahert, autonomt styrt
- M. sphincter ani externus: tverrstripet muskulatur, viljestyrt via n. pudendus
Grensen mellom disse funksjonelle sonene markeres av:
- Linea pectinata (dentata): en linje som skiller tarmepitel (cylinderepitel) fra hudlignende plateepitel og danner en overgang mellom visceral og somatisk innervasjon.
Blodforsyning og drenasje – portokaval koblingspunkt
Rectum og analkanalen har et unikt og klinisk viktig mønster av blodforsyning og venedrenasje:
Arteriell tilførsel:
- Øvre del: a. rectalis superior (fra a. mesenterica inferior)
- Midtre del: a. rectalis media (fra a. iliaca interna)
- Nedre del: a. rectalis inferior (fra a. pudenda interna)
Venøs drenasje:
- Øvre del går til v. rectalis superior → v. portae
- Nedre del går til v. rectalis inferior → v. cava inferior
Dette skaper en portokaval anastomose, noe som er klinisk relevant ved f.eks. portal hypertensjon, hvor hemoroider kan oppstå som følge av venestuvning.
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3