🎧Er du i farta å vil høre på forklaring av temaet? Klikk her!
Magesekkens anatomi og funksjon
Dette står det også om i fordøyelsens fysiologi, men jeg repeterer litt her.
Magesekken, også kalt ventrikkelen, er et sentralt organ i fordøyelsessystemet. Den fungerer som et midlertidig lager for mat, og er samtidig en aktiv deltaker i både mekanisk og kjemisk fordøyelse. Den har også en viktig rolle i kroppens immunforsvar.
Magesekkens funksjoner
- Reservoar
Magesekken lagrer mat og drikke etter at det har passert gjennom øsofagus (spiserøret), og før det går videre til tynntarmen. - Førstelinjeforsvar
Lav pH og surt miljø i magesekken fungerer som en barriere mot bakterier og patogener. - Fordøyelsesstart
Magesekken starter nedbrytningen av proteiner via enzymet pepsin og saltsyre (HCl).
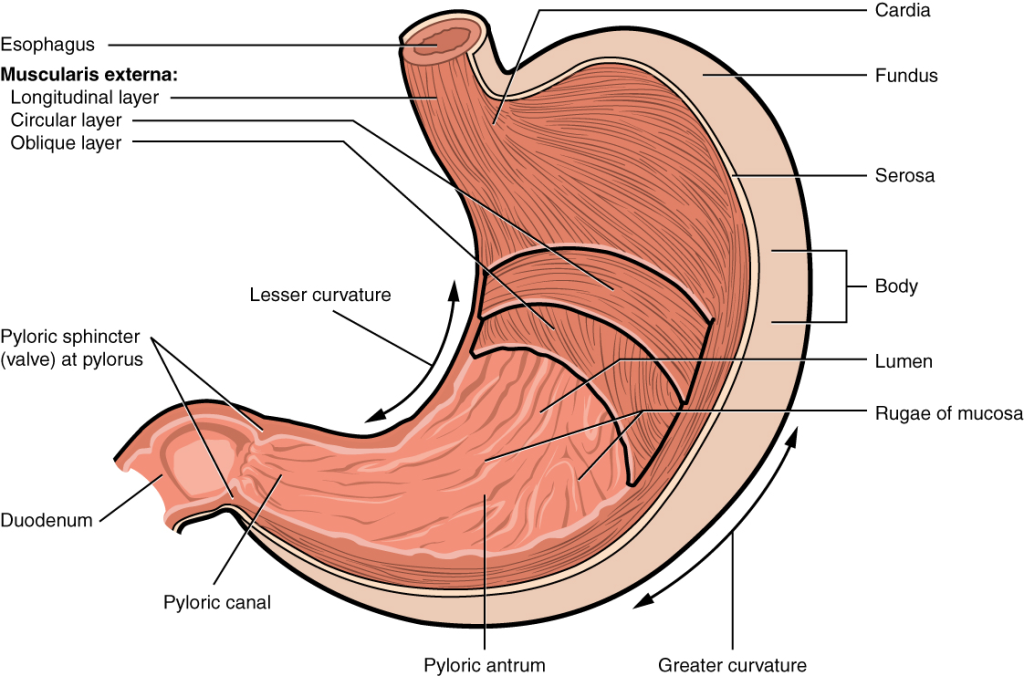
Anatomiske deler av magesekken
Magesekken består av tre hovedregioner:
- Cardia
Overgangen mellom øsofagus og magesekk. Her slippes maten inn via nedre esophageal sphincter. - Corpus og fundus
Den største delen av magesekken. Her produseres magesaft og fordøyelsesenzymer. - Antrum
Den nederste delen av magesekken. Viktig for hormonproduksjon (bl.a. gastrin) og mekanisk nedbrytning før maten sendes videre til duodenum.
Ventrikkelens vegg – lag for lag
Magesekkens vegg er bygd opp av fire hovedlag, fra innerst til ytterst:
Mucosa
Dette er slimhinnen, og her finner vi kjertelceller som produserer slim, syre og enzymer. Den er også tettpakket med spesialiserte celler som beskytter og regulerer.
Submucosa
Ligger rett under mucosa og inneholder blodårer, lymfeårer og nerver.
Muscularis
Dette laget består av tre muskellag:
- Skrått muskellag (innerst)
- Sirkulært muskellag (midten)
- Langsgående muskellag (ytterst)
Disse lagene sørger for elting og blanding av mageinnholdet.
Serosa
Det ytterste laget – en glatt hinne som dekker utsiden av magesekken.
Mikroskopisk anatomi: celletyper og funksjoner
📍 I corpus/fundus finner vi:
| Celletype | Funksjon |
|---|---|
| Mucin-produserende celler | Slim og bikarbonat som beskytter slimhinnen |
| D-celler | Produserer somatostatin – hemmer saltsyreproduksjon |
| Hovedceller | Skiller ut pepsinogen (forløper til pepsin) |
| ECL-celler | Skiller ut histamin – stimulerer syreproduksjon |
| Parietalceller | Produserer saltsyre (HCl) og intrinsic factor (nødvendig for B12-opptak) |
📍 I antrum finner vi:
| Celletype | Funksjon |
|---|---|
| Mucin-produserende celler (overflateceller) | Slim og bikarbonat |
| G-celler | Produserer gastrin – stimulerer parietalceller til å lage HCl |
Vi skal gå litt nærmere inn på alle disse ulike cellene og funksjonene.
G-celler og ECL-celler
Magesekken er mer enn bare en pose som elter mat. Den er også et endokrint organ – et sted hvor spesialiserte celler produserer hormoner og signalstoffer som regulerer fordøyelsen. To slike celler er spesielt viktige: G-cellene, som lager hormonet gastrin, og ECL-cellene, som frigjør histamin.
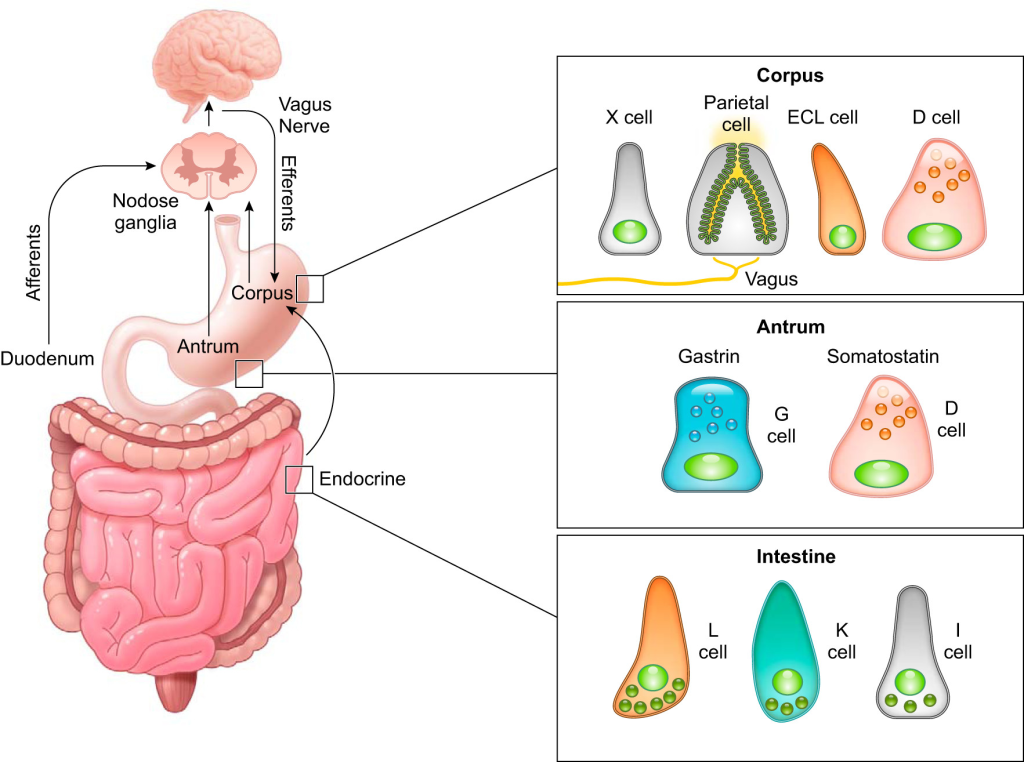
G-cellene: Når maten kommer, starter signalene
Innerst i den nederste delen av magesekken, i det som kalles antrum, finnes G-cellene. Dette er små nevroendokrine celler, og de er designet for å overvåke hva som skjer i lumen – altså hulrommet der maten samler seg. G-cellene ligger i bunnen av kjertlene i mucosalaget og tilhører det vi kaller «åpen type», som betyr at de faktisk har kontakt med lumen og dermed kan «sanse» miljøet direkte.
Når du spiser et måltid, skjer det to viktige ting som G-cellene merker: pH i antrum stiger (fordi maten demper syren midlertidig), og volumet øker.
Dette tolker G-cellene som et signal om at mat er til stede – og at syreproduksjonen må skrus opp for å starte fordøyelsen.
Som respons frigjør G-cellene gastrin, et hormon som først lagres i små vesikler inne i cellen, kalt granula, og deretter slippes ut i blodbanen.
Men G-cellene virker ikke alene.
De sender et signal som aktiverer neste aktør i denne hormonkjeden: ECL-cellene.
ECL-cellene: Histaminfabrikken i dypet av mageslimhinnen
Lenger opp i magesekken, i corpus og fundus, finner vi ECL-cellene – enterochromaffin-liknende celler. Disse cellene ligger dypt i kjertlene og er også nevroendokrine. Når gastrin kommer med blodet og binder seg til reseptorer på ECL-cellene, skjer noe fascinerende: cellen setter i gang produksjon av histamin.
Histamin er et kraftig signalstoff som har én viktig jobb i magesekken: å stimulere parietalcellene til å produsere saltsyre.
Dette skjer via reseptorer på overflaten av parietalcellene (H₂-reseptorer).
Histaminet dannes i cytoplasmaet i ECL-cellene, og lagres i små sekretoriske granula, klare til å slippes ut når signalet kommer.
En spesiell egenskap ved ECL-cellene er at de har lange utløpere, nesten som små armer, som strekker seg bort til parietalcellene. Når histamin frigis fra disse utløperne, skjer det lokalt, med høy konsentrasjon akkurat der det trengs. Det er som en presis lokal injeksjon med beskjed: «Produser syre – nå!»
Et samspill
Sammen utgjør G-cellene og ECL-cellene et nøye koordinert system. Når du spiser, øker pH, og G-cellene sender ut gastrin. Gastrin når ECL-cellene, som slipper ut histamin. Histamin treffer parietalcellene, og de begynner å skille ut saltsyre. Alt dette skjer raskt, nøyaktig og med presis kontroll – slik at magesekken kan gjøre seg klar for å fordøye maten du akkurat har sendt ned.
Parietalceller og regulering av syresekresjon
I hjertet av denne aktiviteten står parietalcellene – cellene som produserer selve magesyren, saltsyre (HCl). Dette skjer gjennom en av kroppens mest energikrevende pumper: H⁺/K⁺-ATPase, også kalt protonpumpen.
Parietalcellen – syreprodusenten
Parietalcellene er den vanligste celletype i corpus og fundus av magesekken. Under mikroskopet kjenner man dem igjen på deres store størrelse og et utseende med rikelig cytoplasma og mange mitokondrier – noe som speiler det høye energibehovet.
Når parietalcellen er i hvile, ligger protonpumpene lagret i små vesikler kalt tubulovesikler inne i cellen. Disse er inaktive så lenge de ikke er satt inn i cellemembranen.
Men når cellen aktiveres – for eksempel etter et måltid – skjer det noe viktig: vesiklene smelter sammen med den apikale membranen, og det dannes et nettverk av sekretoriske canaliculi. Herfra kan cellen begynne å pumpe hydrogenioner (H⁺) rett ut i lumen, og dermed senke pH til ekstreme nivåer – ned mot pH 1.
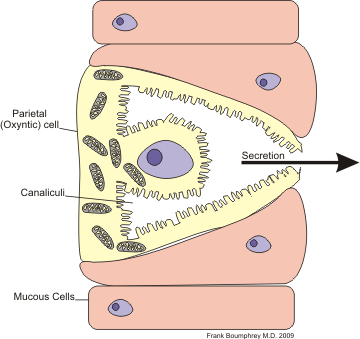
Protonpumpen: H⁺/K⁺-ATPase
Dette er selve motoren bak syreproduksjonen. Pumpen fungerer ved å bytte et H⁺-ion (proton) ut fra cellen mot et K⁺-ion inn i cellen. Dette krever ATP, og derfor har parietalcellen mange mitokondrier.
- På innsiden av cellen er pH rundt 7.
- På utsiden, i lumen, kan pH være nær 1.
→ Dette er en av de største pH-gradientene i kroppen!
Magesekkens selvregulering
I magesekken produseres konsentrert saltsyre som kan drepe bakterier og løse opp kjøtt, og samtidig skal veggen i magesekken selv unngå å bli skadet. Hvordan får kroppen til dette? Svaret ligger i et system av signaler og mot-signaler, der cellene i magesekken snakker sammen for å justere produksjonen etter behov.
Oversikt over rekkefølgen av stoffer og celler
Når vi begynner å spise, settes hele fordøyelsessystemet i beredskap.
Før maten engang har nådd magesekken, har hjernen sendt signaler via nervus vagus – en av kroppens viktigste nerver – som stimulerer cellene i magesekken til å gjøre seg klare.
G-cellene i antrum oppfatter at noe er på gang.
Når maten kommer ned og pH i antrum stiger (blir mindre sur), reagerer G-cellene med å sende ut gastrin – et hormon som går ut i blodbanen. Gastrin er ikke rettet mot maten, men mot medhjelpere: det reiser med blodet opp til corpus og fundus, hvor det vekker ECL-cellene.
ECL-cellene produserer histamin, og når de stimuleres av gastrin (og også direkte av vagusnerven), slipper de dette stoffet ut lokalt. Histaminet treffer deretter parietalcellene, som svarer med å aktivere sitt kraftigste verktøy: protonpumpen, som pumper ut H⁺-ioner og senker pH i lumen til rundt 1.
På dette tidspunktet jobber magesekken for fullt med syreproduksjon. Maten eltes, pepsinogen aktiveres, og bakterier dør. Men kroppen vet også at det må finnes en grense.
Når syrenivået blir for høyt
Det finnes to hovedmekanismer for å bremse prosessen når pH blir for lav.
Den første er en direkte negativ feedback: Når konsentrasjonen av saltsyre i antrum blir høy nok (det vil si når pH faller under cirka 3–4), oppfatter G-cellene dette og slutter å produsere gastrin. Dette reduserer videre stimulering av ECL-celler og dermed også syreproduksjon.
Men kroppen har også en annen måte å bremse prosessen på – ved hjelp av D-cellene.
Disse cellene finnes både i antrum og corpus og fungerer som kroppens egne bremseklosser. Når pH blir lav, aktiveres D-cellene, og de begynner å produsere somatostatin – et hormon med bred hemmende effekt.
Somatostatin stopper gastrinproduksjonen i G-cellene, hemmer histaminutskillelse fra ECL-cellene, og demper aktiviteten i parietalcellene direkte. Med andre ord: det setter brems på alle ledd samtidig.
Et balansert system
Vi står altså overfor et system som er i konstant balanse mellom aktivering og hemming. På den ene siden har vi nervus vagus, G-celler og ECL-celler som skrur opp tempo når vi spiser. På den andre siden har vi D-celler og negativ feedback som skrur ned tempoet når det begynner å bli for surt.
Kroppen regulerer ikke bare magesyren for å optimalisere fordøyelsen, men også for å beskytte seg selv. Denne balansen mellom «gass og brems» – mellom gastrin og somatostatin – er avgjørende for å unngå syreskader i magesekken og spiserøret.
Den destruktive kraften: magesaften
I den øvre delen av magesekken, spesielt i corpus og fundus, produseres magesaft – en blanding av saltsyre (HCl) og pepsin. Dette er selve «angrepsstyrken» i fordøyelsen.
Så hva er funksjonen til HCl?
- Den aktiverer pepsinogen til pepsin, et enzym som spalter proteiner.
- Den dreper mikroorganismer som bakterier, virus, protozoer, sopp og prioner – og fungerer dermed som en viktig del av kroppens immunforsvar.
- Den denaturerer proteiner i maten, som gjør dem lettere å fordøye.
- Den fremmer opptak av mineraler som jern og kalsium.
Men saltsyre og pepsin er ikke spesielt selektive – de gjør ikke forskjell på maten og kroppen selv. Derfor må magesekken hele tiden beskytte seg.
Forsvarslinjen: slim og bikarbonat
Langs hele magesekkens indre overflate finnes det spesialiserte celler som produserer mucin (slim) og bikarbonat (HCO₃⁻). Disse skilles ut i et lag som dekker epitelcellene – et tynt, men effektivt skjold.
Slimet fungerer som en fysisk barriere. Det legger seg som en seig film over epitelcellene, og holder den aggressive magesaften på avstand.
Samtidig produseres bikarbonat lokalt under slimlaget. Dette stoffet er en base som nøytraliserer H⁺-ioner, slik at pH rett over epitelcellene aldri blir lavere enn rundt 6–7, selv når lumen er på pH 1.
Tilsammen gjør dette det mulig for magesekken å tolerere en pH på 1–2 i lumen, uten at vevet tar skade.
Tenk deg magesekken som en vekt. På den ene siden ligger HCl og pepsin – kraftige kjemiske stoffer som bryter ned mat og mikrober. På den andre siden ligger mucus og HCO₃⁻ – kroppens egen beskyttelsesbarriere.
Så lenge vekten er i balanse, fungerer systemet. Men dersom det skjer en forskyvning – hvis syreproduksjonen blir for høy, eller beskyttelsen svikter – kan det føre til syreskader, som for eksempel magesår (ulcus) eller reflukssykdom.
Klinisk relevanse
Magesekken er laget for å tåle syre – men ikke alle deler av fordøyelseskanalen er like robuste. Bare den friske slimhinnen i magesekken og den øverste delen av tolvfingertarmen tåler den ekstreme surheten i magesaften. Dersom syren lekker ut, produseres i overkant, eller beskyttelsen svekkes, kan det gi opphav til sykdom.
Syresykdommer
To viktige kliniske tilstander knyttet til syreproduksjon er:
- Gastroøsofageal reflukssykdom (GERD)
Når syre lekker opp fra magesekken til spiserøret, kan det oppstå betennelse, smerter og i noen tilfeller sårdannelse. Spiserøret er ikke laget for å tåle lav pH. Ved langvarig skade kan slimhinnen forandres (Barretts øsofagus), og i verste fall utvikles til adenokarsinom – en type spiserørskreft. - Magesår og tolvfingertarmsår (ulcus)
Dette skjer når syre og pepsin bryter ned slimhinnen i magesekken eller duodenum. Vanligvis er årsaken en ubalanse mellom syreproduksjon og slimhinneforsvar, ofte i kombinasjon med Helicobacter pylori-infeksjon eller NSAID-bruk.
Hvordan hemme syreproduksjonen?
Før i tiden var kirurgi det viktigste verktøyet. I dag har medisinen tatt over – men forståelsen av begge er viktig.
Medikamentell behandling:
- H₂-reseptorblokkere
Disse hemmer effekten av histamin på parietalcellene, og dermed også HCl-produksjonen. De har rask virkning, men er ikke like kraftige som neste gruppe. - Protonpumpehemmere (PPI)
Dette er dagens gullstandard. Legemidler som omeprazol og esomeprazol hemmer H⁺/K⁺-ATPase i parietalcellene direkte, og reduserer dermed syreproduksjonen kraftig og langvarig.
Hypergastrinemi og rebound-effekter
Vi har nå sett hvordan syresekresjonen i magesekken er finjustert av hormoner og nervesignaler. Men hva skjer når disse signalene ikke bare regulerer funksjon – men også påvirker vekst og celletall? Og hva skjer når vi medisinsk forsøker å stanse systemet, men ender opp med å gjøre det sterkere?
Nå skal vi snakke om hypergastrinemi, cellevekst og den kanskje mest oversette bivirkningen i klinisk praksis: rebound hypersekresjon.
Det viser seg at mange av de samme signalene som regulerer syreproduksjon – også styrer veksten i mucosa, altså slimhinnen i magesekken. Et godt eksempel er hormonet gastrin.
Gastrin stimulerer ikke bare parietalceller indirekte gjennom ECL-celler – det stimulerer også veksten av ECL-cellene selv. Når det er mye gastrin over tid, vokser altså ECL-populasjonen, og corpus/fundus-området kan bli hypertrofisk, altså fortykket. I ekstreme tilfeller kan dette gi hyperplasi, og i sjeldne tilfeller til og med svulster.
Hypergastrinemi og gastrinom
Noen sykdommer, som Zollinger–Ellison-syndrom, skyldes svulster (gastrinom) som produserer gastrin ukontrollert.
Dette fører til svært høy syreproduksjon, magesår og ofte kronisk diare.
Men det fører også til kraftig vekst av ECL-celler, siden disse bombarderes med signal om vekst og syreproduksjon hele tiden.
Et annet eksempel er kronisk atrofisk gastritt, der parietalcellene gradvis går tapt. Når HCl-produksjonen faller, forsvinner den negative feedbacken på G-cellene – og gastrinnivået skyter i været som kompensasjon.
Resultatet? pH 7 i magesekken, men samtidig hypergastrinemi, og på sikt også ECL-cellerekkeendringer.
💊 Når behandling slår tilbake: Rebound-effekten
Moderne behandling med protonpumpehemmere (PPI) reduserer HCl-produksjonen effektivt. Men kroppen liker ikke å bli dempet, og svarer med å øke produksjonen av gastrin.
Denne kompenserende hypergastrinemi (Hypergastrinemi betyr at det er for høye nivåer av hormonet gastrin i blodet.) fører til vekst av ECL-celler, selv om syreproduksjonen er dempet så lenge medisinen brukes.
Problemet oppstår når pasienten slutter på PPI(Proton pumpe inhibitor): Nå har de plutselig flere ECL-celler enn før, som igjen slipper ut store mengder histamin. Parietalcellene, som fortsatt er til stede, reagerer med en rebound hypersekresjon av syre.
Det vil si: pasienten får mer syre enn de hadde før behandlingen startet.
Rebound-effekten forklarer hvorfor noen pasienter får dyspepsi eller «magesyresymptomer» kort tid etter at de slutter med PPI – selv om de kanskje ikke hadde det før. Faktisk viser studier at 45 % av friske forsøkspersoner utvikler plager uken etter PPI-seponering.
Dette paradokset – at medisinen kan gi symptomene den skal behandle – gjør at PPI bør brukes med forsiktighet.
Hvordan unngå rebound?
Noen strategier som kan hjelpe:
- Gradvise seponering – trapp ned dosen over flere uker, evt. bruk annenhver dag.
- Kortest mulig behandling – unngå å starte langvarig bruk uten god grunn.
- H2-blokkere som alternativ – disse har mindre effekt på gastrinnivåene, og gir sjeldnere rebound.
- God pasientinformasjon – mange får panikk når symptomene kommer tilbake og starter PPI igjen. De må vite at det er forventet og forbigående.
Gastrin er både en akutt regulator og en langsom formgiver. Den stimulerer syreproduksjon i det korte bildet, men former mucosaens arkitektur over tid. Det vi gjør medisinsk – enten vi hemmer syre eller stimulerer slimhinnevekst – vil ha konsekvenser som spiller seg ut over uker, måneder og år.
Derfor bør man alltid stille seg spørsmålet: Hva vil skje når jeg stopper behandlingen?
Konsekvenser av langvarig syrehemming
Når vi hemmer syreproduksjonen, mister vi en viktig del av kroppens immunforsvar. Saltsyren i magesekken er bakteriedrepende – den uskadeliggjør bakterier, virus, sopp og parasitter som kommer inn med maten.
Dersom pH i magesekken blir for høy over lengre tid, åpner vi døren for infeksjoner i mage–tarm-kanalen. Dette er spesielt viktig hos syke og eldre pasienter, hvor infeksjoner som Clostridioides difficile kan få alvorlige konsekvenser.
Et annet viktig poeng er at syren bidrar til å forme tarmfloraen. Når vi endrer syrebalansen, endrer vi også mikrobiomet i hele gastrointestinalkanalen. Det kan påvirke risikoen for mange sykdommer – fra irritabel tarm og betennelsestilstander til metabolsk syndrom og kanskje til og med psykiske lidelser, selv om mye av dette fortsatt forskes på.
Flere studier har vist en sammenheng mellom langvarig PPI-bruk og økt risiko for magesekkreft – særlig ved samtidig tilstedeværelse av Helicobacter pylori. Risikoøkningen ser ut til å være dose- og tidsavhengig, og det er fortsatt usikkert hvor mye av dette som skyldes selve medisinen, og hvor mye som skyldes underliggende sykdom.
Listen over potensielle bivirkninger er lang:
- Nyreskade: Det er rapportert tilfeller av interstitiell nefritt – en immunologisk betennelse i nyrevevet.
- Beinskjørhet og brudd: Langvarig PPI-bruk ser ut til å være forbundet med økt risiko for osteoporoserelaterte brudd, trolig på grunn av redusert opptak av kalsium.
- Redusert absorpsjon av mineraler: Spesielt magnesium og jern, som trenger et surt miljø for å tas opp effektivt, kan bli mangelfullt ved langvarig behandling.
Eksamensspørsmål
Stor oversikt over hormoner, celler og stimuli
Det er nødvendig for deg å ha en viss oversikt over alle disse.
📚 Anki-kort
Last ned ankikort her (Magesyreseksresjon og hemming)
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3
❓ Test deg selv
Obs, tomt! Kommer etterhvert <3
Spørsmål eller innspill? Husk at du kan være anonym, du trenger ikke legge inn ditt ekte navn.
Legg igjen en kommentar