Uten at vi tenker over det, jobber kroppen hele tiden med å justere ting som blodtrykk, hjerterytme, pust og fordøyelse – og alt dette styres av det autonome nervesystemet. Det kalles “autonomt” nettopp fordi det fungerer automatisk, uten at vi har bevisst kontroll over det.
Det autonome nervesystemet deles inn i to hoveddeler:
- Det sympatiske nervesystemet er aktivt når kroppen må yte – for eksempel under fysisk aktivitet, stress eller fare. Da skrur det opp systemene som trengs for å prestere: hjertet slår raskere og kraftigere, blodårene trekker seg sammen, og luftveiene åpner seg.
- Det parasympatiske nervesystemet er motsatsen. Det er aktivt når kroppen kan slappe av og bygge seg opp igjen. Det senker pulsen, stimulerer fordøyelsen og lar kroppen hente seg inn.
Disse to systemene jobber ikke mot hverandre, men i balanse. Sammen sørger de for at kroppen alltid kan tilpasse seg situasjonen – enten du ligger på sofaen eller løper for å rekke bussen.
Hvorfor er dette viktig i kardiovaskulær fysiologi?
Når vi snakker om hjertet og blodårene, er det autonome nervesystemet helt sentralt. Det er dette systemet som bestemmer om hjertet skal slå raskere, om det skal trekke seg kraftigere sammen, og om blodårene skal utvide seg eller stramme seg inn.
Dette skjer ved at nervesystemet sender signaler som påvirker spesielle reseptorer på cellene i hjertet og blodårene. Resultatet er at kroppen kan regulere:
- Hvor fort hjertet slår (kronotropi)
- Hvor raskt signalet går gjennom hjertet (dromotropi)
- Hvor kraftig hjertet trekker seg sammen (inotropi)
- Hvor raskt hjertet slapper av etter et slag (lusitropi)
- Hvor åpne eller trange blodårene er (vaskulær tonus)
Disse prosessene er avgjørende for å opprettholde et stabilt blodtrykk og sørge for god blodtilførsel til organene – enten du hviler eller er i full aktivitet.
Det autonome nervesystemets anatomi og oppbygning
For å forstå hvordan kroppen regulerer puls, blodtrykk og sirkulasjon, må vi starte med et viktig kontrollsystem i kroppen: det autonome nervesystemet, eller ANS. Dette systemet jobber kontinuerlig, ubevisst og lynraskt i bakgrunnen – uten at vi tenker over det. Det regulerer hjerterytme, respirasjon, fordøyelse og mye mer, og sørger for at kroppen hele tiden er tilpasset situasjonen den befinner seg i – enten det er hvile, trening eller akutt stress.
Sentral og perifer del
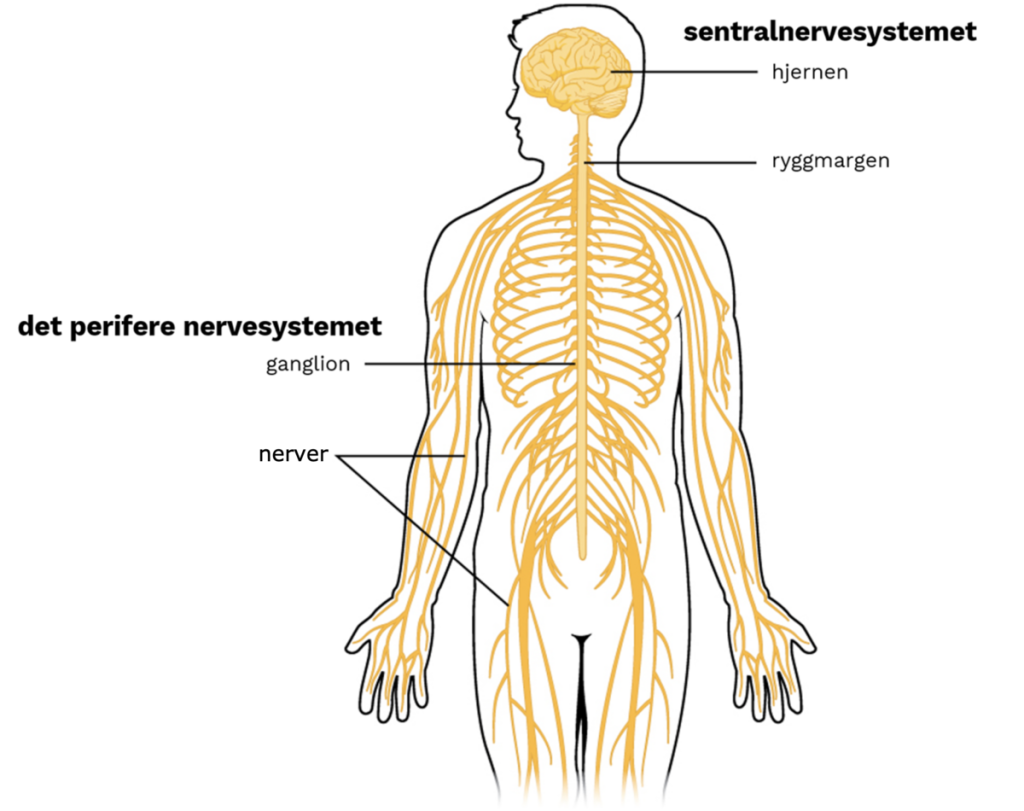
Det autonome nervesystemet består av en sentral og en perifer del.
Den sentrale delen sitter i hjernen og ryggmargen og fungerer som kommandosentralen. Herfra sendes signaler ut via nerver som tilhører den perifere delen, og som strekker seg helt ut til målorganene – som hjertet, blodårer og fordøyelsessystem.
I motsetning til det somatiske (viljestyrte) nervesystemet, som har én nerveledning fra ryggmargen til muskel, har det autonome nervesystemet alltid to “etapper” i sin bane:
- Det preganglionære nevronet har cellekroppen inne i sentralnervesystemet. Dets akson går ut og ender i en autonom ganglie, som er et lite nerveknutepunkt.
- Det postganglionære nevronet starter i denne ganglien, og dets akson går videre ut til selve målorganet – for eksempel hjertemuskulatur eller glatte muskler i blodkar.
I ganglien overføres signalet fra det første til det andre nevronet via synapse – et slags “koblingspunkt” hvor elektriske signaler omdannes til kjemiske signaler.
Sympatikus og parasympatikus – to veier, to roller
Det autonome nervesystemet deles inn i to hovedgrener: sympatikus og parasympatikus. De har ofte motsatt virkning på organene de styrer.
- Sympatikus er aktiv i situasjoner som krever økt beredskap – “fight or flight”-responsen.
- Parasympatikus er aktiv i hvile og restitusjon – “rest and digest”-modusen.
De to systemene virker ofte på samme organer, men med motsatt effekt. For eksempel øker sympatikus hjertefrekvensen, mens parasympatikus senker den.
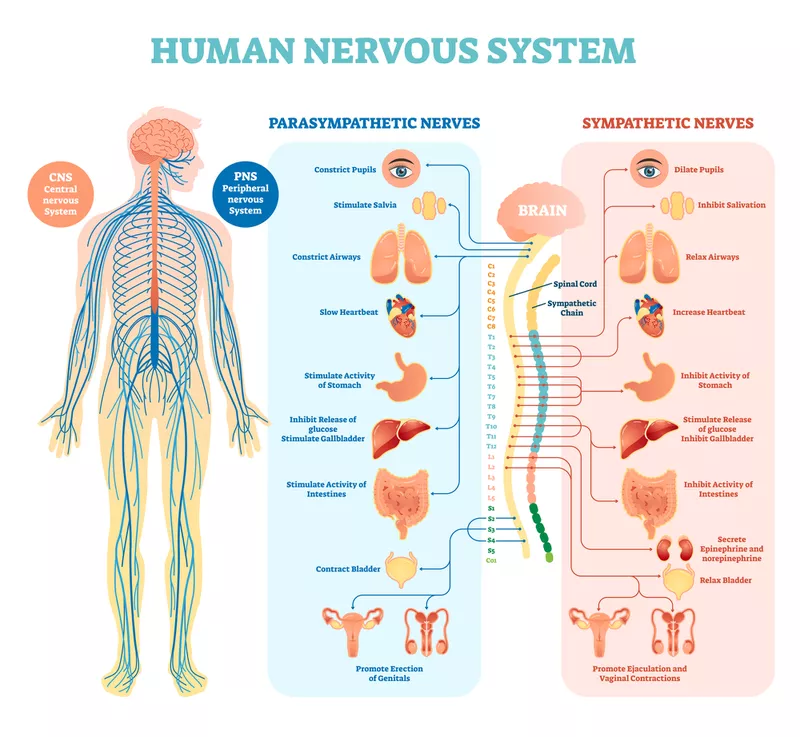
Transmittere og reseptorer
For at nerveimpulser skal kunne overføres mellom nerveceller og videre til organer, trengs det kjemiske signalstoffer, såkalte nevrotransmittere. Disse festes til reseptorer på neste celle i rekken og gir dermed videre beskjed.
Første synapse: preganglionær → postganglionær
I både sympatikus og parasympatikus benyttes acetylkolin som signalstoff i den første synapsen – altså mellom preganglionær og postganglionær nervecelle. Dette stoffet virker på nikotinerge reseptorer i ganglien og overfører signalet videre.
Andre synapse: postganglionær → målorgan
Her skilles sympatikus og parasympatikus tydelig:
- I sympatikus er det vanligste signalstoffet noradrenalin, som virker på adrenerge reseptorer (som β₁ og α₁).
- I parasympatikus er det fortsatt acetylkolin som brukes, men denne gangen virker det på muskarine reseptorer, særlig M₂-reseptorer i hjertet.
Et viktig unntak er binyremargen, som fungerer som en slags forsterker for sympatikus. Her går det ingen postganglionær nerve – i stedet frigjøres adrenalin rett ut i blodet, hvor det virker som et hormon på hele kroppen.
Kort sammenligning: Sympatikus vs. parasympatikus
| Egenskap | Sympatikus | Parasympatikus |
|---|---|---|
| Aktiveres ved | Stress, fare, aktivitet | Hvile, fordøyelse, restitusjon |
| Utspring fra ryggmarg | Thorakolumbalt (T1–L2) | Kraniosakralt (hjernestamme + S2–S4) |
| Lengde på nervebanene | Kort preganglionær, lang postganglionær | Lang preganglionær, kort postganglionær |
| Signalstoff til målorgan | Noradrenalin (adrenerge reseptorer) | Acetylkolin (muskarine reseptorer) |
| Effekt på hjertet | Øker puls og kontraktilitet | Senker puls og kontraktilitet |
Effekter på hjertet og sirkulasjonssystemet
Det autonome nervesystemet har en direkte og kraftfull innvirkning på hjertet og blodårene våre. Det fungerer som kroppens finjusterte regulator – det sørger for at hjertet slår raskere under stress, og at det roer seg ned når vi hviler. For å forstå hvordan dette skjer, må vi se nærmere på hvordan sympatikus og parasympatikus virker – ikke bare hva de gjør, men hvor og hvordan de gjør det.
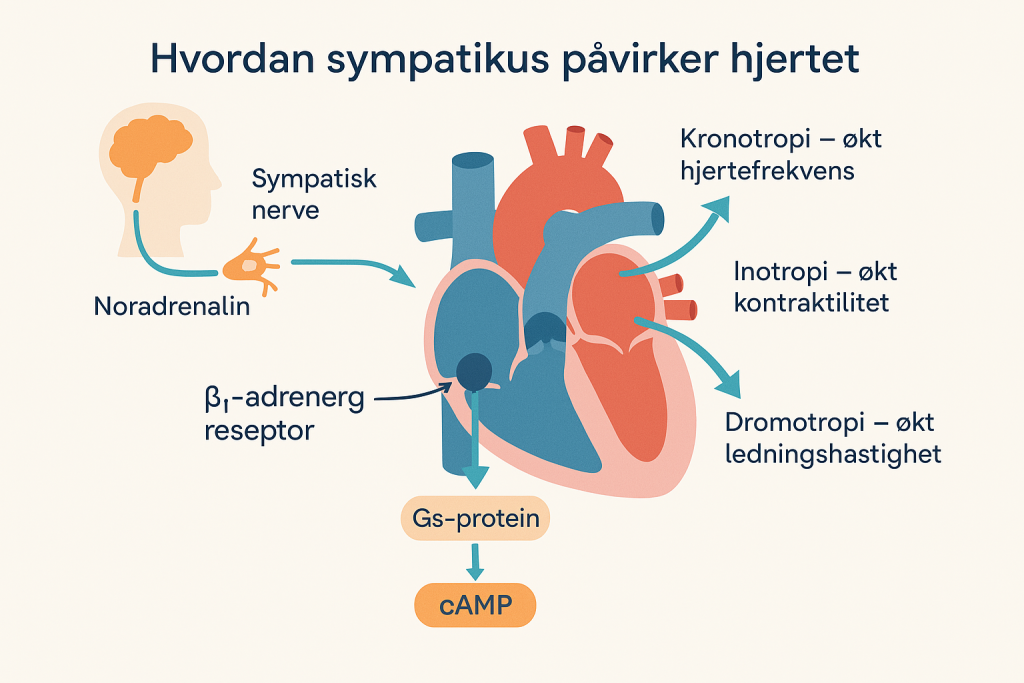
Hvordan sympatikus påvirker hjertet
Når kroppen trenger å yte mer – for eksempel under fysisk aktivitet, ved lavt blodtrykk, eller i møte med fare – aktiveres den sympatiske grenen av det autonome nervesystemet. Dette fører til flere endringer i hjertet, alle med mål om å øke hjertets pumpeevne og sirkulasjonen av blod:
- Kronotropi – økt hjertefrekvens: Sympatisk stimulering får sinusknuten (SA-knuten) til å sende ut aksjonspotensialer raskere, slik at hjertet slår fortere.
- Inotropi – økt kontraktilitet: Hjertemuskelcellene trekker seg kraftigere sammen, slik at hvert hjerteslag pumper mer blod.
- Dromotropi – økt ledningshastighet: Signalene beveger seg raskere gjennom hjertets ledningssystem, spesielt via AV-knuten, som slipper signalet raskere ned til ventriklene.
Disse effektene skyldes at noradrenalin (og adrenalin) fra sympatiske nerver binder seg til β₁-adrenerge reseptorer på hjertemuskelcellene og i ledningssystemet. Dette aktiverer en signalvei via Gs-proteiner, som øker mengden cAMP og aktiverer PKA (protein kinase A). PKA fører til at kalsiumkanaler åpner seg lettere, mer kalsium slippes inn i cellene, og dermed blir kontraksjonene både raskere og kraftigere.
Hvordan parasympatikus påvirker hjertet
Når kroppen hviler – for eksempel under søvn eller etter et måltid – dominerer parasympatikus. Da handler det om å senke belastningen på hjertet og gi kroppen tid til å restituere.
De viktigste effektene av parasympatisk stimulering på hjertet er:
- Redusert hjertefrekvens (negativ kronotrop effekt): Acetylkolin fra vagusnerven binder seg til M₂-muskarine reseptorer i sinusknuten og reduserer frekvensen av aksjonspotensialer.
- Redusert ledningshastighet i AV-knuten (negativ dromotrop effekt): AV-knuten holder igjen signalet litt lenger, noe som senker hjerterytmen ytterligere og gir mer tid til fylling av ventriklene.
- Liten eller ingen effekt på ventriklene: Parasympatikus har mest innvirkning på atriene og nodale vev (SA- og AV-knuten), men svært lite direkte effekt på selve ventrikkelveggen. Derfor påvirkes ventrikkelens kontraktilitet i liten grad.
Effekten skjer gjennom Gi-proteiner, som reduserer mengden cAMP i cellene. Det gjør at kalsiumkanalene åpner seg sjeldnere, og det blir mindre kalsium tilgjengelig for sammentrekning.
Regional fordeling av nervefibre – en viktig detalj
Det er verdt å merke seg at sympatikus har en mer utbredt innervasjon av både atria og ventrikler, mens parasympatikus i hovedsak påvirker atriene og knutepunktene (SA og AV-knute).
Dette betyr at sympatikus er hovedansvarlig for å modulere kontraktiliteten i ventriklene, mens parasympatikus hovedsakelig regulerer frekvens og ledning.
Kort oppsummering: Reseptorer og signalveier
Hjertet reguleres av det autonome nervesystemet gjennom to viktige reseptorer:
- β₁-adrenerge reseptorer (sympatikus) aktiverer Gs-proteiner → mer cAMP og kalsium → raskere og kraftigere hjerteslag.
- M₂-muskarine reseptorer (parasympatikus) aktiverer Gi-proteiner → mindre cAMP og økt K⁺-utstrømning → lavere hjertefrekvens.
Samspillet mellom disse systemene gir finjustert kontroll over hjertefrekvens, kontraktilitet og ledningshastighet. Dette skjer gjennom intracellulære signalveier som påvirker kalsiumdynamikken og ionekanaler i pacemakercellene og myocyttene.
Vil du dykke dypere inn i reseptorer, G-proteiner og signalveier?
Da bør du lese hele på siden: Signalsubstanser og nervrohormonell regulering
Reflekser og reguleringsmekanismer
Det autonome nervesystemet jobber kontinuerlig for å opprettholde en stabil sirkulasjon, uansett om kroppen hviler, reiser seg raskt eller møter akutt stress. For å kunne reagere lynraskt på endringer i blodtrykk og kroppens behov, er det avhengig av innebygde reguleringsmekanismer – reflekser – som automatisk tilpasser hjertefrekvens, kontraktilitet og blodårenes diameter. Den viktigste av disse refleksene er barorefleksen.
Barorefleksen – kroppens blodtrykksvakt
I veggen av aortabuen og carotisarteriene ligger det spesialiserte sanseceller som registrerer strekk – de såkalte baroreseptorene.
Når blodtrykket stiger, strekkes karveggen mer, og disse reseptorene øker fyringen av nerveimpulser. Disse signalene sendes inn til et kontrollsenter i medulla oblongata – nærmere bestemt nucleus tractus solitarius (NTS).
Der tolkes signalene, og nervesystemet justerer automatisk balansen mellom sympatikus og parasympatikus for å holde trykket stabilt. Ved økt trykk dempes sympatikus og parasympatikus aktiveres, slik at hjertet slår roligere og blodårene utvider seg. Ved lavt trykk skjer det motsatte – sympatikus aktiveres, slik at hjertet slår raskere og kraftigere, og blodårene trekker seg sammen.
Denne justeringen skjer på sekunder, og det er denne refleksen som gjør at de fleste av oss ikke svimer av når vi plutselig reiser oss opp. Den opprettholder hjerneperfusjon i sanntid.
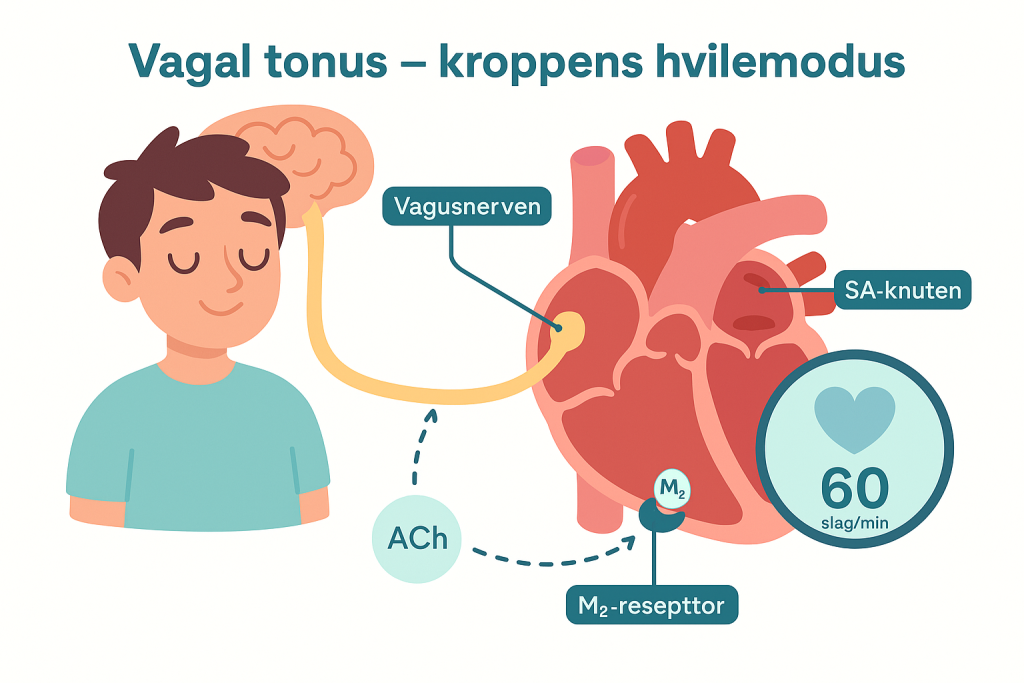
Vagal tonus – kroppens hvilemodus
I hvile er det parasympatikus som dominerer. Dette gir en kontinuerlig brems på hjertet gjennom vagusnerven – en tilstand som kalles vagal tonus.
Acetylkolin frigjøres jevnlig fra vagusnerven og binder seg til M₂-reseptorer i sinusknuten, noe som holder hjertefrekvensen lavere enn den ville vært i fravær av nevral påvirkning.
Hos godt trente personer er denne bremsen enda mer uttalt – derfor kan utholdenhetsutøvere ha en hvilepuls på ned mot 40 slag i minuttet. Det er ikke et sykdomstegn, men et uttrykk for at kroppen deres er i balanse og godt tilpasset aktivitet og hvile.
Når sympatikus slår inn – kroppens stressrespons
Ved plutselige endringer som krever økt yteevne, slår sympatikus raskt inn. Dette skjer både via nerver og gjennom utskillelse av adrenalin fra binyrene. Hjertet responderer med økt frekvens, kraftigere slag og raskere ledningshastighet, mens blodårene i huden og mage-tarmkanalen trekker seg sammen, og blodstrømmen dirigeres mot musklene. Dette er kroppens klassiske “fight or flight”-respons – en overlevelsesmekanisme som fortsatt er i høyeste grad aktiv, selv om trusselen i dag oftest er en eksamen eller en uventet regning.
Ortostatisk regulering – fra liggende til stående
En vanlig situasjon hvor barorefleksen spiller en sentral rolle, er når vi reiser oss brått opp fra liggende eller sittende stilling. Da vil tyngdekraften trekke blod ned i bena, noe som midlertidig reduserer blodtrykket i hodet. Dette kan gi svimmelhet, og i enkelte tilfeller besvimelse – særlig hvis refleksene ikke fungerer som de skal.
Men normalt registrerer baroreseptorene dette trykkfallet umiddelbart. Hjernen svarer med å aktivere sympatikus: blodårene trekker seg sammen, pulsen øker, og blodtrykket stabiliseres igjen i løpet av sekunder.
Kliniske tilstander
Noen tilstander rammer nettopp disse mekanismene. Ved ortostatisk hypotensjon svikter kompensasjonsresponsen, og pasienten kan oppleve blodtrykksfall og svimmelhet ved stillingsendringer. Dette kan skyldes redusert sympatisk respons, eller svikt i selve refleksen, som ved enkelte nevrologiske sykdommer eller ved dehydrering.
En annen viktig tilstand er autonom nevropati, ofte sett ved diabetes, hvor de autonome nervene gradvis svekkes. Det kan føre til alvorlige sirkulasjonsproblemer, som ustabil puls, blodtrykksfall og redusert evne til å respondere på stress.
Ved enkelte arvelige tilstander, som lang QT-syndrom, kan overdreven sympatisk stimulering trigge alvorlige rytmeforstyrrelser.
Her brukes β-blokkere nettopp for å dempe den sympatikusdrevne aktiveringen av hjertet.
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3