(Tarmens Bevegelser)
Motilitet i mage-tarmkanalen (GI-tractus) betyr enkelt sagt hvordan tarmen beveger seg. Dette skjer ved ikke-viljestyrte kontraksjoner og relaksasjoner av glatt muskulatur, som transporterer og bearbeider maten vi spiser. Tre systemer styrer disse bevegelsene: det enteriske nervesystemet (ENS, tarmens egen «hjerne»), det autonome nervesystemet (ANS, kroppens «autopilot») og spesielle pacemakerceller (Cajal-celler, som setter takten).
Hovedformer for motilitet i GI-tractus
Peristaltikk – Tarmens Transportbånd
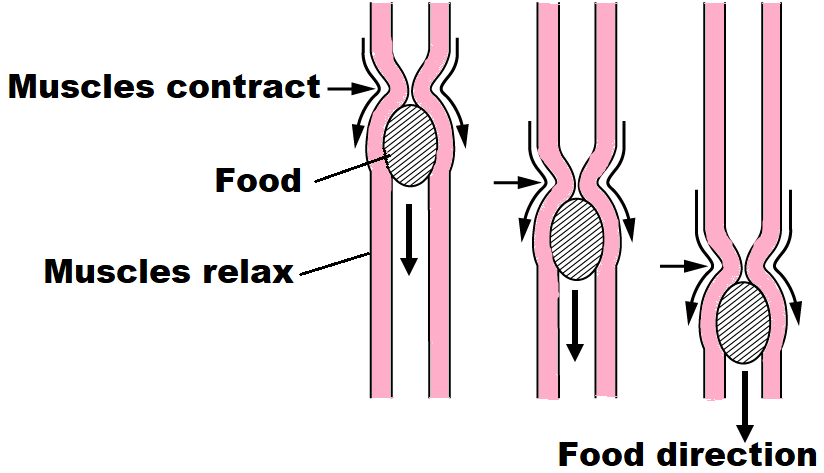
Tenk på peristaltikk som et «klemme-og-skyve»-system: En rytmisk sammentrekning av tarmmuskulaturen som skyver maten fremover, akkurat som når du klemmer på en tannkremtube. Det fungerer ved at en kontraksjonsbølge (klemming) oppstår bak maten, mens en relaksasjonsbølge (avslapning) skjer foran.
- Styres av tarmens egen hjerne (ENS), men kan påvirkes av kroppens «gass- og bremsepedaler»: parasympatikus (øker bevegelsene) og sympatikus (bremser ned).
- Et godt eksempel er når du svelger mat – den transporteres automatisk fra spiserøret til magesekken og videre gjennom tarmen.
Tonus – Tarmens «Hvilespenning»
Tonus kan sammenlignes med en svak, konstant muskelkontraksjon – som når du holder litt spenning i magemusklene. Dette er den konstante, lave spenningen i tarmmuskulaturen som holder maten på plass.
- Spesielt viktig for lukkemusklene (som LES ved magesekken og pylorus ved tynntarmen) – de fungerer som porter som hindrer at maten går feil vei.
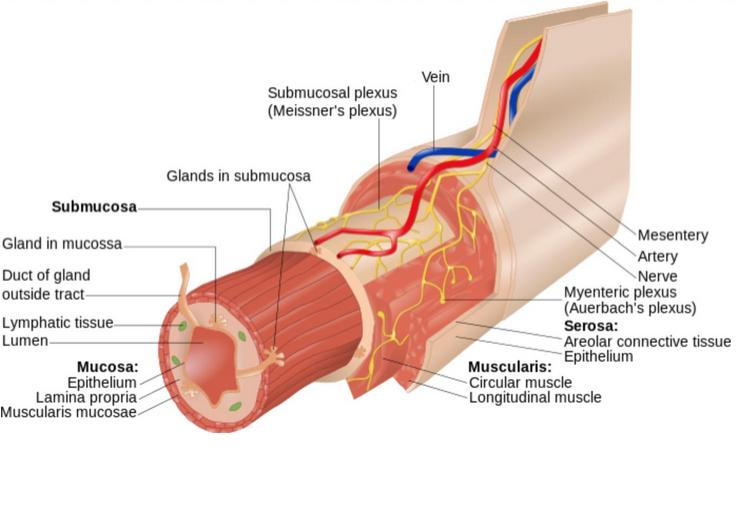
Tarmens Nevromuskulære Struktur (Nervesystem og Muskler)
For at tarmen skal bevege seg riktig, må tre systemer samarbeide: nerver, muskler og spesielle pacemakerceller.
Enteriske nervesystemet (ENS) – Tarmens «Hjerne»
Dette står det også om i tidligere forelesninger, men vi tar en liten repetisjon: ENS er som en egen liten hjerne i tarmen, med to hovednettverk av nerver:
- Plexus myentericus (Auerbach-pleksus) – Dette nettverket er som tarmens «bevegelsesdirigent» som styrer når og hvordan tarmen skal bevege seg.
- Plexus submucosus (Meissner-pleksus) – Dette nettverket kontrollerer væskeproduksjon og blodtilførsel i tarmen.
ENS kan jobbe på egen hånd, men får også «råd» fra kroppens større nervesystem (det autonome nervesystemet).
Cajal-celler – Tarmens «Dirigenter»
Disse spesielle cellene (ICC) fungerer som tarmens naturlige pacemakere – de setter takten for bevegelsene. De skaper «slow waves» – langsomme elektriske signaler som forteller musklene når de skal trekke seg sammen.
Hvis disse cellene ikke fungerer som de skal (ved sykdom), kan det føre til treg tarm og problemer som gastroparese (veldig sen tømming av magesekken) eller forstoppelse.
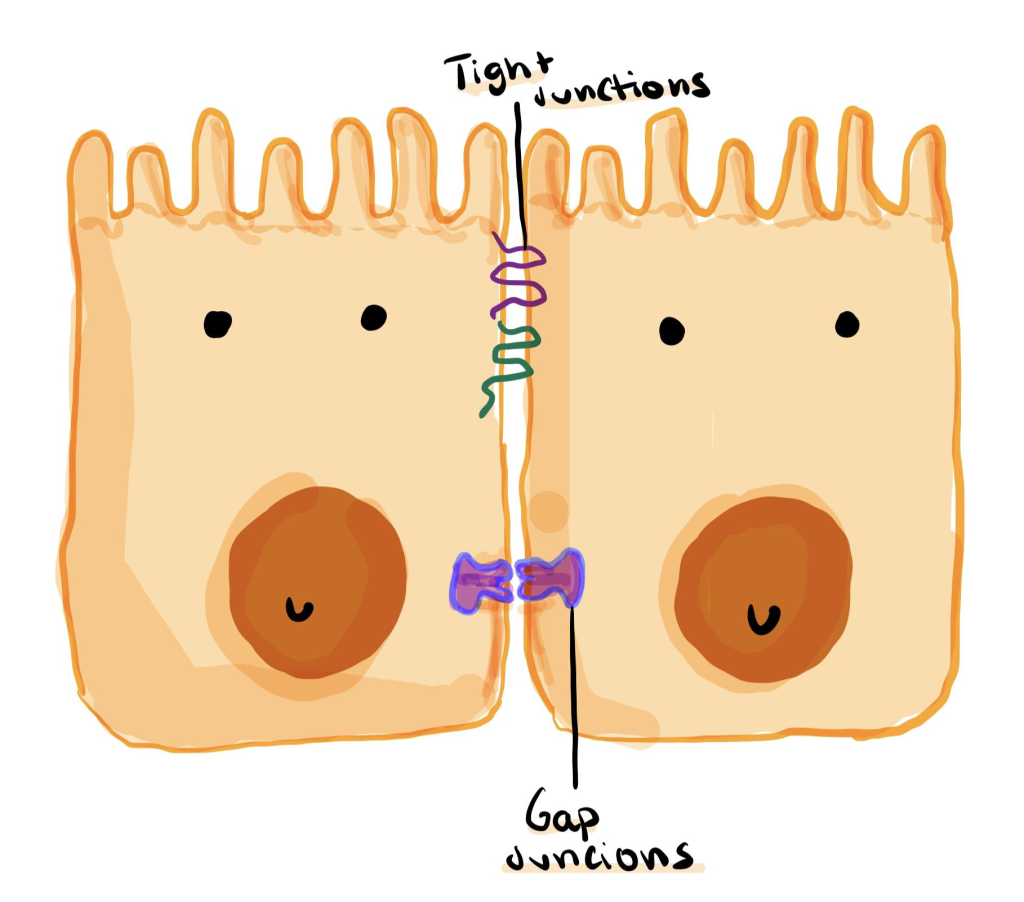
Glatt muskulatur og elektrisk kobling – Tarmens «Musikkgruppe»
De glatte musklene i tarmen er koblet sammen elektrisk gjennom små kanaler (gap junctions). Dette gjør at musklene kan jobbe sammen i perfekt timing og skape koordinerte bevegelser som effektivt flytter innholdet gjennom tarmen.
Gastrointestinale hormoner og motilitet
Flere hormoner regulerer tarmens bevegelser:
| Hormon | Effekt på motilitet |
|---|---|
| Gastrin | Øker gastrisk motilitet |
| CCK (Cholecystokinin) | Hemmer ventrikkeltømming, stimulerer gallblærekontraksjon |
| Secretin | Hemmer gastrisk motilitet |
| GIP (Gastric inhibitory peptide) | Hemmer gastrisk motilitet |
| Motilin | Øker både gastrisk og intestinal motilitet |
- Motilin er viktig for den «migrerende motorkomplekset» (MMC), som rydder opp i tarmen mellom måltider.
- Gastrin stimulerer magesyreskillelse og øker motiliteten i ventrikkelen.
- CCK og Secretin bremser ventrikkeltømming for å sikre bedre fordøyelse.
Cajal-celler, slow waves og interaksjon med glatt muskulatur
Slow waves – grunnrytmen i GI-motilitet
Slow waves er spontane, rytmiske elektriske svingninger som setter grunnrytmen for tarmkontraksjoner. De genereres av Cajal-celler og forplantes til glatt muskulatur via gap junctions. Slow waves gir ikke alltid kontraksjon, men fungerer som en grunnrytme – en tilleggsstimulus fra ENS eller hormoner kreves ofte for å utløse full kontraksjon.
Cajal-cellene genererer elektriske signaler som spres til glatte muskelceller. Disse signalene skaper rytmiske depolariseringer (slow waves). Hvis slow waves overstiger terskelverdien, utløses aksjonspotensialer som fører til muskelkontraksjon.
Fravær av Cajal-celler fører til tap av slow waves. Dette kan føre til alvorlige motilitetsforstyrrelser, som:
- Gastroparese (nedsatt tømming av magesekken).
- Ileus (paralyse av tarmen).
- Forstoppelse og nedsatt tarmmotilitet ved visse sykdommer.
Peristaltikk og motilitet i GI-tractus
Peristaltikk er en koordinert, rytmisk bevegelse av glatt muskulatur som driver innholdet i GI-tractus fremover. Dette innebærer at muskler trekker seg sammen bak maten og slapper av foran den, noe som skyver innholdet videre. Dette skjer gjennom vekselvis kontraksjon og relaksasjon, og er avgjørende for fordøyelse og næringsopptak.
Hvordan initieres peristaltikk?
Cajal-celler fungerer som pacemakere i tarmen og genererer elektriske slow waves (langsomme elektriske signaler). Disse signalene skaper spenningsendringer i tarmveggen. Når spenningen blir høy nok (overstiger terskelverdien), oppstår aksjonspotensialer som fører til muskelsammentrekning.
Ulike deler av GI-tractus har forskjellig frekvens av slow waves (antall elektriske signaler per minutt):
- Ventrikkel: 3 bølger/min – dette gir langsom bearbeiding av maten
- Duodenum: 12 bølger/min – raskere bevegelse for effektiv næringsopptak
- Colon: 3-6 bølger/min – moderat hastighet for væskeabsorpsjon
Disse forskjellene i frekvens sikrer at maten bearbeides riktig i hver del av fordøyelseskanalen. Høyere frekvens betyr raskere transport av innhold.
Peristaltisk refleks – Lokale refleksbuer i ENS
Peristaltisk refleks er en automatisk reaksjon på strekk eller kjemiske signaler i tarmen, regulert av ENS (enteriske nervesystemet). Dette er en lokal nerverefleks som ikke krever signaler fra hjernen.
Mekanisme for peristaltisk refleks:
Sensoriske nevroner i ENS oppdager stimuli (f.eks. strekk av tarmveggen når mat passerer).
Lokale interneuroner prosesserer signalet og aktiverer to typer motornevroner:
- Excitatoriske motornevroner bak bolusen → kontraksjon (ved hjelp av signalstoffene acetylkolin og substans P som stimulerer muskelsammentrekning)
- Inhibitoriske motornevroner foran bolusen → relaksasjon (ved hjelp av signalstoffene VIP og NO som får muskler til å slappe av)
Dette skaper en bølgebevegelse som driver innholdet videre ved at muskler trekker seg sammen bak maten og slapper av foran den.
Eksempel: Ved matinntak stimuleres ENS til å øke tarmmotiliteten via peristaltiske refleksbuer – uten at hjernen er involvert! Dette er en automatisk prosess som sikrer effektiv transport av mat.
Motilitet i øsofagus
Øsofagus er en transportrør mellom munnen og magesekken. Den har en spesiell oppbygning med skjelettmuskulatur (øvre del) og glatt muskulatur (nedre del). Denne kombinasjonen muliggjør både viljestyrt og automatisk kontroll av svelging.
Vago-vagal refleks i øsofagus
Både svelging og peristaltikk i øsofagus styres av vagusnerven.
Signalene går til spesifikke kjerner i hjernestammen: nucleus ambiguus (kontrollerer skjelettmuskulatur) og dorsal vagal kompleks (kontrollerer glatt muskulatur), som koordinerer muskelaktivitet i øsofagus.
Øsofagus består av ulike motilitetsområder
Øvre del: Skjelettmuskulatur → Viljestyrt svelging (du bestemmer når du vil svelge).
Midtre del: Blandet skjelett- og glatt muskulatur → Styrt av vagusnerven (overgang mellom viljestyrt og automatisk).
Nedre del: Glatt muskulatur → Styres av ENS og vago-vagal refleks (helt automatisk).
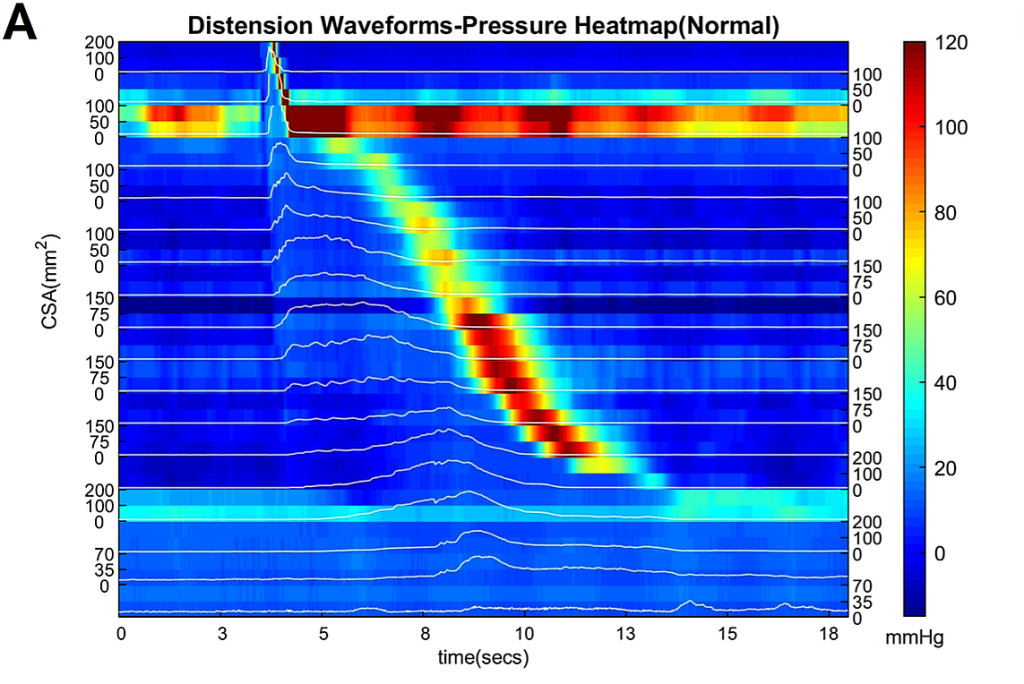
Manometri – Måling av motilitet i øsofagus
Manometri brukes for å måle trykkforandringer i øsofagus og LES (nedre øsofageale sfinkter – lukkemuskel mellom spiserør og magesekk). Tradisjonell manometri hadde færre målepunkter (5 cm mellomrom), som ga begrenset informasjon.
High-resolution manometri (HRM) har mange flere målepunkter og kan vise peristaltiske bølger i detalj, noe som gir bedre diagnostisk informasjon.
Motilitetsforstyrrelse i Øsofagus – Achalasi
Achalasi er en sjeldent forekommende motilitetsforstyrrelse i øsofagus (spiserøret), preget av:
- Manglende relaksasjon av nedre øsofageale sfinkter (LES) – dette betyr at lukkemuskelen mellom spiserøret og magesekken ikke klarer å slappe av.
- Fravær av normal peristaltikk i øsofagus – spiserøret mister evnen til å lage normale sammentrekninger som skal transportere maten nedover.
- Økt tonus i LES – lukkemuskelen er konstant stram og spent, som hindrer mat i å passere til magesekken.
Patofysiologi – Hva skjer ved achalasi?
Normalt: Relaksasjon av LES skjer via inhibitoriske motornevroner i ENS (nerveceller som får muskler til å slappe av), som frigjør nitrogenoksid (NO) og vasoaktivt intestinalt peptid (VIP) – disse signalstoffene er nødvendige for at muskelen skal kunne slappe av.
Ved achalasi:
- Tap av inhibitoriske nevroner – nervecellene som normalt får lukkemuskelen til å slappe av dør → LES forblir kontrahert.
- Uregelmessige eller fraværende peristaltiske bølger i øsofagus – spiserøret mister sin normale koordinerte bevegelse.
- Langsom propagering av peristaltikk – de få bevegelsene som fortsatt finnes går mye saktere enn normalt, som kan sees ved trykkmålinger (manometri).
Diagnostikk
Bariumkontrast røntgen: Viser en «bird’s beak»-form ved LES – dette betyr at spiserøret er utvidet over lukkemuskelen og smalner brått av som et fuglenebb.
Manometri: Viser økt LES-tonus (økt trykk i lukkemuskelen) og manglende propagering av peristaltikk (ingen normale trykkbølger).
Behandling
Endoskopisk dilatasjon av LES – utviding av lukkemuskelen ved hjelp av et ballongkateter.
Botulinumtoksin-injeksjon – sprøyter inn et stoff som lammer muskelen midlertidig for å hemme acetylkolinfrigjøring (signalstoffet som får muskelen til å trekke seg sammen).
Kirurgisk myotomi (Heller myotomi) – kirurgisk prosedyre der man kutter muskelfibrene i LES for å redusere trykket permanent.
Motilitet i Ventrikkelen
Ventrikkelen (magesekken) har tre hovedfunksjoner relatert til motilitet:
- Lagring av mat – den øvre delen av magesekken (fundus og corpus) kan utvide seg for å tilpasse seg mengden mat som kommer ned.
- Mekanisk fordøyelse – rytmiske sammentrekninger i nedre del av magesekken (antrum) knuser og blander maten med magesyre og enzymer.
- Regulering av passasje – utgangen av magesekken (pylorus) kontrollerer hvor raskt og hvor mye av mageinnholdet som slippes videre til tolvfingertarmen.
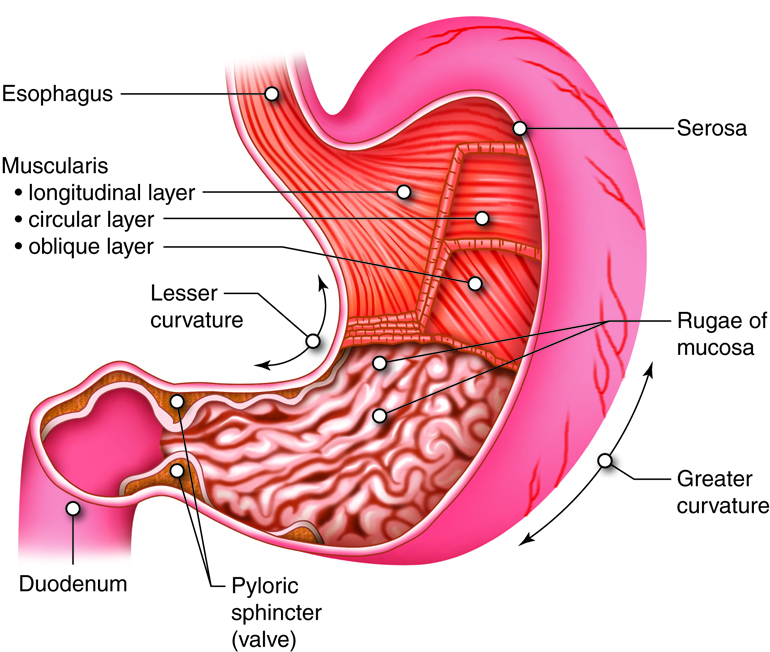
Pacemaker-celler i ventrikkelen
Finnes i corpus/fundus-området. Genererer «slow waves» (langsomme elektriske signaler) med en rytme på 3 kontraksjoner per minutt. Disse cellene påvirkes av ENS (det enteriske nervesystemet), parasympatikus (hvile-og-fordøy-systemet), sympatikus (stress-systemet) og hormoner.
Motilitetsforstyrrelser i Ventrikkelen
Forsinket ventrikkeltømming (Gastroparese)
Gastroparese er en tilstand hvor ventrikkelen tømmer seg for sakte, uten at det er noen mekanisk obstruksjon. Dette betyr at magesekken ikke klarer å presse maten videre til tynntarmen i normal hastighet.
Symptomer:
- Kvalme, oppkast (ofte flere timer etter matinntak fordi maten blir værende i magesekken), magesmerter, Vekttap (redusert næringsopptak fordi maten ikke transporteres effektivt gjennom fordøyelsessystemet)
Årsaker:
- Idiopatisk (ukjent årsak – vanligst), diabetes mellitus (høyt blodsukker skader nervene som styrer magens bevegelser), medikamenter (opioider og antikolinergika hemmer magens muskelaktivitet), kirurgi (spesielt vagotomi som kutter vagusnerven), systemiske sykdommer (sklerodermi, amyloidose som påvirker nervesystemet og muskelfunksjon)
Diagnose:
Scintigrafi av ventrikkeltømming (radioaktiv mat spores gjennom magesekken for å måle tømmingshastighet). Manometri (måler trykkforandringer for å vurdere ventrikkelens muskelaktivitet).
Rask ventrikkeltømming (Dumping-syndrom)
Dumping-syndrom oppstår etter kirurgiske inngrep, hvor ventrikkelens evne til å regulere tømming er redusert. Dette betyr at maten passerer for raskt fra magesekken til tynntarmen.
Symptomer:
Tidlig dumping: Oppstår 15-30 min etter måltid. Diaré, smerter, kvalme og palpitasjoner oppstår fordi den raske tømmingen fører til at konsentrert mat trekker væske inn i tarmen.
Sen dumping: Oppstår 1-3 timer etter måltid. Hypoglykemi, svetting, svakhet oppstår fordi den raske matpassasjen trigger en kraftig insulinutskillelse som senere fører til lavt blodsukker.
Årsaker:
Kirurgiske inngrep (gastrektomi som fjerner deler av magesekken, bariatrisk kirurgi som endrer magens anatomi).
Motilitet i Tynntarm
Peristaltisk refleks
Koordinert kontraksjon og relaksasjon som driver tarminnholdet fremover – dette betyr at muskler trekker seg sammen bak maten og slapper av foran, slik at innholdet skyves fremover. Regulert av ENS, med exciterende (acetylkolin, substans P) som stimulerer muskelsammentrekning og inhibitoriske signaler (VIP, NO) som får musklene til å slappe av.
Segmentering
Blander tarminnholdet uten å transportere det langt – dette skjer ved at korte segmenter av tarmen vekselvis trekker seg sammen og slapper av. Viktig for optimal absorpsjon av næringsstoffer fordi det gir bedre kontakt mellom tarminnhold og tarmvegg.
Migrerende motor kompleks (MMC)
Dette er periodiske peristaltiske bølger som oppstår under faste – dette er kraftige sammentrekninger som beveger seg gjennom hele tynntarmen. Stimuleres av hormonet motilin. Renser tynntarmen mellom måltider for ufordøyd materiale og bakterier ved å skylle alt innhold fremover.
Motilitetsforstyrrelser i Tynntarmen
Symptomer:
Kronisk diaré (ved økt motilitet) oppstår når tarminnholdet beveger seg for raskt gjennom tarmen. Obstipasjon (ved redusert motilitet) oppstår når tarminnholdet beveger seg for sakte. Abdominal distensjon (ved opphopning av ufordøyd mat/gass) oppstår når tarminnholdet ikke transporteres effektivt videre.
Årsaker til motilitetsforstyrrelser i tynntarmen:
| Primære årsaker | Sekundære årsaker |
|---|---|
| Nevromuskulære sykdommer | Diabetes mellitus, hypotyreose |
| Autoimmune sykdommer (SLE, sklerodermi) | Kjemoterapi, strålebehandling |
| Nevrologiske sykdommer (Parkinson, MS) | Fetalt alkoholsyndrom |
| Mitokondrielle cytopatier | Medikamenter (opioider, antidepressiva, antikolinergika) |
| Duchennes muskeldystrofi | Mb Crohn, Ehlers-Danlos syndrom |
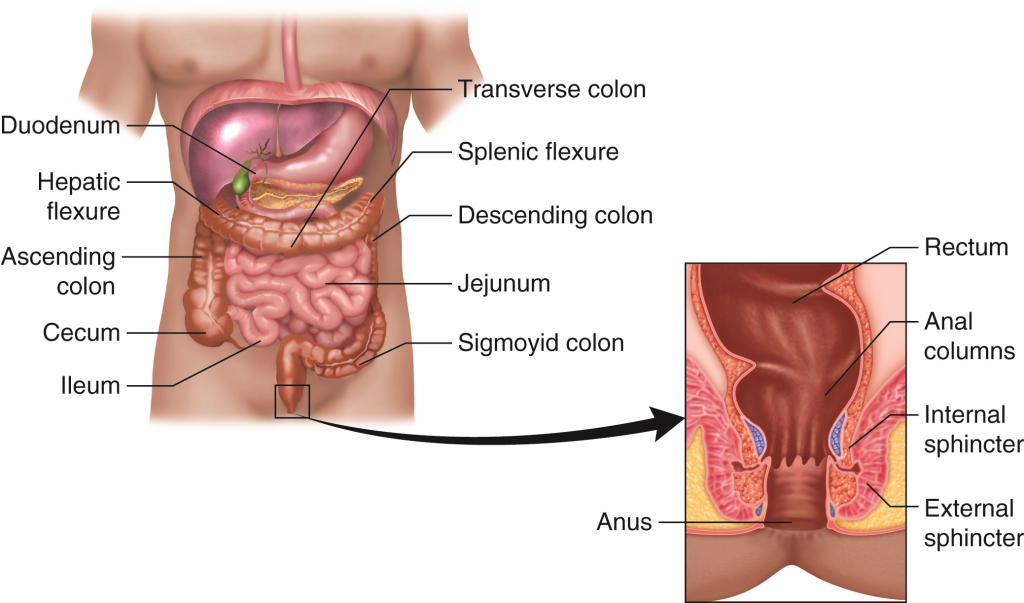
Motilitet i Colon
Colon, også kjent som tykktarmen, har tre hovedmekanismer for motilitet (bevegelse):
Haustrering (segmentering)
Sakte, segmentelle kontraksjoner som blander tarminnholdet. Dette skjer via kontraksjon av tenia coli (tre langsgående muskelbånd i tykktarmen). Disse kontraksjonene skaper lommer i tarmveggen som øker kontaktflaten mellom tarminnhold og tarmvegg, noe som er viktig for absorpsjon av vann og elektrolytter.
Masse-peristaltikk
Store, propulsive bølger som driver tarminnholdet mot rektum. Dette er kraftige muskelkontraksjoner som flytter større mengder tarminnhold fremover samtidig.
Utløses av:
- Strekk av colonveggen – når tarmveggen strekkes av innhold aktiveres nerveceller som starter kontraksjonene.
- Irritanter (f.eks. ved infeksjon eller betennelse) – beskyttelsesmekanisme for å fjerne skadelige stoffer.
- Gastrokolisk refleks – når magesekken fylles med mat, sendes signaler som automatisk aktiverer bevegelse i tykktarmen.
Defekasjonsrefleksen
Utløses når rektum strekkes av avføring. Intern analsfinkter (en ring av glatt muskulatur) slapper reflektorisk av uten vår bevisste kontroll. Ekstern analsfinkter (en ring av skjelettmuskulatur som vi kan kontrollere) må relakseres bevisst for at defekasjon skal skje.
Undersøkelsesmetoder for Colon-motilitet
CT-colonografi: En spesiell røntgenundersøkelse med kontrast som gir detaljerte 3D-bilder for å vurdere strukturelle avvik i tykktarmen.
Colon-transittid: Pasienten svelger spesielle markører som kan sees på røntgen, og tiden det tar for disse å passere gjennom tarmen måles.
Manometri: Et tynt rør med trykksensorer føres inn i tarmen for å måle muskelaktivitet og koordinering av bevegelser.
Koloskopi: Et kamera føres inn i tarmen for direkte visualisering av tarmveggen for å påvise strukturelle endringer eller sykdom.
Motilitetsforstyrrelse i Colon – Obstipasjon
Obstipasjon (forstoppelse) er den vanligste motilitetsforstyrrelsen i colon. Dette defineres som mindre enn 3 avføringer per uke, og skyldes at tarmbevegelsene er for langsomme eller ukoordinerte.
Symptomer:
Hard avføring oppstår når tarmen absorberer for mye vann. Vanskeligheter med å presse ut avføring og følelse av ufullstendig tømming skyldes ofte problemer med muskelkoordinering. Oppblåsthet, distensjon og magesmerter kommer av opphopning av avføring og gass. Kvalme og andre plager oppstår som følge av den reduserte tarmpassasjen.
Bristol-skala for avføringskonsistens:
- Type 1-2: Hard avføring som små knuter eller pølseformet med knuter → Obstipasjon.
- Type 3-4: Normal avføring med pølseform, myk og glatt konsistens.
- Type 5-7: Løs avføring fra bløt til helt flytende → Diaré.
Klassifisering av Obstipasjon
Primær obstipasjon (idiopatisk)
Irritabel tarmsyndrom (IBS) med forstoppelse (59%) – en funksjonell lidelse hvor tarmens nervesystem og muskler ikke fungerer normalt.
Slow-transit obstipasjon (25%): Redusert peristaltikk i colon på grunn av enten myopati (sykdom i tarmens muskler som svekker kontraksjonene) eller nevropati (skade på nervene som styrer tarmbevegelsene).
Dysfunksjonell defekasjon (15%): Manglende koordinasjon av bekkenbunnsmuskulatur gjør at musklene ikke samarbeider riktig under avføring.
Sekundær obstipasjon
Metabolske årsaker: Hyperkalsemi (for høyt kalsiumnivå i blodet) påvirker muskelkontraksjoner, hypotyreose (lavt stoffskifte) reduserer tarmbevegelser.
Medikamenter: Opioider, antikolinergika, kalsiumkanalblokkere og antidepressiva kan alle hemme tarmbevegelser på ulike måter.
Nevrologiske sykdommer: Parkinson og ryggmargsskade påvirker nervesignalene som styrer tarmbevegelser.
Kolonsykdommer: Strikturer (innsnevringer), cancer (kreft), analfissur (sprekk i endetarmsåpningen), proktitt (betennelse i endetarmen) kan alle forstyrre normal tarmpassasje.
Motilitetsforstyrrelser i Colon – Morbus Hirschsprung
Morbus Hirschsprung er en medfødt motilitetsforstyrrelse, hvor ENS (enteriske nervesystemet) mangler ganglieceller i et segment av colon (ganglieceller er nerveceller som kontrollerer tarmbevegelser), noe som fører til obstruksjon (blokkering av tarmpassasjen).
Patofysiologi:
Fravær av myenteriske og submukosale ganglieceller (nerveceller i tarmveggen) → Segmentet kan ikke relaksere. Colon distalt for obstruerte segment (delen av tarmen nedenfor blokkeringen) forblir kontrahert, mens proksimale delen (delen ovenfor) dilateres pga. trykkøkning. Vanligst i rektum og nedre colon.
Kliniske symptomer:
Nyfødte: Manglende mekonium-avgang (første avføring hos nyfødte) innen 48 timer etter fødsel. Oppkast og abdominal distensjon (oppblåst mage).
Eldre barn: Kronisk obstipasjon (langvarig forstoppelse) og dårlig vekst.
Anorektal Motilitet
Anorektal motilitet (bevegelse i endetarmsområdet) reguleres av puborektalis-muskelen (en muskel som former en slynge rundt endetarmen), anal-sfinktere (lukkemusklene) og bekkenbunnsmuskulatur (musklene som støtter bekkenorganene).
Normal anorektal motilitet
I hvile:
- M. puborektalis opprettholder en anorektal vinkel (vinkel mellom endetarm og analkanal) for å forhindre lekkasje.
- Intern analsfinkter (indre lukkemuskel, glatt muskulatur) er tonisk kontrahert (konstant sammentrukket).
- Ekstern analsfinkter (ytre lukkemuskel, viljestyrt skjelettmuskulatur) kan aktiveres ved behov.
Under avføring:
- M. puborektalis relakserer (slapper av), og anorektale vinkelen åpner seg.
- Intern analsfinkter relakserer reflektorisk (automatisk), mens ekstern sfinkter må aktivt relakseres for defekasjon (avføring).
Defekografi – Undersøkelse av Anorektal Motilitet
Defekografi er en røntgenundersøkelse som vurderer rektal tømming (tømming av endetarmen) og bekkenbunnsfunksjon.
Normale funn:
Koordinert muskelaktivitet:
- Normal anorektal vinkel, rask tømming av rektum (endetarm).
Dyskoordinerte avføringsreflekser (Anismus, dyssynerg defekasjon – manglende samarbeid mellom musklene):
- Avføring holdes tilbake på grunn av utilstrekkelig relaksasjon (manglende avslapning) av bekkenbunnsmuskulaturen.
- Rektum fylles opp, men tømmes ikke effektivt → fører til obstipasjon (forstoppelse) og fekalom (store, harde avføringsmasser i endetarmen).
Fekalom – Hva skjer?
Store, harde avføringsmasser bygger seg opp og blokkerer rektum (endetarmen). Kan føre til sekundær fekal inkontinens (ukontrollert lekkasje av flytende avføring rundt fekalomene). Krever ofte manuell fjerning (fjernes med hånden) eller klyster (væske som sprøytes inn i endetarmen).
📚 Anki-kort
Obs, tomt! Kommer etterhvert <3
📝 Eksamensoppgaver
Obs, tomt! Kommer etterhvert <3
👨⚕️ Klinisk case
Obs, tomt! Kommer etterhvert <3
❓ Test deg selv
Obs, tomt! Kommer etterhvert <3
Legg igjen en kommentar